Содержание
- I. Область применения
- II. Общие положения
- III. Лабораторная диагностика
- IV. Выявление случаев сальмонеллеза среди людей
- V. Государственный санитарно-эпидемиологический надзор
- VI. Противоэпидемические мероприятия в очаге сальмонеллеза
- VII. Противоэпидемические мероприятия в очагах внутрибольничного сальмонеллеза
- VIII. Профилактические мероприятия
- IX. Профилактические мероприятия по предупреждению заболеваний сальмонеллезом в стационарах
- X. Гигиеническое воспитание населения
- XI. Правила выписки и диспансерного наблюдения реконвалесцентов после перенесенного сальмонеллеза
- Санитарно-эпидемиологические требования к диспансерному наблюдению за лицами, переболевшими острыми кишечными инфекциями
- Принципы и методы диспансерного наблюдения за реконвалесцентами после инфекционных болезней
- III. Диспансерное наблюдение за переболевшими. Санитарно-эпидемиологические требования к диспансерному наблюдению за лицами, переболевшими острыми кишечными инфекциями Наблюдение за переболевшими острой дизентерией
- Этиология
- Патогенез
- Клиника
- Реабилитация инфекционных больных
- Рекомендации гражданам: Что нужно знать о профилактике сальмонеллеза?
- Об утверждении СП 3.1.7.2616-10 «Профилактика сальмонеллеза»
- Приложение. Санитарно-эпидемиологические правила СП 3.1.7.2616-10. Профилактика сальмонеллеза
- Санпин сальмонеллез
- Карантин при сальмонеллезе
- Подборка лучших материалов, для руководителей образовательных учреждений.
- Об установлении ограничительных мероприятий (карантина) по сальмонеллезу крупного рогатого скота на территории муниципального образования — Пронский муниципальный район Рязанской области
- Приложение. ПЛАН СПЕЦИАЛЬНЫХ МЕРОПРИЯТИЙ ПО ЛИКВИДАЦИИ САЛЬМОНЕЛЛЕЗА КРУПНОГО РОГАТОГО СКОТА НА ТЕРРИТОРИИ МУНИЦИПАЛЬНОГО ОБРАЗОВАНИЯ — ПРОНСКИЙ МУНИЦИПАЛЬНЫЙ РАЙОН РЯЗАНСКОЙ ОБЛАСТИ
I. Область применения
Постановление Главного государственного санитарного врача РФ
от 26 апреля 2010 г. № 36
«Об утверждении СП 3.1.7.2616-10 «Профилактика сальмонеллеза»
В соответствии с Федеральным законом от 30.03.1999 № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения» (Собрание законодательства Российской Федерации, 1999, № 14, ст. 1650; 2002, № 1 (ч. 1), ст. 2; 2003, № 2, ст. 167; 2003, № 27 (ч. 1), ст. 2700; 2004, № 35, ст. 3607; 2005, № 19, ст. 1752; 2006, № 1, ст. 10; 2006, № 52 (ч. 1) ст. 5498; 2007 № 1 (ч. 1) ст. 21; 2007, № 1 (ч. 1) ст. 29; 2007, № 27, ст. 3213; 2007, № 46, ст. 5554; 2007, № 49, ст. 6070; 2008, № 24, ст. 2801; 2008, № 29 (ч. 1), ст. 3418; 2008, № 30 (ч. 2), ст. 3616; 2008, № 44, ст. 4984; 2008, № 52 (ч. 1), ст. 6223; 2009, № 1, ст. 17) и постановлением Правительства Российской Федерации от 24.07.2000 № 554 «Об утверждении Положения о государственной санитарно-эпидемиологической службе Российской Федерации и Положения о государственном санитарно-эпидемиологическом нормировании» (Собрание законодательства Российской Федерации, 2000, № 31, ст. 3295; 2004, № 8, ст. 663; 2004, № 47, ст. 4666; 2005, № 39, ст. 3953) постановляю:
1. Утвердить санитарно-эпидемиологические правила СП 3.1.7.2616-10 «Профилактика сальмонеллеза» (приложение)
2. Ввести в действие указанные санитарные правила с момента официального опубликования.
|
Главный государственный санитарный врач РФ |
Г.Г. Онищенко |
|
Зарегистрировано в Минюсте РФ 8 июня 2010 г. |
|
|
Регистрационный № 17526 |
Приложение
Санитарно-эпидемиологические правила
СП 3.1.7.2616-10
«Профилактика сальмонеллеза»
(утв. постановлением Главного государственного санитарного врача РФ от 26 апреля 2010 г. № 36)
1.1. Санитарные правила устанавливают основные требования к комплексу организационных, санитарно-противоэпидемических (профилактических) мероприятий, направленных на предупреждение возникновения и распространения случаев заболевания сальмонеллезом среди населения.
1.2 Соблюдение санитарно-эпидемиологических правил является обязательным для индивидуальных предпринимателей и юридических лиц, независимо от их организационно-правовой формы и формы собственности.
1.3. Контроль за выполнением настоящих санитарных правил возложен на органы, осуществляющие государственный санитарно-эпидемиологический надзор.
II. Общие положения
2.1 Сальмонеллезы — широко распространенная инфекция человека и животных, вызываемая различными представителями рода сальмонелла вида enterica.
2.2 Возбудители сальмонеллезов обладают способностью к значительной выживаемости на объектах внешней среды в зависимости от температуры, влажности и массивности заражения.
2.3 Основными источниками возбудителя инфекции являются сельскохозяйственные животные и птицы. Наиболее эпидемически значимым источником возбудителя в настоящее время являются куры, крупный рогатый скот и свиньи. На отдельных территориях, характеризующихся национальными особенностями питания, в качестве источников могут выступать мелкий рогатый скот и лошади. Грызуны, в первую очередь крысы и мыши также представляют собой массивный резервуар сальмонеллезной инфекции. Доказана роль человека как источника возбудителя инфекции при сальмонеллезах. Наибольшую опасность в этих случаях он представляет для детей раннего возраста и пожилых, а также лиц с ослабленным иммунитетом. Инфицированный человек (особенно бессимптомный носитель) представляет особую опасность в том случае, если он имеет отношение к приготовлению и раздаче пищи, а также продаже пищевых продуктов.
2.4 Механизм передачи возбудителя реализуется преимущественно пищевым (алиментарным) путем. При этом факторами передачи возбудителя являются пищевые продукты, прежде всего, такие как мясо и мясопродукты, яйца и кремовые изделия. Особую опасность в связи с возможной трансовариальной передачей возбудителя представляют куриные яйца, инфицированные до снесения, а также продукты, приготовленные из них, в том числе майонез и сухой яичный порошок. Известны заболевания сальмонеллезом, связанные с употреблением сыров, брынзы, рыбы, в том числе копченой, морепродуктов.
Вода как фактор передачи возбудителя инфекции имеет второстепенное значение. Реальную эпидемическую опасность представляет вода открытых водоемов, загрязненная сточными выбросами (канализационные выбросы, сбросы сточных вод мясокомбинатов и боен, а также объектов птицеводства и животноводства).
Контактный путь передачи возбудителя чаще всего реализуется в условиях стационаров, где факторами передачи являются предметы обихода, руки обслуживающего персонала, белье, уборочный инвентарь, лекарственные растворы и другие факторы передачи.
Передача возбудителя возможна пылевым путем при вдыхании воздуха, содержащего контаминированный возбудителем аэрозоль.
2.5 Инкубационный период колеблется от 2 — 6 часов до 2 — 3 дней. При бытовом пути передачи он может увеличиваться до 4 — 7 суток.
III. Лабораторная диагностика
3.1 Лабораторные исследования, направленные на обнаружение и идентификацию сальмонелл, а также на проведение серологических тестов, осуществляются аккредитованными для работы с возбудителями III — IV групп патогенности лабораториями независимо от организационно-правовых форм и форм собственности в соответствии с действующими нормативными правовыми актами.
3.2 Основным методом для подтверждения наличия сальмонелл является бактериологический (выделение и идентификация возбудителя с помощью питательных сред и биохимических тестов).
Материалом для исследований могут служить испражнения, рвотные массы, промывные воды желудка, а при необходимости моча, кровь, желчь и другие выделения из пораженных органов больных.
3.3 В качестве вспомогательных применяются серологические методы исследования (Реакция пассивной гемагглютинации (РПГА) в случаях необходимости с раздельным определением IGM и IGG антител и другие) и молекулярно-генетические методы (Полимеразная цепная реакция (ПЦР) и другие).
3.4 Основным критерием, свидетельствующим о принадлежности выделенного возбудителя к роду сальмонелла, является его антигенная структура. Основой для определения антигенной формулы сальмонелл является схема Кауффмана-Уайта, представляющая по существу каталог антигенов, имеющих первостепенную диагностическую ценность.
Последняя из изданных схем Кауффмана-Уайта (2001 г.) включает 450 групп, объединяющих 2501 серовар.
3.5 Этиологическая расшифровка случаев сальмонеллеза должна проводиться не позднее 4 — 5-го дня с момента взятия проб.
IV. Выявление случаев сальмонеллеза среди людей
4.1 Выявление случаев заболеваний сальмонеллезами людей, а также бактерионосителей проводится медицинскими работниками лечебно-профилактических организаций (ЛПО), независимо от форм собственности и ведомственной принадлежности во время амбулаторных приемов, посещений на дому, при медицинских осмотрах, диспансеризации и при других мероприятиях.
4.2 Обследованию на наличие возбудителей сальмонеллезов подлежат лица с кишечными дисфункциями, переболевшие сальмонеллезом, а также поступающие на работу на предприятия пищевой промышленности, торговли, общественного питания, объекты водопользования, в детские учреждения, а также в лечебно-профилактические учреждения.
4.3 Медицинским работником, установившим диагноз сальмонеллез (или при подозрении на него с учетом клинических и эпидемиологических данных), производится забор клинического материала от больного (фекалии, кровь, рвотные массы, промывные воды желудка, при необходимости моча) в день обращения и до начала этиотропного лечения.
4.4 При лечении больного на дому сбор материала для исследования осуществляется персоналом лечебно-профилактических учреждений.
4.5 Доставка клинического материала в лабораторию с целью установления этиологии возбудителя и его биологических свойств проводится в течение 24-х часов.
4.6 Диагноз устанавливается на основании клинических признаков болезни, результатов лабораторного исследования, эпидемиологического анамнеза.
4.7 По степени достоверности диагноза случаи заболевания сальмонеллезами классифицируются как подозрительные, вероятные или подтвержденные.
4.7.1 Подозрительный случай сальмонеллеза — лихорадка более 38 °С, диарея, рвота, боли в животе.
4.7.2 Вероятный случай сальмонеллеза — связь заболевания с употреблением эпидемически значимых при сальмонеллезе продуктов.
4.7.3 Подтвержденный спорадический случай сальмонеллеза — выделение из клинического материала сальмонеллы определенного серовара.
4.8 При эпидемиологически доказанной вспышке диагноз выставляется на основании клинико-эпидемиологического анамнеза.
Данные серологического обследования (в парных сыворотках нарастание титра антител не менее, чем в 4 раза против сальмонелл определенной группы в реакции РПГА) или положительный результат ПЦР используются как вспомогательные методы для лабораторного подтверждения случаев или для установления источника инфекции.
V. Государственный санитарно-эпидемиологический надзор
5.1 Государственный санитарно-эпидемиологический надзор за сальмонеллезами представляет собой динамическое наблюдение за эпидемическим процессом, включающее слежение за заболеваемостью населения, за биологическими свойствами и экологией возбудителей, выделенных от людей, животных, в сырье и продуктах питания, в воде и других объектах окружающей среды, за рисками, связанными с безопасностью пищевых продуктов, воды и других объектов окружающей среды, прогнозирование и оценку эффективности проводимых мероприятий.
5.2 Целью эпидемиологического надзора за сальмонеллезами является оценка эпидемиологической ситуации с учетом прогнозов и динамики эпидемического процесса для разработки адекватных санитарно-противоэпидемических (профилактических) мероприятий.
5.3 Мониторинг за заболеваемостью населения осуществляется органами, уполномоченными осуществлять государственный санитарно-эпидемиологический надзор, и включает анализ заболеваемости сальмонеллезами и носительства по территориям, возрастным и социально-профессиональным группам населения, факторам риска.
5.4 Мониторинг за биологическими свойствами и экологией возбудителей сальмонеллезов осуществляется органами, уполномоченными осуществлять государственный санитарно-эпидемиологический надзор. Мониторинг включает проведение идентификации возбудителей сальмонеллезов, типирование и определение антимикробной резистентности возбудителей, выделенных:
— от людей (больных и бактерионосителей),
— животных,
— кормов,
— из продовольственного сырья,
— готовой продукции,
— воды (в том числе сточных вод),
— смывов с объектов окружающей среды.
VI. Противоэпидемические мероприятия в очаге сальмонеллеза
6.1 Лечебно-профилактическое учреждение, независимо от формы собственности, выявившее больного или бактерионосителя сальмонеллеза обязано направить экстренное извещение в установленном порядке в территориальный орган, осуществляющий государственный санитарно-эпидемиологический надзор.
6.2 Эпидемиологическое обследование эпидемического очага сальмонеллеза проводится органами государственного санитарно-эпидемиологического надзора с целью установления границ очага, выявления источника возбудителя сальмонеллеза, контактных лиц, а также лиц, подвергшихся риску заражения, определение путей и факторов передачи возбудителя, а также условий, способствовавших возникновению очага.
6.3 Больных, подозрительных на сальмонеллез изолируют из организованных коллективов.
6.4 Госпитализация выявленных больных (больных с подозрением на сальмонеллез) сальмонеллезами и бактерионосителей осуществляется по клиническим и эпидемиологическим показаниям.
6.5 Обязательному лабораторному обследованию на сальмонеллезы в эпидемическом очаге подлежат выявленные больные с симптомами, лица, общавшиеся с больными, работники отдельных профессий, связанные с производством, хранением, транспортировкой пищевой продукции и отдельных продуктов. Число обследуемых лиц и объем проводимых исследований определяется специалистом, отвечающим за организацию эпидемиологического расследования.
(Измененная редакция. Изм. № 1)
6.6 В эпидемическом очаге с целью выявления путей и факторов передачи возбудителя проводят также лабораторное исследование остатков пищевого продукта или блюд, подозреваемых в качестве фактора передачи возбудителей инфекции, исследование пищевого сырья, смывов с яиц, оборудования, рук, инвентаря, и других объектов внешней среды.
6.7 Наблюдение за лицами, подвергшимися риску заражения в эпидемических очагах, проводится медицинскими работниками учреждений, где зарегистрирован очаг или территориальных лечебно-профилактических учреждений.
Длительность медицинского наблюдения составляет 7 дней и включает опрос, осмотр, наблюдение за характером стула, термометрию.
6.8 Текущая дезинфекция в квартирном очаге проводится членами семьи после проведенного медицинскими работниками инструктажа.
6.9 Заключительную дезинфекцию выполняют специалисты организаций, имеющие право заниматься дезинфекционной деятельностью.
6.10 Лицам, подвергшимся риску заражения проводят экстренную профилактику бактериофагом.
VII. Противоэпидемические мероприятия в очагах внутрибольничного сальмонеллеза
7.1 В ЛПО медицинские работники должны проводить оперативное слежение и своевременное выявление случаев заноса или внутрибольничного инфицирования острой кишечной инфекцией (ОКИ) среди пациентов, персонала или лиц по уходу за больными.
7.2 В случае выявления больного, подозрительного на сальмонеллез проводится:
7.2.1 немедленная отправка экстренного извещения в территориальный орган, уполномоченный осуществлять государственный санитарно-эпидемиологический надзор;
7.2.2 немедленная изоляция, перевод больного в инфекционное отделение или диагностические боксы (полубоксы) в профильном отделении;
7.2.3 запрещение госпитализации в течение 7 дней новых пациентов в палату с выявленным больным;
7.2.4 медицинское наблюдение в течение 7 дней от момента выявления больного и однократное лабораторное обследование (для выявления носительства или бессимптомного течения заболевания) за лицами, подвергшимися риску инфицирования;
7.2.5 специфическая профилактика сальмонеллезов среди пациентов и персонала бактериофагом;
7.2.6 заключительная дезинфекция;
7.2.7 эпидемиологическое расследование случая (случаев) заноса или внутрибольничного инфицирования пациентов, персонала или лиц по уходу за больными сальмонеллезами с выявлением факторов и путей передачи возбудителя инфекции; анализ информации, принятие административных решений.
7.3 При групповой заболеваемости сальмонеллезами в одном или нескольких отделениях ЛПО или при выявлении сальмонелл в воздухе и других объектах внешней среды проводят:
7.3.1 изоляцию заболевших и бактерионосителей в инфекционное отделение;
7.3.2 прекращают прием пациентов в отделение (отделениях), где зарегистрирована групповая заболеваемость и проводят медицинское наблюдение за контактными в течение 7 дней от момента изоляции последнего заболевшего.
7.3.3 заключительную дезинфекцию в отделении (отделениях), очистку и дезинфекцию систем вентиляции;
7.3.4 бактериологическое обследование контактных, персонала, серологическое обследование лиц для определения источника инфекции;
7.3.5 проведение специфической профилактики бактериофагом;
7.3.6 запрещение перемещения пациентов из палаты в палату, а также сокращения числа пациентов за счет ранней выписки с учетом общего состояния больных.
7.3.7 закрытие отделения (отделений) по предписанию органа, осуществляющего государственный санитарно-эпидемиологический надзор.
7.4 Открытие отделения (отделений) проводится после проведения комплекса противоэпидемических мероприятий и завершения медицинского наблюдения за контактными лицами.
VIII. Профилактические мероприятия
8.1 Органы, уполномоченные осуществлять государственный санитарно-эпидемиологический надзор контролируют соблюдение требований законодательства Российской Федерации в области обеспечения санитарно-эпидемиологического благополучия населения, направленных на предупреждение контаминации сальмонеллами пищевых продуктов, как в процессе их хранения и производства, так и на всех этапах реализации населению, а также на предотвращение попадания возбудителей в готовые пищевые продукты и накопления в них микроорганизмов.
8.2 Ответственность за безопасность продукции несет ее производитель. Юридические лица и индивидуальные предприниматели обязаны выполнять требования законодательства Российской Федерации в области обеспечения санитарно-эпидемиологического благополучия населения и осуществлять производственный контроль, в том числе с использованием лабораторных исследований.
8.3 Объектами производственного контроля на предприятиях являются сырье, продукты и объекты окружающей среды, которые могут быть контаминированы возбудителями сальмонеллезов.
8.4 Программа производственного контроля составляется юридическим лицом, индивидуальным предпринимателем и утверждается руководителем предприятия либо уполномоченными лицами.
Программа производственного контроля должна предусматривать:
8.4.1 Определение рисков загрязнения сырья и пищевых продуктов возбудителями инфекционных болезней.
8.4.2 Определение критических контрольных точек в процессе производства, на которых требуется проведение лабораторного контроля для предотвращения или устранения риска инфицирования сырья или продуктов питания.
8.4.3 Ведение учета и анализа показателей, регистрируемых в критических контрольных точках.
8.5 Юридическое лицо, индивидуальный предприниматель при выявлении нарушений санитарных правил на объекте производственного контроля должен принять меры, направленные на устранение выявленных нарушений.
8.6 Обо всех случаях выделения сальмонелл сообщается в орган, осуществляющий государственный санитарно-эпидемиологический надзор. В эти же органы передаются выделенные штаммы сальмонелл для подтверждения. Индикация сальмонелл в продуктах питания и объектах окружающей среды может проводиться с использованием классического микробиологического метода, методов экспресс-анализов (полимеразной цепной реакции), методов индустриальной микробиологии — с помощью приборов и тест-систем, разрешенных к применению на территории Российской Федерации в установленном порядке.
(Измененная редакция. Изм. № 1)
8.7 Производственный контроль на предприятиях мясной и птицеперерабатывающей промышленности.
8.7.1. Производственный контроль подразделяется на входной контроль и контроль готовой продукции. Он осуществляется в соответствии с требованиями, предъявляемыми к безопасности продукции.
8.7.2. мясная продукция при проведении контроля подразделяется на 2 категории: высокого и низкого риска контаминации бактериями рода Salmonella.
К категории высокого риска контаминации относят охлажденное и замороженное мясное сырое (мясо в тушах, полутушах, четвертинах и отрубах, мясо в блоках, мясо птицы, мясо механической обвалки, субпродукты), полуфабрикаты, а также сырокопченые (сыровяленые) изделия.
К категории низкого риска контаминации относят продукцию, подвергнутую тепловой обработке с достижением температуры в центре продукта не менее 70 ± 2 градуса Цельсия.
8.7.3. Продукцию высокой категории риска, поступившую на мясоперерабатывающее предприятие, исследуют на наличие сальмонелл 1 раз в 15 дней с учетом ниже приведенного:
— при поставке сырья из неблагополучных в эпизоотическом или эпидемиологическом отношениях регионов осуществляют усиленный входной контроль, предусматривающий анализ каждой партии сырья на наличие сальмонелл;
— кровь пищевая, мясо птицы механической обвалки (до обвалки) контролируется на наличие сальмонелл в каждой партии.
Особенности отбора проб из продукции высокой категории риска:
— рубленных, кусковых и прочих полуфабрикатов осуществляется без обжига поверхности;
— блоков мясных замороженных и мяса механической обвалки (до обвалки) осуществляется без обжига поверхности из разных участков методом отбора точечных проб и составляется средняя проба.
8.7.4. Продукция низкой категории риска контролируется 1 раз в 20 дней.
При отборе образцов из этой категории продукции разрешается группировать ассортиментный перечень по видам выпускаемых изделий в зависимости от используемого сырья и технологии производства. Например, колбасные изделия группируются на вареные колбасы, сардельки, сосиски и другие.
8.7.5. Мясные и мясорастительные стерилизованные консервы не контролируются на наличие сальмонелл.
8.7.6. Пищевые яйца куриные изготовитель продукции исследует на наличие сальмонелл не реже 1 раз в месяц; яичный порошок, меланж, желток, белок, майонез и другие продукты с использованием яиц — в каждой партии.
8.7.7. Для контроля риска контаминации вырабатываемой продукции сальмонеллами 1 раз в 20 дней в конце рабочей смены до проведения санитарной обработки исследуют смывы с оборудования, инвентаря (разделочные доски, ножи, напольные тележки, лента конвейера) и рук персонала.
В случае обнаружения сальмонелл проводится генеральная уборка с применением дезинфицирующих средств с последующим контролем качества.
(п. 8.7. Новая редакция. Изм. № 1)
8.8 (Исключен. Изм. № 1).
8.9 (Исключен. Изм. № 1).
8.10 (Исключен. Изм. № 1).
8.8 Молоко и молочные продукты, нормируемые на отсутствие патогенных микроорганизмов, в том числе сальмонелл, должны подвергаться микробиологическому контролю, предусматривающему исследование на наличие (индикацию) сальмонелл у каждого вида выпускаемого продукта с периодичностью не реже одного раза в месяц.
Смывы с оборудования (ванны, емкости, вспомогательные материалы и инвентарь и т.п.), закваска исследуются на наличие сальмонелл не реже одного раза в квартал.
(Новая редакция. Изм. № 1)
8.9 На предприятиях общественного питания в рамках производственного контроля наличие патогенных микроорганизмов определяется 1 раз в 6 месяцев, при этом проверке подлежат 30 % от каждого вида блюд.
(Измененная редакция. Изм. № 1)
8.10 В объектах розничной торговли пищевыми продуктами наличие патогенных микроорганизмов проверяется в скоропортящейся пищевой продукции на этапе ее реализации 1 раз в год по 1-му образцу от каждой группы продукции согласно ассортиментному перечню.
(Измененная редакция. Изм. № 1)
8.11 В объектах оптовой торговли пищевыми продуктами аналогичные исследования осуществляются в том же объеме.
(Измененная редакция. Изм. № 1)
8.12 Исследование воды, смывов с оборудования и рук рабочих проводят по эпидемическим показаниям по решению органов, осуществляющих государственный санитарно-эпидемиологический надзор.
(Измененная редакция. Изм. № 1)
IX. Профилактические мероприятия по предупреждению заболеваний сальмонеллезом в стационарах
9.1 Основой профилактики внутрибольничного инфицирования сальмонеллами в лечебно-профилактических организациях является соблюдение санитарно-гигиенических норм и правил, а также противоэпидемического режима в соответствии с действующими нормативными правовыми актами.
9.2 Контроль и оценка соблюдения санитарно-гигиенических норм и правил, а также состояния противоэпидемического режима в ЛПО проводится органами, осуществляющими государственный санитарно-эпидемиологический надзор, а также врачом-эпидемиологом ЛПО.
9.3 Для проведения предэпидемической диагностики в стационарах проводится контроль за циркуляцией «госпитальных» штаммов сальмонелл с учетом их антибиотикорезистентности и некоторых факторов патогенности (персистентные характеристики штаммов — антилизоцимная, антиинтерфероновая и другая активность).
9.4 С целью предотвращения внутрибольничного инфицирования сальмонеллами пациентов и персонала в ЛПО должны выполняться следующие мероприятия:
9.4.1 выделение в отделениях неинфекционного профиля (приемном отделении) диагностических палат (боксов) для госпитализации пациентов с неустойчивым стулом;
9.4.2 обследование некоторых категорий пациентов при поступлении в стационар: дети до 2-х лет, матери и другие лица, госпитализируемые по уходу за больными, лица, поступающие в стационары психоневрологического профиля. А также, обследование лиц при поступлении в специализированные учреждения социального обслуживания граждан пожилого возраста и инвалидов и детей до 2-х лет при поступлении в дома ребенка;
(Новая редакция. Изм. № 1)
9.4.3 отстранение от работы персонала с выявленным носительством сальмонелл, лечение и диспансерное наблюдение.
9.4.4 перевод на работу, не связанную с питанием, а также обслуживанием детей и пациентов, требующих непрерывного ухода, персонала ЛПО с хроническим носительством сальмонелл;
9.4.5 контроль за полнотой обследования, своевременностью допуска к работе и динамическим диспансерным наблюдением за сотрудниками, перенесшими сальмонеллез;
9.4.6 соблюдение установленных требований по проведению профилактической дезинфекции, гигиенической обработки кожи рук и тела пациентов, гигиенической и антисептической обработки кожи рук персонала, дезинсекции и дератизации;
9.4.7 контроль за организацией питания и качества пищи в соответствии с нормативно-методическими документами, в том числе энтерального питания, питания новорожденных и детей раннего возраста;
9.4.8 контроль за работой приточно-вытяжной вентиляции, состоянием подвалов и чердаков;
9.4.9 контроль за соблюдением ассортимента, правил хранения и сроков реализации продуктов, разрешенных к передаче больным посетителями.
X. Гигиеническое воспитание населения
10.1 Гигиеническое воспитание населения является одним из методов профилактики сальмонеллеза.
10.2 Работники пищеблоков и лица, к ним приравненные, обязаны знать основные сведения о сальмонеллезах, которые должны быть включены в программу гигиенического обучения.
10.3 Гигиеническое воспитание населения включает в себя: представление населению подробной информации о сальмонеллезах, основных симптомах заболевания и мерах профилактики с использованием средств массовой информации, листовок, плакатов бюллетеней, проведением индивидуальной беседы с пациентом и другие методы.
XI. Правила выписки и диспансерного наблюдения реконвалесцентов после перенесенного сальмонеллеза
(Глава XI введена дополнительно. Изм. № 1)
Работники отдельных профессий, производств и организаций, а также дети, посещающие детские общеобразовательные учреждения (ДОУ), школы-интернаты, летние оздоровительные учреждения, взрослые и дети, находящиеся в других типах закрытых учреждений с круглосуточным пребыванием, должны выписываться после клинического выздоровления и однократного лабораторного обследования с отрицательным результатом, проведенного через 1 — 2 дня после окончания лечения в стационаре или на дому.
Остальные лица, переболевшие сальмонеллезами и не относящиеся к вышеперечисленным контингентам, выписываются после клинического выздоровления. Необходимость их бактериологического обследования перед выпиской определяется лечащим врачом с учетом особенностей клинического течения болезни.
При положительном результате лабораторных исследований, проведенных перед выпиской, курс лечения повторяется.
При положительных результатах контрольного лабораторного обследования работников отдельных профессий, производств и организаций, проведенного после повторного курса лечения, за ними устанавливается диспансерное наблюдение с временным переводом на другую работу на 15 дней, не связанную с производством, приготовлением, хранением, транспортировкой и реализацией продуктов питания, а также с работой на водопроводных сооружениях, непосредственным обслуживанием детей, пожилых лиц и инвалидов в стационарах и учреждениях круглосуточного пребывания. В течение этих 15-ти дней проводится однократное лабораторное обследование на сальмонеллез. При отрицательном результате — лица допускаются к основной работе, при положительном — исследования продолжаются с интервалом каждые 15 дней. При выделении сальмонелл в течение 3-х месяцев, указанные лица отстраняются от основной работы на срок не менее 1 года. По истечении этого срока проводится 3-х кратное исследование кала и желчи на наличие сальмонелл с интервалом 1 — 2 дня. При получении отрицательных результатов — эти лица допускаются к основной работе. При получении хотя бы одного положительного результата, они рассматриваются как хронические бактерионосители и отстраняются от работы, где они могут представлять эпидемическую опасность.
Работники отдельных профессий, производств и организаций, дети, посещающие ДОУ, школы-интернаты, летние оздоровительные учреждения, а также взрослые и дети, пребывающие в закрытых учреждениях с круглосуточным пребыванием, переболевшие острыми формами сальмонеллезов, допускаются на работу и к посещению этих учреждений после выписки из стационара или лечения на дому на основании справки врача о выздоровлении и при наличии отрицательного результата лабораторного обследования на сальмонеллез.
Дети общеобразовательных, летних оздоровительных учреждений, школ-интернатов и в течение месяца после перенесенного заболевания не допускаются к дежурствам в столовой.
Санитарно-эпидемиологические требования к диспансерному наблюдению за лицами, переболевшими острыми кишечными инфекциями
- Главная
- Избранное
- Популярное
- Новые добавления
- Случайная статья
15. Диспансерному наблюдению после перенесенной острой дизентерии подлежат:
1) работники объектов общественного питания, продовольственной торговли, пищевой промышленности;
2) дети детских домов, домов ребенка, школ-интернатов;
3) работники психоневрологических диспансеров, детских домов, домов ребенка, домов-интернатов для престарелых и инвалидов.
16. Диспансерное наблюдение проводится в течение одного месяца, в конце которого обязательно однократное бактериологическое обследование.
17. Кратность посещения врача определяется по клиническим показаниям.
18. Диспансерное наблюдение осуществляется участковым врачом (или семейным врачом) по месту жительства или врачом кабинета инфекционных болезней.
19. При рецидиве заболевания или положительном результате лабораторного обследования, лица, переболевшие дизентерией, вновь проходят лечение. После окончания лечения, эти лица в течение трех месяцев ежемесячно проходят лабораторное обследование. Лица, у которых, бактерионосительство продолжается более трех месяцев, подвергаются лечению как больные с хронической формой дизентерии.
20. Лица из числа декретированной группы населения допускаются работодателем на работу по специальности с момента предоставления справки о выздоровлении. Справка о выздоровлении выдается лечащим врачом только после полного выздоровления, подтвержденного результатами клинического и бактериологического обследования.
Лица с хронической дизентерии переводятся на работу, где они не представляют эпидемиологической опасности.
21. Лица с хронической дизентерией состоят на диспансерном наблюдении в течение года. Бактериологические обследования и осмотр врачом-инфекционистом лиц с хронической дизентерией проводится ежемесячно.
6. Санитарно-эпидемиологические требования к организации и проведению санитарно-противоэпидемических (профилактических) мероприятий по предупреждению сальмонеллеза
22. Обязательному бактериологическому обследованию на сальмонеллез подлежат следующие категории лиц населения:
1) дети в возрасте до двух лет, поступающие в стационар;
2) взрослые, госпитализированные в стационар по уходу за больным ребенком;
3) роженицы, родильницы, при наличии дисфункции кишечника в момент поступления или в течение предшествующих трех недель до госпитализации;
4) все больные независимо от диагноза при появлении кишечных расстройств во время пребывания в стационаре;
5) лица из числа декретированных групп населения, которые предположительно явились источником инфекции в очаге сальмонеллеза.
23. Эпидемиологическое обследование очагов сальмонеллеза проводится в случае заболевания лиц, относящихся к декретированной группе населения или детей в возрасте до двух лет.
24. Госпитализация больных сальмонеллезом проводится по клиническим и эпидемиологическим показаниям.
25. Выписку реконвалесцентов после сальмонеллеза проводят после полного клинического выздоровления и однократного отрицательного бактериологического исследования кала. Исследование производят не ранее трех дней после окончания лечения.
26. Диспансерному наблюдению после перенесенного заболевания подвергаются только декретированные группы населения.
27. Диспансерное наблюдение за лицами, переболевшими сальмонеллезом, осуществляют врач кабинета инфекционных болезней или участковые (семейные) врачи по месту жительства.
Лица из числа декретированных групп населения допускаются работодателем на работу по специальности с момента предоставления справки о выздоровлении.
28. Реконвалесценты из числа декретированных групп населения допускаются работодателем на работу по специальности с момента предоставления справки о выздоровлении.
Реконвалесцентов, продолжающих выделять сальмонеллы после окончания лечения, а также выявленных бактерионосителей из числа декретированных групп населения территориальные подразделения ведомства государственного органа в сфере санитарно-эпидемиологического благополучия населения отстраняет от основной работы на пятнадцать календарных дней. Работодатель переводит их на работу, где они не представляют эпидемиологической опасности.
При отстранении в течение пятнадцати календарных дней проводят трехкратное исследование кала. При повторном положительном результате порядок отстранения от работы и обследования повторяют еще в течение пятнадцати дней.
При установлении бактерионосительства более трех месяцев, лица, как хронические носители сальмонелл, отстраняются от работы по специальности на двенадцать месяцев.
По истечении срока проводят трехкратное исследование кала и желчи с интервалом один-два календарного дня. При получении отрицательных результатов допускаются к основной работе. При получении одного положительного результата такие лица рассматриваются как хронические бактерионосители, территориальными подразделениями ведомства государственного органа в сфере санитарно-эпидемиологического благополучия населения отстраняются от работы, где они представляют эпидемиологическую опасность.
29. Детей, продолжающих выделять сальмонеллы после окончания лечения, лечащий врач отстраняет от посещения организации дошкольного воспитания на пятнадцать календарных дней, в этот период проводят трехкратное исследование кала с интервалом один-два дня. При повторном положительном результате такой же порядок отстранения и обследования повторяют еще в течение пятнадцати дней.
Санитарно-эпидемиологические требования к организации и проведению санитарно-противоэпидемических (профилактических) мероприятий по предупреждению брюшного тифа и паратифов
30. Государственный санитарно-эпидемиологический надзор за заболеваемостью населения брюшным тифом и паратифами включает:
1) анализ информации о санитарном состоянии населенных пунктов, особенно неблагополучных по заболеваемости населения тифопаратифозными инфекциями;
2) осуществление государственного санитарно-эпидемиологического надзора и определение групп риска среди населения;
3) определение фаготипов выделяемых культур от больных и бактерионосителей;
4) постановку на учет и диспансерное наблюдение за переболевшими брюшным тифом и паратифами с целью выявления и санации бактерионосителей, особенно из числа работников пищевых предприятий и других декретированных групп населения;
5) планирование профилактических и противоэпидемических мероприятий.
31. Профилактические мероприятия тифопаратифозных заболеваний направлены на проведение санитарно-гигиенических мероприятий, предупреждающих передачу возбудителей через воду, пищу. Проводится государственный санитарно-эпидемиологический надзор за санитарно-техническим состоянием объектов:
1) систем водоснабжения, централизованных, децентрализованных источников водоснабжения, головных водозаборных сооружений, зон санитарной охраны водоисточников;
2) пищевой перерабатывающей промышленности, продовольственной торговли, общественного питания;
3) канализационной системы.
32. Перед допуском к работе лица из числа декретированных групп населения после врачебного осмотра подвергаются серологическому обследованию путем постановки с сывороткой крови реакции прямой гемагглютинации и однократному бактериологическому исследованию. Лица допускаются к работе при отрицательных результатах серологического и бактериологического обследований и при отсутствии других противопоказаний.
В случае положительного результата реакции прямой гемагглютинации дополнительно проводится пятикратное бактериологическое исследование нативных испражнений с интервалом один — два календарных дня. При отрицательных результатах этого обследования проводится однократное бактериологическое исследование желчи. К работе допускаются лица, у которых получены отрицательные данные бактериологического исследования испражнений и желчи.
Лица, у которых выявлены положительные результаты серологического и бактериологического обследования рассматриваются как бактерионосители. Проводится их лечение, постановка на учет, устанавливается за ними медицинское наблюдение. Территориальными подразделениями ведомства государственного органа в сфере санитарно-эпидемиологического благополучия населения бактерионосители отстраняются от работы, где представляют эпидемическую опасность.
33. Согласно постановлению Правительства Республики Казахстан от 30 декабря 2009 года № 2295 «Об утверждении перечня заболеваний, против которых проводятся профилактические прививки, Правил их проведения и групп населения, подлежащих плановым прививкам» вакцинации против брюшного тифа подлежат работники канализационных и очистных сооружений.
34. В очаге брюшного тифа или паратифов проводятся мероприятия: 1) выявление всех больных путем опроса, осмотра, термометрии, лабораторного обследования;
2) своевременного изолирования всех больных брюшным тифом, паратифами;
3) выявление и проведение лабораторного обследования лиц, ранее переболевших брюшным тифом и паратифами, декретированных групп населения, лиц, подвергшихся риску заражения (употреблявших подозрительные на заражение пищевые продукты или воду, контактировавших с больными);
4) в очаге с единичным заболеванием у лиц, из числа декретированных групп населения проводится однократное бактериологическое исследование испражнений и исследование сыворотки крови в реакции прямой гемагглютинации. У лиц с положительным результатом реакции прямой гемагглютинации проводится повторное пятикратное бактериологическое исследование испражнений и мочи;
5) в случае возникновения групповых заболеваний проводится лабораторное обследование лиц, которые предположительно являются источником инфекции. Лабораторное обследование включает трехкратное бактериологическое исследование испражнений и мочи с интервалом не менее двух календарных дней и однократное исследование сыворотки крови методом реакции прямой гемагглютинации. У лиц с положительным результатом реакции прямой гемагглютинации проводится дополнительное пятикратное бактериологическое исследование испражнений и мочи с интервалом не менее двух календарных дней, а при отрицательных результатах этого обследования – однократно исследуется желчь;
6) лица из числа декретированных групп населения, имеющие контакт либо общение с больным брюшным тифом или паратифами на дому, территориальными подразделениями ведомства государственного органа в сфере санитарно-эпидемиологического благополучия населения временно отстраняются от работы до госпитализации больного, проведения заключительной дезинфекции и получения отрицательных результатов однократного бактериологического исследования испражнений, мочи и реакции прямой гемагглютинации;
7) лица, подвергшиеся риску заражения, наряду с лабораторным обследованием находятся под медицинским наблюдением с ежедневными врачебными осмотрами и термометрий на протяжении двадцати одного календарного дня при брюшном тифе и четырнадцати календарных дней при паратифах с момента изоляции последнего больного;
8) выявленные больные и бактерионосители брюшного тифа и паратифов немедленно изолируются, и направляются в медицинские организации для обследования и лечения.
35. Экстренная профилактика в очагах брюшного тифа и паратифов проводится в зависимости от эпидемиологической ситуации. В очагах брюшного тифа назначается при наличии брюшнотифозный бактериофаг, при паратифах поливалентный сальмонеллезный бактериофаг. Первое назначение бактериофага проводится после забора материала для бактериологического обследования. Бактериофаг назначается также реконвалесцентам.
36. В очагах брюшного тифа и паратифов обязательно проводятся дезинфекционные мероприятия:
1) текущая дезинфекция проводится в период с момента выявления больного до госпитализации, у реконвалесцентов в течение трех месяцев после выписки из больницы;
2) текущую дезинфекцию организовывает медицинский работник медицинской организации, а проводит – лицо, ухаживающее за больным, сам реконвалесцент или бактерионоситель;
3) заключительную дезинфекцию проводят дезинфекционные станции или дезинфекционные отделы (отделения) органов (организаций) санитарно – эпидемиологической службы, в сельской местности – сельские врачебные больницы, амбулатории;
4) заключительную дезинфекцию в городских населенных пунктах проводят не позже шести часов, в сельской местности – двенадцати часов после госпитализации больного;
5) в случае выявления больного брюшным тифом или паратифом в медицинской организации после изоляции больного в помещениях, где он находился, проводят заключительную дезинфекцию силами персонала данной организации.
Принципы и методы диспансерного наблюдения за реконвалесцентами после инфекционных болезней
![]()
Под диспансеризацией понимается активное динамическое наблюдение за состоянием здоровья определенных контингентов населения (здоровых и больных), взятие этих групп на учет с целью раннего выявления заболеваний, динамического наблюдения и комплексного лечения заболевших, проведения мероприятий по оздоровлению их условий труда и быта, предупреждению развития и распространения болезней, восстановлению трудоспособности и продлению периода активной жизнедеятельности. При этом основная цель диспансеризации состоит в сохранении и укреплении здоровья населения, увеличении продолжительности жизни людей и повышении производительности труда работающих путем активного выявления и лечения начальных форм заболеваний, изучения и устранения причин, способствующих возникновению и распространению заболеваний, широкого проведения комплекса социальных, санитарно-гигиенических, профилактических, лечебно-оздоровительных мероприятий.
Содержанием диспансеризации является:
» активное выявление больных в целях раннего распознавания начальных форм заболеваний;
» взятие на диспансерный учет и систематическое наблюдение;
» своевременное проведение лечебных и социально-профилактических мероприятий для скорейшего восстановления здоровья и трудоспособности; изучение внешней среды, производственных и бытовых условий и их улучшение; участие в диспансеризации всех специалистов.
Анализ определения, целей и содержания диспансеризации показывает, что общим для диспансеризации и реабилитации является проведение лечебных и социально-профилактических мероприятий для скорейшего восстановления здоровья и трудоспособности переболевшего.
При этом следует заметить, что мероприятия по восстановлению здоровья и трудоспособности все в большей и большей степени становятся прерогативой реабилитации. Причем дальнейшее совершенствование диспансеризации предусматривает все более активное развитие реабилитации. Таким образом, решение задач по восстановлению здоровья и трудоспособности постепенно переходит к реабилитации и приобретает самостоятельное значение.
Завершается реабилитация тогда, когда достигнуто восстановление адаптированности, закончился процесс реадаптации. Однако в тот момент, когда реабилитация завершается, лечение всегда уже закончено. Причем после окончания лечения реабилитация осуществляется одновременно с диспансерными мероприятиями. По мере восстановления здоровья и трудоспособности роль реабилитационного компонента становится все меньше, и, наконец, при полном выздоровлении и восстановлении трудоспособности реабилитация может считаться законченной. Переболевший подлежит только диспансерному наблюдению.
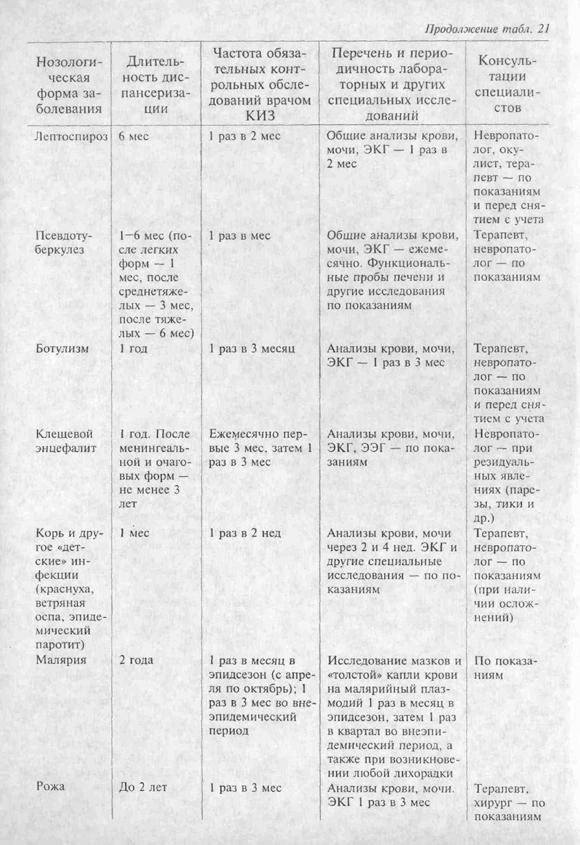
Диспансерное наблюдениеза реконвалесцентами после инфекционных болезней осуществляется в соответствии с приказами и руководящими документами Минздрава (Пр. № 408 от 1989 г. и др.). Регламентирована диспансеризация переболевших дизентерией, сальмонеллезом, острыми кишечными инфекциями неустановленной этиологии, брюшным тифом и паратифами, холерой, вирусными гепатитами, малярией, менингококковой инфекцией, бруцеллезом, клещевым энцефалитом, геморрагической лихорадкой с почечным синдромом, лептоспирозом, инфекционным мононуклеозом. Кроме того, в научной литературе приводятся рекомендации по диспансеризации больных после псевдотуберкулеза, орнитоза, амебиаза, ангины, дифтерии, гриппа и других ОРЗ, кори и других «детских» инфекций. Обобщенная методика диспансеризации при основных инфекционных болезнях приведена в табл. 21.
Дизентерия. Перенесшие заболевание без бактериологического подтверждения выписываются не ранее трех дней после клинического выздоровления, нормализации стула и температуры тела. Имеющие непосредственное отношение к производству продуктов питания, их хранению, транспортировке и реализации и приравненные к н.им подвергаются бактериологическому обследованию через 2 дня после окончания лечения. Выписываются только при отрицательном результате обследования.
Перенесшие заболевание, подтвержденное бактериологически, выписываются после отрицательного контрольного бактериологического обследования, проведенного через 2 сут после окончания лечения. Все работники питания и приравненные к ним выписываются после двукратного отрицательного бактериологического обследования.
При затяжных формах дизентерии с длительным бактериовыделением и при хронической дизентерии выписка производится после стихания обострения, исчезновения токсикоза, стойкой, в течение 10 дней, нормализации стула и отрицательного результата бактериологического обследования. Дети из детских домов и школ-интернатов допускаются в коллективы по выздоровлении, но в течение 2-х последующих месяцев им запрещаются дежурства по пищеблоку. Дети, посещающие дошкольные учреждения, после выписки допускаются в коллективы при осуществлении диспансерного наблюдения в течение 1-го месяца с обязательным осмотром стула.



В процессе диспансеризации во время контрольных ежемесячных осмотров обращают внимание на самочувствие больного (общая слабость, повышенная утомляемость, нарушения аппетита, наличие явлений дискомфорта или болей в животе), характер стула (оформленный или неоформленный, наличие в кале примесей крови, слизи), частоту дефекаций, состояние органов брюшной полости и, особенно, кишечника (болезненность или чувствительность, утолщение или спазм по ходу отдельных его участков), состояние печени и селезенки.
Особого внимания заслуживают реконвалесценты, перенесшие тяжелые и среднетяжелые формы болезни. У них нередко отмечаются явления астенизации, вегетодистонии, нейровегетативные расстройства кишечника. Полное выздоровление у таких реконвалесцентов может затягиваться до 2 — 3 мес после болезни. В этих случаях необходима активная диспансеризация с проведением комплекса лечебно-оздоровительных мероприятий. Показаны назначение общеукрепляющих и седативных препаратов, а также использование физических методов лечения (хвойные ванны, электрофорез с введением ионов брома, кальция, новокаина и др. медикаментов, гемотерапия и пр.), а также лечебной физкультуры.
Всем реконвалесцентам категорически запрещается употребление любых спиртных напитков, включая пиво, а также прием жирной и острой пищи — по крайней мере, в течение ближайших 4—6 нед.
Брюшной тиф и паратифы. Дополнительно к приведенным в таблице рекомендациям следует иметь в виду следующее. В случае повышения температуры тела или ухудшения общего состояния (снижение аппетита, нарушение сна, появление слабости, головной боли) выполняют общий анализ крови, посевы мочи, кала и крови на выявление тифопаратифозных бактерий, а при установлении рецидива больные вновь госпитализируются. Кроме того, если при любом из обследований, проведенных по истечению 3 мес после выздоровления, у работников пищевых предприятий хотя бы однократно была выделена культура бактерий брюшного тифа или паратифа, они считаются хроническими носителями, отстраняются от работы и должны изменить профессию.
Холера. Перед выпиской из стационара бактериологические исследования проводят не ранее, чем через 24 ч после окончания лечения антибиотиками. Исследованию подлежат испражнения (троекратно) и желчь — порции В и С (однократно). Работники пищевых предприятий, детских и лечебно-профилактических учреждений, а также больные хроническими заболеваниями печени и желчевыводящих путей подлежат обследованию в течение 5 дней (ежедневное бактериологическое исследование испражнений и однократное — желчи).
Амебиаз. Перед выпиской больных на диспансерное наблюдение обязательны отсутствие патологических изменений слизистой оболочки толстой кишки (при контрольной ректороманоскопии) и трехкратные отрицательные результаты исследований кала на амебу (с интервалом 3—5 дней).
Вирусные гепатиты. Реконвалесценты могут быть выписаны для диспансерного наблюдения при условии отсутствия жалоб, уменьшения печени до нормальных размеров или четко выраженной тенденции к их сокращению, отсутствия желчных пигментов в моче, нормализации уровня билирубина в крови. Допускается выписка при повышении активности аминотрансфераз (в 2—3 раза) или увеличении печени на 1—2 см.
Все реконвалесценты подлежат диспансеризации, организация и содержание которой зависят от нозологической формы перенесенного гепатита, а также характера остаточных явлений.
Менингококковая инфекция. Перенесшие генерализованные формы могут быть выписаны для диспансерного наблюдения при определившемся исходе болезни, нормализации цереброспинальной жидкости и после одного отрицательного посева слизи из носоглотки на менингококк (не ранее, чем через 3 сут после окончания лечения антибиотиками).
Ангина. Реконвалесценты выписываются не ранее седьмого дня нормальной температуры тела при полном клиническом выздоровлении с нормализацией общеклинических исследований крови (лейкоцитоз не более 8 • 109/л, СОЭ до 15 мм/ч) и мочи (количество лейкоцитов в препарате из осадка — до 8 клеток в поле зрения при отсутствии эритроцитов и цилиндров). Допускаются незначительные изменения ЭКГ (умеренное снижение вольтажа зубцов, расширение комплекса QRS не более, чем до 0,1 с).
Дифтерия. Выписка реконвалесцентов осуществляется после полного клинического выздоровления и получения двух отрицательных результатов бактериологического обследования, проводимого с интервалом в 1 сутки и не ранее, чем через 3 дня после отмены антибиотиков.
Грипп и ОРЗ.Переболевшие выписываются при условии полного клинического выздоровления, но не ранее, чем через 3 дня после нормализации температуры тела.
Орнитоз. Выписка производится после полного клинического выздоровления и исчезновения рентгенологических изменений в легких.
Геморрагическая лихорадка с почечным синдромом. Выписка производится после исчезновения клинических проявлений болезни и нормализации показателей лабораторного исследования, при тяжелых формах — не ранее 3—4 нед от начала болезни. Изогипостенурия и полиурия не являются противопоказаниями для выписки.
Инфекционный мононуклеоз.Выписка осуществляется после полного клинического выздоровления и улучшения формулы крови (более 50% лейкоцитов — нейтрофилы).
Псевдотуберкулез. Выписка переболевших производится после полного клинического выздоровления (с нормализацией температуры тела и гемограммы) и двухкратного отрицательного бактериологического исследования испражнений, но не ранее 21-го дня болезни, что связано с возможностью рецидива.
Малярия. Выписка больных проводится после окончания курса про-тивопаразитарной терапии, при полном клиническом выздоровлении, отрицательном результате исследований мазка крови на малярийный плазмодий и нормальных результатах общих анализов крови и мочи.
III. Диспансерное наблюдение за переболевшими. Санитарно-эпидемиологические требования к диспансерному наблюдению за лицами, переболевшими острыми кишечными инфекциями Наблюдение за переболевшими острой дизентерией
Прекращение бактериовыделения бывает временным и через некоторое время (до нескольких лет) может возобновляться. Выписка реконвалесцентов осуществляется на фоне полного клинического выздоровления, нормализации лабораторных показателей, после 3-кратных отрицательных посевов кала, мочи и однократного-желчи, но не ранее 21-го дня нормальной температуры тела. После выписки из стационара переболевшие подлежат диспансерному наблюдению, по истечении 3 мес проводится бактериологическое исследование кала, мочи и желчи. При отрицательных результатах наблюдение прекращается. Реконвалесценты из числа работников пищевых и приравненных к ним предприятий находятся под наблюдением на протяжении всей трудовой деятельности. В XX веке было известно несколько очагов заболеваний, вызванных здоровыми переносчиками, одними из самых известных здоровых носителей были так называемые Тифозная МэрииТифозный Джон.
Дизентерия
Инфекционное заболевание, характеризующеесясиндромомобщей инфекционнойинтоксикациии синдромом пораженияжелудочно-кишечного тракта, преимущественнодистальногоотделатолстой кишки .
Этиология
Дизентерию вызывают бактерии рода Shigellos. Шигеллы хорошо растут в обычных питательных средах; при разрушении микробных клеток выделяетсяэндотоксин, который вызывает симптомы интоксикации. Кроме того, шигеллы продуцируют несколько видов экзотоксина: цитотоксин, повреждающий мембраны эпителиальных клеток; энтеротоксины, усиливающие секрецию жидкости и солей в просвет кишки; нейротоксин, обнаруживаемый в основном убактерий Григорьева-Шиги(Sh. dysenteriae серовара 1).
В современных условиях наибольшее распространение имеют шигеллы Флексенера и Зонне .
Патогенез
Дизентерия — это типичный представитель кишечных инфекций. Единственным источником инфекции является больной человек, который опасен для окружающих с 1-го дня болезни, поскольку выделение возбудителя в окружающую среду в этот период наиболее интенсивно.
Заражаются в основном контактно-бытовым, водным и алиментарным (через рот) путем.
Предрасполагающими моментами для заражения являются скученность населения в жилых помещениях, низкий гигиенический уровень.
Дизентерией болеют все, но подавляющую массу больных составляют дети до 4 лет (60% заболеваемости). После перенесенного заболевания формируется очень непродолжительный (4-12 месяцев) иммунитет. Всегда есть возможность для повторного заболевания.
Входными воротами инфекции является желудочно-кишечный тракт — место вхождения и размножения микроба.
Клиника
Заболевание начинает проявляться через 2-3 дня после заражения, при пищевом пути это время может сокращаться до часов, при контактно-бытовом пути может удлиняться до 7 дней.
В большинстве случаев заболевание начинается остро, иногда может быть продрома в виде недомогания, познабливания или головной боли. По степени тяжести различают легкую, средней тяжести, тяжелую и очень тяжелую форму.
Наиболее характерные признаки заболевания при варианте дизентерии с поражением толстого кишечника.
Заболевание, как правило, начинается с появления болей в животе, вслед за этим присоединяется расстройство стула. Дизентерия может начинаться с общих проявлений — слабости, вялости, подъема температуры, головной боли и т. п.
Наибольшей выраженности проявления болезни достигают на 2-3-й сутки болезни. Для этой формы дизентерии характерно преобладание местных явлений.
Наиболее полно признаки дизентерии представлены при среднетяжелой форме болезни. Характерны острое начало, повышение температуры с ознобом (до 38-39 °С), который держится 2-3 дня. Беспокоят слабость, головная боль, снижение аппетита. Кишечные расстройства наступают в первые 2-3 ч от начала болезни и проявляются дискомфортом в низу живота, урчанием, периодическими, схваткообразными болями в низу живота, частота стула колеблется от 10 до 20 раз в сутки. Стул вначале имеет каловый характер, потом появляется примесь слизи, крови, уменьшается объем каловых масс, они могут приобретать вид плевка — слизь и кровь.
Отмечаются острые позывы на дефекацию. Кожа становится бледной, язык покрывается густым бурым налетом. Со стороны сердечно-сосудистой системы отмечаются учащенное сердцебиение, снижение АД. Самыми характерными признаками являются спазм и болезненность при прощупывании левой подвздошной области.
Длительность интоксикации при среднетяжелой форме дизентерии составляет 4-5 дней. Стул нормализуется к 8-10-му дню болезни, но заболевание может затягиваться до 3-4 недель.
Под диспансеризацией (от фр. dispensaire — избавлять, освобождать) понимается комплекс мероприятий, направленных на предупреждение развития и распространения болезней, восстановление трудоспособности и продление периода активной жизнедеятельности человека.
Основная цель диспансеризации состоит в сохранении и укреплении здоровья населения, трудоспособности, увеличении продолжительности жизни людей. Достигается это путем активного выявления и лечения начальных форм заболевания, изучения и устранения причин, способствующих возникновению и распространению заболеваний, широкого проведения комплекса санитарно-гигиенических, профилактических, лечебно-оздоровительных и социальных мероприятий.
Наблюдение в КИЗе проводится после перенесения больными следующих инфекций: дизентерия, сальмонеллез, острые кишечные инфекции неустановленной природы, брюшной тиф, паратифы, холера, вирусные гепатиты, малярия, клещевой боррелиоз, бруцеллез, клещевой энцефалит, менингококковая инфекция, геморрагические лихорадки, лептоспироз, псевдотуберкулез, дифтерия, орнитоз.
Диспансерное наблюдение за реконвалесцентами инфекционных заболеваний осуществляется в соответствии с приказами соответствующих органов здравоохранения и нормативными документами. Реконвалесценты, выписанные из инфекционного стационара, направляются на диспансерное наблюдение врачами КИЗа (кабинет инфекционных заболеваний при поликлиниках) или участковыми врачами (врачами общей практики). Для большинства инфекций определен срок диспансерного наблюдения, частота контрольных обследований врачом КИЗа, перечень и периодичность лабораторных и других специальных исследований. При необходимости проводят консультацию и лечение пациентов у врачей других специальностей: терапевта, невропатолога, кардиолога и т. д.
Кроме того, в задачу диспансеризации реконвалесцентов инфекционных болезней входит проведение лечебно-оздоровительных, реабилитационных мероприятий, выявление и лечение сопутствующей патологии. При необходимости продолжается медикаментозная терапия, назначаются общеукрепляющие, седативные препараты, витамины. Врач, осуществляющий диспансерное наблюдение, дает рекомендации, направленные на улучшение качества жизни пациента, по диетическому питанию, решает вопрос о необходимости проведения физиотерапевтических процедур, ЛФК, направления реконвалесцента на санаторно-курортное лечение. В задачу врача входит решение вопросов режима труда и отдыха пациентов, экспертизы временной нетрудоспособности. В случае длительного бактериовыделения у лиц, связанных с приготовлением пищи и приравненных к ним, совместно с эпидемиологом решает вопрос о переводе их на другую работу.
Реабилитация инфекционных больных
Реабилитация (от лат. re — возобновление и reabilitas — способность, пригодность к чему-либо) представляет систему медицинских и социально-экономических мероприятий, направленных на скорейшее и полное восстановление нарушенных болезнью здоровья и трудоспособности пациента.
Основными этапами медицинской реабилитации инфекционных больных являются:
Инфекционные стационары.
2. Реабилитационный центр или санаторий.
3. Поликлиника по месту жительства — кабинет инфекционных заболеваний (КИЗ).
При инфекционной патологии реабилитация больного направлена в первую очередь на поддержание жизнедеятельности организма и улучшение приспособления пациента к новым условиям окружающей среды, а затем и социальным факторам (обществу, труду). Реабилитационные мероприятия при инфекционных болезнях необходимо начинать в острый период заболевания или в период ранней реконвалесценции, когда миновала угроза жизни больного.
После выписки из стационара для прохождения реабилитации больные могут направляться в реабилитационные отделения (центры) или санатории, а затем поликлиники по месту жительства (КИЗ). Проведение восстановительных мероприятий в реабилитационных отделениях и санаториях не является обязательным. Большинство инфекционных больных проходит восстановительное лечение в стационаре, а затем в поликлинике (КИЗ). В случае, когда госпитализация больного не проводилась, все реабилитационные мероприятия проводятся амбулаторно-поликлинической службой.
Проведение реабилитации требует комплексного подхода с участием врачей разных специальностей и применения разнообразных методов воздействия. Следует учитывать нозологическую форму заболевания. Например, больным, переболевшим кишечными инфекциями, назначают средства, ускоряющие восстановление слизистой оболочки желудочно-кишечного тракта и нормализующие секреторно-моторную функцию желудка и кишечника (заместительная ферментная терапия и пр.).
Больным вирусными гепатитами показаны средства, восстанавливающие функцию печени (гепатотропные препараты, иммуномодуляторы и т. п.), пациентам, перенесшим грипп и ОРЗ, корь, — препараты, нормализующие тонус и секрецию бронхиального дерева. Таким образом, помимо общих методов воздействия на организм используются дополнительные средства, направленные на восстановление функций отдельных органов и систем. Кроме непосредственного воздействия на организм реконвалесцента реабилитация предусматривает меры, направленные на улучшение условий труда и быта, способствующие восстановлению здоровья и профессиональной работоспособности переболевшего.
Преемственность в оказания медицинской помощи инфекционным больным
В нашей стране существует многоуровневая организация оказания медицинской помощи инфекционным больным.
Первичное звено представлено врачами общей лечебной сети (участковый терапевт, врач общей практики, врач неотложной помощи).
Следующими этапами оказания специализированной медицинской помощи являются кабинет инфекционных заболеваний поликлиники (КИЗ) и специализированный инфекционный стационар.
После выписки из стационара пациенты вновь обращаются к участковому терапевту, врачу общей практики или КИЗ. В ряде случаев система оказания медицинской помощи инфекционным больным дополняется лечением в реабилитационных подразделениях, включая санатории.
Меры в отношении источника инфекции. В последние годы наметилась тенденция к более широкому оставлению на дому больных дизентерией с целью создания наилучших условий для их выздоровления. Однако в определенных случаях вопрос о целесообразности госпитализации не может вызывать сомнения. По клиническим показаниям обязательна госпитализация ослабленных больных, в первую очередь малолетних детей и лиц преклонного возраста, больных с тяжелой клинической картиной заболевания, а также во всех случаях, когда невозможна организация врачебного наблюдения и необходимого лечения на дому.
По эпидемиологическим показаниям обязательна госпитализация больных из детских учреждений, закрытых учебных заведений, общежитий. Кроме того, госпитализируются работники пищевых предприятий и учреждений и лица, к ним приравненные, при возникновении диарейного заболевания с любым диагнозом, а также больные дизентерией, проживающие совместно с лицами из этих контингентов.
Наконец, по эпидемиологическим показаниям госпитализация является обязательной во всех тех случаях, когда не представляется возможным организовать необходимый санитарно-противоэпидемический режим по месту нахождения больного.
Если решение о госпитализации больного принято, осуществление его должно выполняться без промедления, так как поздняя госпитализация при плохой организации текущей дезинфекции повышает вероятность возникновения в очаге последовательных заболеваний как следствия заражения от имеющегося источника инфекции. Это показано, в частности, А. Л. Давыдовой: при госпитализации больных на 1-3-й день заболевания в очагах возникали последовательные заболевания у 4,7% общавшихся, при госпитализации на 4-6-й день — у 8,2%, на 7-й день и позднее — у 14,6 % общавшихся.
В каждом случае решение оставить больного на дому согласовывается с эпидемиологом.
При обострении хронической дизентерии вопрос о госпитализации также решается по клиническим и эпидемиологическим показаниям. Больные получают курс специфического и общеукрепляющего лечения.
При оставлении больного на дому ему назначается лечение инфекционистом поликлиники или участковым врачом. Проводится оно под контролем участковой сестры. Больным дизентерией, проходящим лечение на дому, медикаменты выдаются бесплатно.
В связи с возможностью затяжного течения заболевания регламентируются меры в отношении реконвалесцентов. Дети, перенесшие острую дизентерию, допускаются в детское учреждение непосредственно после стационара для реконвалесцентов или же через 15 дней после выписки из инфекционного стационара. Тот же срок установлен после лечения на дому при условии пятикратного отрицательного результата бактериологического обследования. После переболевания они в течение 2 месяцев не допускаются к дежурству по пищеблоку детского дома, школы-интерната. Дети, переболевшие хронической дизентерией (а также длительные бактерионосители), могут быть допущены в дошкольное детское учреждение или другой детский коллектив только при полной и стойкой нормализации стула в течение не менее 2 месяцев при общем хорошем состоянии и нормальной температуре.
При установлении порядка диспансерного наблюдения за переболевшими учитываются течение заболевания, состояние переболевшего и профессия.
Лица, перенесшие заболевание без осложнений и побочных явлений, с нормальной слизистой кишечника, не выделяющие возбудителя, наблюдаются от 3 до 6 месяцев со дня заболевания. При этом они ежемесячно осматриваются врачом и подвергаются бактериологическому обследованию. Переболевшие с длительно неустойчивым стулом или длительно выделяющие возбудителя наблюдаются не менее 6 месяцев с ежемесячным осмотром и бактериологическим обследованием.
Переболевшие работники пищевых предприятий и учреждений, детских учреждений и приравненные к ним лица после выписки из больницы не допускаются к своей работе в течение 10 дней. Им проводится 5 бактериологических анализов кала и одно копрологическое исследование. После допуска к работе они находятся на диспансерном учете в течение 1 года с ежемесячным бактериологическим обследованием. Выявленные носители отстраняются от работы в пищевом, детском и другом эпидемиологически важном учреждении. При длительности носительства более 2 месяцев они переводятся на другую работу и могут быть вновь допущены к прежней работе только через 1 год после 5-кратного отрицательного результата бактериологического исследования и при отсутствии поражения слизистой кишечника по данным ректороманоскопии.
При возникновении рецидива после перенесенного заболевания сроки наблюдения соответственно удлиняются.
Диспансерное наблюдение за переболевшими осуществляется поликлиникой, амбулаторией. В условиях города среди взрослых эта работа проводится под руководством инфекционного кабинета поликлиники. При необходимости переболевшие подвергаются здесь долечиванию.
Диспансерное наблюдение с ежемесячным осмотром и бактериологическим обследованием устанавливается также за лицами, перенесшими диарейное заболевание неустановленной этиологии (энтерит , колит , гастроэнтерит , диспепсия и др.), в течение 3 месяцев.
Меры в отношении окружающих лиц . В связи с тем, что опрос не позволяет выявить в очаге все потенциальные источники дизентерийной инфекции, большую роль приобретают методы бактериологического обследования лиц, общавшихся с больным. Эти лица подвергаются однократному бактериологическому обследованию в условиях лаборатории или в очаге (до получения бактериофага), фагированию и наблюдению (опрос, осмотр) в течение 7 дней. При этом большого внимания требуют лица, непосредственно обслуживающие заболевшего.
При общении с больным на дому дети, посещающие детские учреждения, работники пищевых предприятий и учреждений, водопровода, детских и лечебных учреждений не допускаются в детские коллективы или к выполнению своих постоянных обязанностей до госпитализации больного или его выздоровления при условии проведения дизенфекционной обработки и получения отрицательного результата бактериологического исследования.
При выявлении больного или подозрительного на дизентерию в детском учреждении дети, персонал группы и пищеблока подвергаются троекратному бактериологическому обследованию, а дети, кроме того, однократному копрологическому обследованию.
Выявленные в очаге больные и носители подлежат изоляции и клиническому обследованию.
На время обследования и в течение 7 дней после изоляции последнего заболевшего в детском учреждении запрещается перевод детей в другие группы и учреждения, а также прием новых детей.
Все лица, общавшиеся с больным, подвергаются двукратному фагированию дизентерийным бактериофагом при госпитализации больного и троекратному при лечении его на дому.
Фагирование в принципе должно проводиться после взятия материала для бактериологического исследования. Однако из эстетических соображений можно считать приемлемым взятие материала тотчас после дачи фага.
В отдельных случаях возникает необходимость активного выявления больных методом подворного обхода с привлечением санитарного актива.
Меры в отношении внешней среды . С момента возникновения подозрения на дизентерию в очаге организуется текущая дезинфекция, которая проводится до госпитализации больного, а при оставлении его на дому — до полного излечения.
Требования к текущей дезинфекции такие же, как и при брюшном тифе .
После госпитализации больного проводится заключительная дезинфекция.
В процессе санитарно-просветительной беседы в очаге следует подвести слушателей к освоению следующих основных положений:
1) дизентерия передается фекально-оральным путем, а потому профилактика ее сводится: а) к недопущению загрязнения пищевых продуктов и воды фекалиями людей; б) к недопущению потребления зараженной пищи и воды;
2) всякий понос подозрителен на дизентерию, однако он может быть и при других инфекционных и неинфекционных заболеваниях, требующих различных методов лечения; правильная диагностика возможна только в лечебном учреждении;
3) позднее, недостаточное пли неправильное лечение затрудняет быстрое излечение; больные с затяжной формой заболевания не только могут заражать окружающих, но сами нередко страдают от рецидивов болезни.
Из этих положений следует важнейший вывод о том, что диагностика и лечение заболеваний являются делом только медицинских работников, а профилактические мероприятия — прежде всего делом всего населения.
Большинство приведенных положений касается также других кишечных инфекций.
ПРИНЦИПЫ И МЕТОДЫ ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ ЗА РЕКОНВАЛЕСЦЕНТАМИ ПОСЛЕ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
Под диспансеризацией понимается активное динамическое наблюдение за состоянием здоровья определенных контингентов населения (здоровых и больных), взятие этих групп на учет с целью раннего выявления заболеваний, динамического наблюдения и комплексного лечения заболевших, проведения мероприятий по оздоровлению их условий труда и быта, предупреждению развития и распространения болезней, восстановлению трудоспособности и продлению периода активной жизнедеятельности. При этом основная цель диспансеризации состоит в сохранении и укреплении здоровья населения, увеличении продолжительности жизни людей и повышении производительности труда работающих путем активного выявления и лечения начальных форм заболеваний, изучения и устранения причин, способствующих возникновению и распространению заболеваний, широкого проведения комплекса социальных, санитарно-гигиенических, профилактических, лечебно-оздоровительных мероприятий.
Содержанием диспансеризации является:
» активное выявление больных в целях раннего распознавания начальных форм заболеваний;
» взятие на диспансерный учет и систематическое наблюдение;
» своевременное проведение лечебных и социально-профилактических мероприятий для скорейшего восстановления здоровья и трудоспособности; изучение внешней среды, производственных и бытовых условий и их улучшение; участие в диспансеризации всех специалистов.
Анализ определения, целей и содержания диспансеризации показывает, что общим для диспансеризации и реабилитации является проведение лечебных и социально-профилактических мероприятий для скорейшего восстановления здоровья и трудоспособности переболевшего.
При этом следует заметить, что мероприятия по восстановлению здоровья и трудоспособности все в большей и большей степени становятся прерогативой реабилитации. Причем дальнейшее совершенствование диспансеризации предусматривает все более активное развитие реабилитации. Таким образом, решение задач по восстановлению здоровья и трудоспособности постепенно переходит к реабилитации и приобретает самостоятельное значение.
Завершается реабилитация тогда, когда достигнуто восстановление адаптированности, закончился процесс реадаптации. Однако в тот момент, когда реабилитация завершается, лечение всегда уже закончено. Причем после окончания лечения реабилитация осуществляется одновременно с диспансерными мероприятиями. По мере восстановления здоровья и трудоспособности роль реабилитационного компонента становится все меньше, и, наконец, при полном выздоровлении и восстановлении трудоспособности реабилитация может считаться законченной. Переболевший подлежит только диспансерному наблюдению.
Диспансерное наблюдение за реконвалесцентами после инфекционных болезней осуществляется в соответствии с приказами и руководящими документами Минздрава (Пр. № 408 от 1989 г. и др.). Регламентирована диспансеризация переболевших дизентерией, сальмонеллезом, острыми кишечными инфекциями неустановленной этиологии, брюшным тифом и паратифами, холерой, вирусными гепатитами, малярией, менингококковой инфекцией, бруцеллезом, клещевым энцефалитом, геморрагической лихорадкой с почечным синдромом, лептоспирозом, инфекционным мононуклеозом. Кроме того, в научной литературе приводятся рекомендации по диспансеризации больных после псевдотуберкулеза, орнитоза, амебиаза, ангины, дифтерии, гриппа и других ОРЗ, кори и других «детских» инфекций. Обобщенная методика диспансеризации при основных инфекционных болезнях приведена в табл. 21.
Дизентерия . Перенесшие заболевание без бактериологического подтверждения выписываются не ранее трех дней после клинического выздоровления, нормализации стула и температуры тела. Имеющие непосредственное отношение к производству продуктов питания, их хранению, транспортировке и реализации и приравненные к н.им подвергаются бактериологическому обследованию через 2 дня после окончания лечения. Выписываются только при отрицательном результате обследования.
Перенесшие заболевание, подтвержденное бактериологически, выписываются после отрицательного контрольного бактериологического обследования, проведенного через 2 сут после окончания лечения. Все работники питания и приравненные к ним выписываются после двукратного отрицательного бактериологического обследования.
При затяжных формах дизентерии с длительным бактериовыделением и при хронической дизентерии выписка производится после стихания обострения, исчезновения токсикоза, стойкой, в течение 10 дней, нормализации стула и отрицательного результата бактериологического обследования. Дети из детских домов и школ-интернатов допускаются в коллективы по выздоровлении, но в течение 2-х последующих месяцев им запрещаются дежурства по пищеблоку. Дети, посещающие дошкольные учреждения, после выписки допускаются в коллективы при осуществлении диспансерного наблюдения в течение 1-го месяца с обязательным осмотром стула.



Диспансеризация, (от франц. – избавлять, освобождать) комплекс мероприятий, направленных на предупреждение развития и распространения болезней, восстановление трудоспособности и продолжение периода активной жизнедеятельности человека.
Основная цель диспансеризации состоит в укреплении и сохранении здоровья населения, трудоспособности, увеличение продолжительности жизни людей. Достигается путем активного выявления и лечения начальных форм заболевания, устранения причин, проведение комплекса санитарно гигиенических, профилактических, социальных мероприятий. Реконвалесценты, выписанные, из инфекционного стационара, направляются под диспансерное наблюдение к врачам КИЗ. Для большинства заболеваний существует определенный срок диспансерного наблюдения, частота обязательных обследований врачом, лабораторных исследований, консультаций специалистов и других мероприятий (см. приложение).
При необходимости врач дает рекомендации, по продолжительности медикаментозного лечения, общеукрепляющего лечения, выписывает седативные препараты, витамины, диетическое питание, ЛФК; решает вопрос о режиме труда и отдыха, экспертизы временной нетрудоспособности.
В случае длительного бактерионосительства у декретированных лиц, совместно с эпидемиологом решает вопросов о переводе их на другую работу.
Реабилитация, (от лат. – возобновление, способность пригодиться к чему либо) представляет систему медицинских и социально – экономических мероприятий, направленных на скорейшее полное восстановление нарушенных болезнью здоровья и трудоспособности пациента. К этим мероприятиям относятся: режим, лечебная физкультура, физиотерапия, психотерапия, витамины, адаптогены и т.д.
Например: больным вирусным гепатитом назначают средства восстанавливающие функцию печени гепатопротекторы, иммуномодуляторы, диету №5.
Реабилитационные мероприятия начинаются срезу же, в инфекционном отделении, после того как миновала угроза жизни пациента в период ранней реконвалесценции.
После выписки из стационара для прохождения реабилитации больные могут направляться в специальные реабилитационные центры, санатории, а затем в поликлинику по месту жительства в КИЗ.
(таблица — методика диспансеризации при основных инфекционных заболеваниях).
5. Соблюдение санитарно – противоэпидемического режима.
Персонал инфекционных больниц (отделений) имеет постоянный и непосредственный контакт с инфекционными больными, их выделениями, объектами окружающей больного среды и подвергается опасности заражения через пищу, воду, воздух, руки, наружные покровы тела и т.д. При этом опасность передачи инфекции распространяется не только на обслуживающий персонал, членов их семей, но и на других больных, находящихся в стационаре. Все больные поступающие в больницу, проходят полную или частичную обработку, что определяется состоянием пациента. В случае выявления педикулеза проводят дезинсекцию. Медицинский персонал обязательно использует защитную одежду (халат, колпак…..), а при работе с карантинными инфекциями используется специальный костюм, обеспечивающий полную защиту кожи и слизистых оболочек. Влажная уборка помещений производится с применением дез. средств, промаркированным инвентарем отдельно для каждого вида помещений. После проведения любых манипуляций руки обеззараживаются двукратным мытьем в теплой воде с мылом. При кишечных инфекциях выделения пациентов до сброса в канализацию обеззараживаются дезинфицирующими растворами (хл. известью или хлорамином). При возникновении ВБИ объявляется карантин, прекращается прием новых больных, и изолируются все больные, подозрительные на данное заболевание.
Рекомендации гражданам: Что нужно знать о профилактике сальмонеллеза?
Управление Роспотребнадзора по Республике Бурятия напоминает о мерах профилактики сальмонеллеза и других кишечных инфекций.
Для предупреждения сальмонеллеза необходимо соблюдать следующие меры профилактики:
— мясо и мясные продукты подвергать тщательной тепловой обработке;
-для разделки сырого мяса и готовых к употреблению продуктов использовать раздельные доски;
-яйца, используемые для приготовления кулинарных и кондитерских блюд должны быть чистыми;
-сырые продукты и готовые к употреблению необходимо хранить в холодильнике раздельно и в упаковке.
-соблюдать сроки хранения продуктов и готовых блюд, исключить длительное хранения пищи даже в условиях холодильника;
-не забывать об элементарных правилах личной гигиены, тщательном мытье рук с мылом перед едой и после пользования туалетом.
Несколько фактов о сальмонеллезе.
1. Что такое сальмонеллез?
Сальмонеллез — это инфекционное заболевание, которое вызывается различными бактериями рода Salmonella, характеризуется разнообразными клиническими проявлениями: от бессимптомного носительства до тяжелых форм. В большинстве случаев протекает с преимущественным поражением органов пищеварительного тракта.
2. Кто является возбудителем сальмонеллеза?
Мелкие подвижные грамотрицательные палочки относительно устойчивые во внешней среде: в воде открытых водоемов сохраняются от 11 до 120 дней, в почве – до 140 дней, в комнатной пыли – до 90 дней; в мясе и колбасных изделиях — то 60 до 130 дней (в замороженном мясе – от 6 до 13 мес.); в молоке при комнатной температуре — до 10 дней, в холодильнике – до 20 дней; в сливочном масле – 52-128 дней; в яйцах – до 13 мес., на яичной скорлупе – от 17 до 24 дней.
3. Кто является источником заболевания?
Резервуаром и источниками инфекции являются многие виды сельскохозяйственных и диких животных (крупный и мелкий рогатый скот, свиньи) и птиц (куры, утки, гуси). Однако определенное значение играет и человек (больной, носитель) как дополнительный источник.
4. Как возбудитель заболевания попадает в организм человека?
В последние годы отмечается преобладание заболеваемости сальмонеллезом, связанным с распространением возбудителя Salmonella enteritidis, который чаще всего передается через мясо птицы и яйца, а также продуктов, приготовленных из них (полусырые бифштексы, яйца сырые и всмятку, яичница‑глазунья). Меньшее значение имеют рыбные и растительные продукты.
5. На что стоит обратить особое внимание?
Причины загрязнения пищевых продуктов сальмонеллами различны. На предприятия общественного питания или на ваш стол могут поступать продукты (мясо, молоко, птицу, яйца, рыбу), уже обсемененные сальмонеллами (первичное обсеменение). Заражение мяса может происходить при жизни животного, возможно и во время убоя, и при разделке туш путем загрязнения мяса содержимым кишечника. Яйца птицы, особенно утиные и гусиные, инфицируются при формировании и снесении, молоко — во время дойки и обработки. Сальмонеллез может возникнуть в результате вторичного обсеменения пищи сальмонеллами в случае нарушения санитарных правил ее приготовления и хранения.
6. Каковы симптомы (признаки) сальмонеллеза у человека?
Инкубационный период при пищевом пути заражения колеблется от 6 часов до 3 суток (чаще 12—24 ч). При контактно-бытовом пути передачи инфекции, инкубация удлиняется до 7 дней. Обычно заболевание начинается остро, повышается температура тела (при тяжелых формах до 39°С и выше), появляются общая слабость, головная боль, озноб, тошнота, рвота, боли в эпигастральной и пупочной областях, позднее присоединяется расстройство стула. Наиболее выражены они к концу первых, на вторые и третьи сутки от начала заболевания.
В случае проявления клинических симптомов кишечной инфекции (жидкий стул, рвота) не заниматься самолечением, а немедленно обратиться за медицинской помощью. Своевременное обращение за медицинской помощью не только сделает более эффективным лечение, но и обезопасит от заражения членов семьи и окружающих людей.

Обращаем внимание, что при ненадлежащем оказании услуг общественного питания либо причинение вреда жизни и здоровью потребителя вследствие ненадлежащего оказания услуги, потребитель вправе потребовать полного возмещения убытков, причиненных ему в связи с недостатками оказанной услуги, а также компенсации причиненного морального вреда.
Предъявить указанные требования потребители вправе в претензии к исполнителю услуги общественного питания.
Следует иметь ввиду, если исполнителем услуги отказано в удовлетворении требований, потребитель вправе обратиться в Управление Роспотребнадзора по Республике Бурятия.
Порядок приема обращений граждан.
Обращения граждан направляются посредством:
— самостоятельная передача заявителем письменных обращений по адресу места расположения Управления Роспотребнадзора по Республике Бурятия в часы работы.
670013, Республика Бурятия, г.Улан-Удэ, ул.Ключевская, 45 «Б»
— обращения в форме электронного документа направляются через единый портал Роспотребнадзора для подачи приема обращений граждан: Отправить обращение
— в ходе личного приема граждан в Управлении Роспотребнадзора по Республике Бурятия и его территориальные органы; График приема граждан
— через Общественные приемные Управления Роспотребнадзора по Республике Бурятия. График работы
При использовании материалов Управления Роспотребнадзора по Республике Бурятия ссылка на Управление обязательна.
>СП 3.1.7.2616-10 Профилактика сальмонеллеза
Об утверждении СП 3.1.7.2616-10 «Профилактика сальмонеллеза»
ГЛАВНЫЙ ГОСУДАРСТВЕННЫЙ САНИТАРНЫЙ ВРАЧ
РОССИЙСКОЙ ФЕДЕРАЦИИ
ПОСТАНОВЛЕНИЕ
от 26 апреля 2010 года N 36
Об утверждении СП 3.1.7.2616-10
(с изменениями на 21 января 2011 года)
____________________________________________________________________
Документ с изменениями, внесенными:
постановление Главного государственного санитарного врача Российской Федерации от 21 января 2011 года N 10 (Российская газета, N 87, 22.04.2011).
____________________________________________________________________
В соответствии с Федеральным законом от 30.03.99 N 52-ФЗ «О санитарно-эпидемиологическом благополучии населения» (Собрание законодательства Российской Федерации, 1999, N 14, ст.1650; 2002, N 1 (ч.1), ст.2; 2003, N 2, ст.167; 2003, N 27 (ч.1), ст.2700; 2004, N 35, ст.3607; 2005, N 19, ст.1752; 2006, N 1, ст.10; 2006, N 52 (ч.1), ст.5498; 2007, N 1 (ч.1), ст.21; 2007, N 1 (ч.1), ст.29; 2007, N 27, ст.3213; 2007, N 46, ст.5554; 2007, N 49, ст.6070; 2008, N 24, ст.2801; 2008, N 29 (ч.1), ст.3418; 2008, N 30 (ч.2), ст.3616; 2008, N 44, ст.4984; 2008, N 52 (ч.1), ст.6223; 2009, N 1, ст.17) и постановлением Правительства Российской Федерации от 24.07.2000 N 554 «Об утверждении Положения о государственной санитарно-эпидемиологической службе Российской Федерации и Положения о государственном санитарно-эпидемиологическом нормировании» (Собрание законодательства Российской Федерации, 2000, N 31, ст.3295; 2004, N 8, ст.663; 2004, N 47, ст.4666; 2005, N 39, ст.3953)
постановляю:
1. Утвердить санитарно-эпидемиологические правила СП 3.1.7.2616-10 «Профилактика сальмонеллеза» (приложение).
2. Ввести в действие указанные санитарные правила с момента официального опубликования.
Г.Онищенко
Зарегистрировано
в Министерстве юстиции
Российской Федерации
8 июня 2010 года,
регистрационный N 17526
Приложение. Санитарно-эпидемиологические правила СП 3.1.7.2616-10. Профилактика сальмонеллеза
Приложение
УТВЕРЖДЕНЫ
постановлением Главного
государственного санитарного
врача Российской Федерации
от 26 апреля 2010 года N 36
Профилактика сальмонеллеза
Санитарно-эпидемиологические правила
СП 3.1.7.2616-10
(с изменениями на 21 января 2011 года)
____________________________________________________________________
В документе учтены:
Изменения и дополнения N 1 от 21 января 2011 года (постановление Главного государственного санитарного врача Российской Федерации от 21 января 2011 года N 10).
____________________________________________________________________
1.1. Санитарные правила устанавливают основные требования к комплексу организационных, санитарно-противоэпидемических (профилактических) мероприятий, направленных на предупреждение возникновения и распространения случаев заболевания сальмонеллезом среди населения.
1.2. Соблюдение санитарно-эпидемиологических правил является обязательным для граждан, индивидуальных предпринимателей и юридических лиц.
1.3. Контроль за выполнением настоящих санитарных правил возложен на органы, осуществляющие государственный санитарно-эпидемиологический надзор.
2.1. Сальмонеллезы — широко распространенная инфекция человека и животных, вызываемая различными представителями рода сальмонелла вида enterica.
2.2. Возбудители сальмонеллезов обладают способностью к значительной выживаемости на объектах внешней среды в зависимости от температуры, влажности и массивности заражения.
2.3. Основными источниками возбудителя инфекции являются сельскохозяйственные животные и птицы. Наиболее эпидемически значимым источником возбудителя в настоящее время являются куры, крупный рогатый скот и свиньи. На отдельных территориях, характеризующихся национальными особенностями питания, в качестве источников могут выступать мелкий рогатый скот и лошади. Грызуны, в первую очередь крысы и мыши, также представляют собой массивный резервуар сальмонеллезной инфекции. Доказана роль человека как источника возбудителя инфекции при сальмонеллезах. Наибольшую опасность в этих случаях он представляет для детей раннего возраста и пожилых, а также лиц с ослабленным иммунитетом. Инфицированный человек (особенно бессимптомный носитель) представляет особую опасность в том случае, если он имеет отношение к приготовлению и раздаче пищи, а также продаже пищевых продуктов.
2.4. Механизм передачи возбудителя реализуется преимущественно пищевым (алиментарным) путем. При этом факторами передачи возбудителя являются пищевые продукты, прежде всего такие как мясо и мясопродукты, яйца и кремовые изделия. Особую опасность в связи с возможной трансовариальной передачей возбудителя представляют куриные яйца, инфицированные до снесения, а также продукты, приготовленные из них, в том числе майонез и сухой яичный порошок. Известны заболевания сальмонеллезом, связанные с употреблением сыров, брынзы, рыбы, в том числе копченой, морепродуктов.
Вода как фактор передачи возбудителя инфекции имеет второстепенное значение. Реальную эпидемическую опасность представляет вода открытых водоемов, загрязненная сточными выбросами (канализационные выбросы, сбросы сточных вод мясокомбинатов и боен, а также объектов птицеводства и животноводства).
Контактный путь передачи возбудителя чаще всего реализуется в условиях стационаров, где факторами передачи являются предметы обихода, руки обслуживающего персонала, белье, уборочный инвентарь, лекарственные растворы и другие факторы передачи.
Передача возбудителя возможна пылевым путем при вдыхании воздуха, содержащего контаминированный возбудителем аэрозоль.
2.5. Инкубационный период колеблется от 2-6 часов до 2-3 дней. При бытовом пути передачи он может увеличиваться до 4-7 суток.
3.1. Лабораторные исследования, направленные на обнаружение и идентификацию сальмонелл, а также на проведение серологических тестов, осуществляются аккредитованными для работы с возбудителями III-IV групп патогенности лабораториями независимо от организационно-правовых форм и форм собственности в соответствии с действующими нормативными правовыми актами.
3.2. Основным методом для подтверждения наличия сальмонелл является бактериологический (выделение и идентификация возбудителя с помощью питательных сред и биохимических тестов).
Материалом для исследований могут служить испражнения, рвотные массы, промывные воды желудка, а при необходимости моча, кровь, желчь и другие выделения из пораженных органов больных.
3.3. В качестве вспомогательных применяются серологические методы исследования (Реакция пассивной гемагглютинации (РПГА) в случаях необходимости с раздельным определением IGM и IGG антител и другие) и молекулярно-генетические методы (Полимеразная цепная реакция (ПЦР) и другие).
3.4. Основным критерием, свидетельствующим о принадлежности выделенного возбудителя к роду сальмонелла, является его антигенная структура. Основой для определения антигенной формулы сальмонелл является схема Кауффмана-Уайта, представляющая по существу каталог антигенов, имеющих первостепенную диагностическую ценность.
Последняя из изданных схем Кауффмана-Уайта (2001 год) включает 450 групп, объединяющих 2501 серовар.
3.5. Этиологическая расшифровка случаев сальмонеллеза должна проводиться не позднее 4-5-го дня с момента взятия проб.
4.1. Выявление случаев заболеваний сальмонеллезами людей, а также бактерионосителей проводится медицинскими работниками лечебно-профилактических организаций (ЛПО) независимо от форм собственности и ведомственной принадлежности во время амбулаторных приемов, посещений на дому, при медицинских осмотрах, диспансеризации и при других мероприятиях.
4.2. Обследованию на наличие возбудителей сальмонеллезов подлежат лица с кишечными дисфункциями, переболевшие сальмонеллезом, а также поступающие на работу на предприятия пищевой промышленности, торговли, общественного питания, объекты водопользования, в детские учреждения, а также в лечебно-профилактические учреждения.
4.3. Медицинским работником, установившим диагноз сальмонеллез (или при подозрении на него с учетом клинических и эпидемиологических данных), производится забор клинического материала от больного (фекалии, кровь, рвотные массы, промывные воды желудка, при необходимости моча) в день обращения и до начала этиотропного лечения.
4.4. При лечении больного на дому сбор материала для исследования осуществляется персоналом лечебно-профилактических учреждений.
4.5. Доставка клинического материала в лабораторию с целью установления этиологии возбудителя и его биологических свойств проводится в течение 24 часов.
4.6. Диагноз устанавливается на основании клинических признаков болезни, результатов лабораторного исследования, эпидемиологического анамнеза.
4.7. По степени достоверности диагноза случаи заболевания сальмонеллезами классифицируются как подозрительные, вероятные или подтвержденные.
4.7.1. Подозрительный случай сальмонеллеза — лихорадка более 38°С, диарея, рвота, боли в животе.
4.7.2. Вероятный случай сальмонеллеза — связь заболевания с употреблением эпидемически значимых при сальмонеллезе продуктов.
Санпин сальмонеллез
Постановление Главного государственного санитарного врача РФ
от 26 апреля 2010 г. N 36
«Об утверждении СП 3.1.7.2616-10»
С изменениями и дополнениями от:
21 января 2011 г.
В соответствии с Федеральным законом от 30.03.1999 N 52-ФЗ «О санитарно-эпидемиологическом благополучии населения» (Собрание законодательства Российской Федерации, 1999, N 14, ст. 1650; 2002, N 1 (ч. I), ст. 2; 2003, N 2, ст. 167; N 27 (ч. I), ст. 2700; 2004, N 35, ст. 3607; 2005, N 19, ст. 1752; 2006, N 1, ст. 10; N 52 (ч. I) ст. 5498; 2007 N 1 (ч. I) ст. 21; N 1 (ч. I) ст. 29; N 27, ст. 3213; N 46, ст. 5554; N 49, ст. 6070; 2008, N 24, ст. 2801; N 29 (ч. I), ст. 3418; N 30 (ч. II), ст. 3616; N 44, ст. 4984; N 52 (ч. I), ст. 6223; 2009, N 1, ст. 17) и постановлением Правительства Российской Федерации от 24.07.2000 N 554 «Об утверждении Положения о государственной санитарно-эпидемиологической службе Российской Федерации и Положения о государственном санитарно-эпидемиологическом нормировании» (Собрание законодательства Российской Федерации, 2000, N 31, ст. 3295; 2004, N 8, ст. 663; 2004, N 47, ст. 4666; 2005, N 39, ст. 3953) постановляю:
1. Утвердить санитарно-эпидемиологические правила СП 3.1.7.2616-10 «Профилактика сальмонеллеза» (приложение).
Зарегистрировано в Минюсте РФ 8 июня 2010 г.
Регистрационный N 17526
Разработаны санитарно-эпидемиологические правила СП 3.1.7.2616-10 «Профилактика сальмонеллеза».
Сальмонеллез — это широко распространенная инфекция человека и животных, вызываемая различными представителями рода сальмонелла вида enterica.
Основными источниками являются крысы, с/х животные и птицы. Механизм передачи — пищевой (алиментарный). Доказана роль человека как источника возбудителя инфекции. Наибольшей опасности подвержены дети раннего возраста, пожилые лица, а также те, у кого ослаблен иммунитет.
Инкубационный период колеблется от 2-6 часов до 2-3 дней. При бытовом пути передачи он может увеличиваться до 4-7 суток.
Предусмотрены процедуры выявления инфекции, лабораторной диагностики. Больных, у которых подозревают сальмонеллез, изолируют из организованных коллективов.
Перечислены противоэпидемические и профилактические мероприятия. В их числе — мониторинг, дезинфекция помещений, производственный контроль. Организуется гигиеническое воспитание населения.
Санитарные правила вводятся в действие с момента официального опубликования.
Постановление Главного государственного санитарного врача РФ от 26 апреля 2010 г. N 36 «Об утверждении СП 3.1.7.2616-10»
Зарегистрировано в Минюсте РФ 8 июня 2010 г.
Регистрационный N 17526
Настоящее постановление вступает в силу по истечении 10 дней после дня его официального опубликования
СП 3.1.7.2616-10, утвержденные настоящим постановлением, вводятся в действие с момента официального опубликования
Текст постановления опубликован в «Российской газете» от 23 июня 2010 г. N 135
В настоящий документ внесены изменения следующими документами:
Постановление Главного государственного санитарного врача РФ от 21 января 2011 г. N 10
Изменения вступают в силу по истечении 10 дней после дня официального опубликования названного постановления
Карантин при сальмонеллезе
Сальмонеллез — это инфекционная болезнь, вызываемая большой группой бактерий рода Salmonella, с разнообразными клиническими проявлениями и протекает с преимуще-ственным поражением органов пищеварительного тракта (желудка — гастрит, тонкого кишечника — энтерит, толстого кишечника — колит и их сочетаний).
Сальмонеллы хорошо переносят замораживание, высушивание, выживают в воде до двух месяцев, накапливаются в молочных и мясных продуктах, устойчивы к солению, копчению, маринадам. В молоке и мясных продуктах сальмонеллы способны размножаться, не изменяя внешнего вида и вкуса продуктов. При кипячении разрушаются.
Источниками инфекции являются в основном животные и птицы, а человек выступает как дополнительный источник. Период заразительности источника: больной человек выделяет возбудителя в окружающую среду от 3 дней до 3 нед. Около 1% инфицированных взрослых и 5% детей способны выделять сальмонеллы более года. Длительность бессимптомного течения сальмонеллеза у животных может продолжаться годами. Естественная восприимчивость людей высокая, особенно выраженная у детей в первые месяцы жизни и у людей преклонного возраста. Основной путь заражения — алиментарный (пищевой), а факторами передачи инфекции могут быть различные пищевые продукты — мясо млекопитающих, птиц, рыба, яйца и яичные продукты, молоко и молочные продукты и др. Другой путь передачи инфекции — водный, в некоторых случаях реализуется контактно-бытовой и пылевой пути.
Основные клинические признаки сальмонеллеза проявляются в большинстве случаев при пищевом пути заражения через 6 час. — 3 сут. (чаще 12-24 ч). При других путях передачи инфекции этот период удлиняется до 7 дней. Сальмонеллез в 96-98% случаев начинается остро, повышается температура тела (при тяжелых формах до 39°С и выше), появляются слабость, головная боль, озноб, тошнота, рвота, боли в животе, позднее присоединяется расстройство стула. У некоторых больных вначале отмечаются лишь лихорадка и признаки общей интоксикации, а изменения со стороны желудочно-кишечного тракта появляются позднее. Длительность клинических проявлений болезни зависят от тяжести. Продолжительность заболевания в большинстве случаев от 3 до 10 суток. У детей первого года жизни и лиц старше 60 лет наблюдается более тяжелое течение сальмонеллеза. При отсутствии клинических симптомов заболевания и положительных результатах бактериологических или серологических исследований говорят о бактерионосительстве. При этом максимальную эпидемиологическую опасность как источник инфекции представляют собой именно бактерионосители, особенно работники пищевых объектов. Для подтверждения клинического диагноза обычно используют бактериологическое (выделение возбудителя) и серологическое (обнаружение в сыворотке крови маркеров заболевания — антител к сальмонеллам) исследования. Материалом для бактериологического исследования служат кровь, испражнения, моча, рвотные массы, промывные воды желудка, желчь, гной из очагов воспаления, а для серологического исследования берут кровь.
Назначает лечение только врач, только он определяет объем лабораторных исследований, необходимость госпитализации и эффективность лечения. Самолечение при саль-монеллезе особенно антибиотиками категорически запрещается и может привести к смертельному исходу, а также инфицированию окружающих.
Основные мероприятия по профилактике сальмонеллеза:
- Использование доброкачественных продуктов питания на всех пищевых предприятиях, учреждениях, объектах общественного питания и в домашних условиях, для этого необходимо выполнять правила по обработке, приготовлению, хранению, транспортировке и реализации продуктов:
- готовые к употреблению продукты следует хранить отдельно от сырых; не рекомендуется хранить в помещениях вместе с пищевыми продуктами тару, тележек, хозяйственные материалы и непищевых товаров; многие скоропортящиеся продукты являются хорошей питательной средой для микроорганизмов, поэтому их нужно хранить в условиях холода и не более срока, указанного на упаковке или в сопроводительном документе. Например, мясной фарш рекомендуется хранить при температуре от +2 до +6 не более 6-12 часов в зави-симости от вида; молоко не более 36 часов; куриное яйцо до 30 суток. Перед использованием яйца обязательно промывают и варят не менее 10 мин. от момента закипания воды. Мясо должно варится мелкими кусочками в среднем не меньше 30 мин. от момента закипания (внутри больших кусков мяса сальмонеллы могут выживать и через час после кипения бульона). При этом время варки и жарения мяса колеблется в зависимости от вида мяса и величины кусков. При полной готовности мяса температура в толще куска должна быть не ниже 80°С, на что указывает бесцветный сок, выделяющийся из куска при проколе поварской вилкой;
- при покупке мяса и мясопродуктов обращают внимание на наличие постороннего запаха, налета, оценивают цвет и консистенцию, условия хранения (холодильники). Все виды животноводческой продукции должны подвергаться ветеринарной экспертизе и иметь клеймо;
- мухи могут механически переносить сальмонелл, поэтому пищевые продукты, готовые блюда, напитки, посуду необходимо оберегать от мух. В летнее время окна в помещениях следует засечивать, а для уничтожения мух использовать липкую бумагу, дезинсекционные средства.
- О качестве воды можно узнать в территориальных центрах госсанэпиднадзора и если вода не стандартная по микробиологическим показателям, то в домашних условиях необходимо использовать фильтры дополнительной очистки или кипятить воду.
- Соблюдение правил личной гигиены в местах общественного питания и сосредоточения людей. Детям необходимо с раннего возраста прививать навыки личной гигиены, научить тщательно мыть руки после игр, прогулок, а также непосредственно перед едой.
- В период пребывания больного дома — его необходимо изолировать, помещение должно хорошо проветриваться и освещаться, больному выделяют отдельную посуду, которую после еды сначала дезинфицируют (кипятят в содовом растворе или замачивают в дезинфицирующем растворе), а затем моют. Также подвергают дезинфекции остатки пищи больного, его испражнения, белье перед стиркой. По-сле каждого общения с больным необходимо тщательно мыть руки с мылом горячей водой. Обязательная госпитализация в стационар показана работникам пищевых и приравненных к ним предприятий. Рекомендуется госпитализация при среднетяжелых и тяжелых формах болезни, детям раннего возраста, пожилым людям
- Бактериологическое обследование всех контактировавших с больным лиц, ежедневное медицинское наблюдение за ними в течение 7 дней с обязательной термометрией. Карантин при этом заболевании не накладывается.
- Переболевшие сальмонеллезом работники пищевых и приравненных к ним предприятий, дети, посещающие организованные коллективы подлежат диспансерному наблюдению в течение установленного срока.
- Экстренная профилактика сальмонеллеза среди контактных с больными проводится: бактериофагами и лактоглобулинами. Препараты можно применять и с лечебной целью
Нужно ли вводить карантин при сальмонеллезе в образовательной организации?
Нет, не нужно. Карантин при сальмонеллезе не вводится. Больных, подозрительных на сальмонеллез, изолируют из организованных коллективов.
Согласно пп. 6.3 и 6.7санитарно-эпидемиологических правил «Профилактика сальмонеллеза. СП 3.1.7.2616-10» (далее – СП 3.1.7.2616-10), утв. постановлением Главного государственного санитарного врача РФ от 26.04.2010 № 36, в течение семи дней с момента изоляции больного обеспечивается лишь медицинское наблюдение за детьми, находящимися с ним в контакте. Кроме того, осуществляются текущая и заключительная дезинфекции в образовательной организации (далее – ОО).
Изоляция больного прекращается после полного клинического выздоровления и однократного отрицательного бактериологического исследования испражнений, проведенного не ранее через три дня после окончания этиотропной терапии.
Дети, посещающие младшую группу детского сада, подлежат диспансерному наблюдению в течение трех месяцев, с обязательным ежемесячным бактериологическим обследованием на бактерионосительство.
Бактериовыделители сальмонелл в ОО не допускаются, им разрешается посещать организацию только после получения трехкратных отрицательных результатов исследования кала, проведенных в течение 15 дней после последнего высева с испражнения сальмонелл.
При возникновении групповых вспышек сальмонеллеза бактериологическому обследованию подлежат все дети и обслуживающий персонал, а также продукты питания, употреблявшиеся в пищу в последние 1-2 дня, проверяются места их хранения, технология приготовления пищи и ее реализации.
Дети, посещающие дошкольные учреждения, школы-интернаты, летние оздоровительные учреждения, а также взрослые и дети, пребывающие в закрытых учреждениях с круглосуточным пребыванием, переболевшие острыми формами сальмонеллезов, допускаются на работу и к посещению этих учреждений после выписки из стационара или лечения на дому на основании справки врача о выздоровлении и при наличии отрицательного результата лабораторного обследования на сальмонеллез.
Дети общеобразовательных, летних оздоровительных учреждений, школ-интернатов в течение месяца после перенесенного заболевания не допускаются к дежурствам в столовой.
Подборка лучших материалов, для руководителей образовательных учреждений.
>Об установлении ограничительных мероприятий (карантина) по сальмонеллезу крупного рогатого скота на территории муниципального образования — Пронский муниципальный район Рязанской области
Об установлении ограничительных мероприятий (карантина) по сальмонеллезу крупного рогатого скота на территории муниципального образования — Пронский муниципальный район Рязанской области
ГОСУДАРСТВЕННАЯ ИНСПЕКЦИЯ ПО ВЕТЕРИНАРИИ РЯЗАНСКОЙ ОБЛАСТИ
ПОСТАНОВЛЕНИЕ
от 28 мая 2012 года N 13
Об установлении ограничительных мероприятий (карантина) по сальмонеллезу крупного рогатого скота на территории муниципального образования — Пронский муниципальный район Рязанской области
<Акт утратил силу: постановление Государственной инспекции по ветеринарии Рязанской области от 28.06.2012 № 20; нгр:RU62000201200344>
В связи с выявлением случая заболевания сальмонеллезом животных на территории ЗАО «Октябрьское» с. Октябрьское Октябрьского сельского поселения муниципального образования — Пронский муниципальный район Рязанской области, установленного результатами экспертиз N 1193, 1200, 1201, 1203, от 17 мая 2012 года, проведенными в ГБУ РО «Рязанская областная ветеринарная лаборатория», и в соответствии со статьей 3.1 Закона Российской Федерации от 14 мая 1993 года N 4979-1 «О ветеринарии» государственная инспекция по ветеринарии Рязанской области постановляет:
1. Установить ограничительные мероприятия (карантин) по заболеванию сальмонеллезом животных на мегаферме ЗАО «Октябрьское» по адресу: с. Октябрьское Октябрьского сельского поселения муниципального образования — Пронский муниципальный район Рязанской области с момента вступления в силу настоящего постановления, сроком на 30 дней.
2. Объявить угрожаемой зоной заболевания сальмонеллезом животных территорию:
— с. Октябрьское Октябрьского сельского поселения муниципального образования — Пронский муниципальный район Рязанской;
— старая площадка ЗАО «Октябрьское».
3. На период действия ограничительных мероприятий (карантина) запретить на территории ЗАО «Октябрьское», с. Октябрьское Октябрьского сельского поселения муниципального образования — Пронский муниципальный район Рязанской области:
а) вывоз (вывод) из хозяйства животных, за исключением вывоза на мясокомбинат клинически здоровых животных;
б) вынос (вывоз) из неблагополучной территории оборудования, инвентаря, других предметов и кормов;
в) перегруппировку, мечение животных, хирургические операции и вакцинацию против других болезней;
г) использование мяса и органов от вынужденно убитых животных без обязательного бактериологического исследования.
4. Утвердить и принять к исполнению план специальных мероприятий по ликвидации очага заразных болезней животных на территории ЗАО «Октябрьское» с. Октябрьское Октябрьского сельского поселения муниципального образования — Пронский муниципальный район Рязанской области согласно приложению.
5. Начальнику ГБУ РО «Пронская районная ветеринарная станция» В.А.Жарикову по истечении 30 дней вступления в силу настоящего постановления внести представление об отмене ограничительных мероприятий (карантина) по заболеванию сальмонеллезом животных на территории ЗАО «Октябрьское» с. Октябрьское Октябрьского сельского поселения муниципального образования — Пронский муниципальный район Рязанской области.
6. Настоящее постановление вступает в силу с момента его опубликования.
7. Контроль за исполнением настоящего постановления возложить на начальника отдела организации ветеринарного дела, противоэпизоотических и лабораторно-диагностических мероприятий Т.И.Власову.
Начальник Б.В.ШЕМЯКИН
Приложение. ПЛАН СПЕЦИАЛЬНЫХ МЕРОПРИЯТИЙ ПО ЛИКВИДАЦИИ САЛЬМОНЕЛЛЕЗА КРУПНОГО РОГАТОГО СКОТА НА ТЕРРИТОРИИ МУНИЦИПАЛЬНОГО ОБРАЗОВАНИЯ — ПРОНСКИЙ МУНИЦИПАЛЬНЫЙ РАЙОН РЯЗАНСКОЙ ОБЛАСТИ
Приложение
к Постановлению
государственной инспекции
по ветеринарии
Рязанской области
от 28 мая 2012 г. N 13
ПЛАН СПЕЦИАЛЬНЫХ МЕРОПРИЯТИЙ ПО ЛИКВИДАЦИИ САЛЬМОНЕЛЛЕЗА КРУПНОГО РОГАТОГО СКОТА НА ТЕРРИТОРИИ МУНИЦИПАЛЬНОГО ОБРАЗОВАНИЯ — ПРОНСКИЙ МУНИЦИПАЛЬНЫЙ РАЙОН РЯЗАНСКОЙ ОБЛАСТИ
|
NN пп |
Наименование мероприятий |
Срок исполнения |
Ответственные за исполнение |
|
Запретить любое перемещение скота внутри хозяйства без разрешения государственной ветеринарной службы |
постоянно |
Руководитель ЗАО «Октябрьское», Начальник ГБУ РО «Пронская районная ветеринарная станция» |
|
|
Провести в ЗАО «Октябрьское» следующие мероприятия: — клинический осмотр и термометрию всех животных; — отделить больных и подозрительных в заболевании в отдельное помещение и закрепить за ними специальный инвентарь и обслуживающий персонал; — больных и подозрительных в заболевании животных подвергать лечению (гипериммунная сыворотка, антибиотики, симптоматическое лечение и т.д.); — телят с тяжелым течением заболевания и плохо поддающихся лечению подвергнуть выбраковке |
немедленно |
Руководитель ЗАО «Октябрьское», Начальник ГБУ РО «Пронская районная ветеринарная станция» |
|
|
Разработать план мероприятий по специфической иммунизации в соответствии с инструкциями по применению биопрепаратов |
в период ограничи- тельных мероприятий |
Начальник ГБУ РО «Пронская районная ветеринарная станция», Руководитель ЗАО «Октябрьское» |
|
|
Провести дезинфекцию на территории мегафермы ЗАО «Октябрьское» в соответствии с «Правилами проведения дезинфекции и дезинвазии объектов государственного ветеринарного надзора», утв. Минсельхозом РФ от 15.07.2002 N 13-5-2/0525 |
согласно инструкции, пункт 3, 6 |
Руководитель ЗАО «Октябрьское», Начальник ГБУ РО «Пронская районная ветеринарная станция» |
|
|
Мясо и мясопродукты вынужденно убитых в хозяйстве подвергать ветеринарно-санитарной экспертизе в соответствии с «Правилами ветеринарного осмотра убойных животных и ветеринарно-санитарной экспертизы мяса и мясных продуктов» |
постоянно |
Начальник ГБУ РО «Пронская районная ветеринарная станция», Руководитель ЗАО «Октябрьское» |
|
|
Трупы животных, павших от сальмонеллеза, а так же абортированные плоды, перерабатывать на утильзаводе или обеззараживать в биотермической яме, в соответствии с Ветеринарно-санитарными правилами сбора, утилизации и уничтожения биологических отходов, утв. главным госветинспектором РФ от 04.12.1995 N 13-7-2/469 (с изменениями) |
постоянно |
Руководитель ЗАО «Октябрьское», Начальник ГБУ РО «Пронская районная ветеринарная станция» |
|
|
Обеспечить всех животноводов спецодеждой, спецобувью и средствами личной гигиены |
постоянно |
Руководитель ЗАО «Октябрьское» |
|
|
Перед отменой ограничительных мероприятий (карантина) провести: — дезинфекцию и очистку всей территории фермы от навоза и мусора и заключительную дезинфекцию в животноводческих помещениях |
перед отменой ограничений |
Руководитель ЗАО «Октябрьское» |