Содержание
- Законодательная база Российской Федерации
- Профилактика пролежней: нормативная документация
- Пролежни: нормативная документация
- Профилактика пролежней — инфологическая модель
- Профилактика пролежней ГОСТ Р 56819-2015
- Отраслевой стандарт протокол ведения больных пролежни. Медицинская проблема
- Отраслевой стандарт по пролежням
- Форма информированного добровольного согласия протокола
- Видео
- Основные принципы ухода за пациентом
- 1. Область применения
- 3. Задачи разработки и внедрения
- 4. Клиническая эпидемиология, медико-социальная значимость
- 5. Общие вопросы
- 4.8. Приказ Минздрава рф от 17.04.02 г. № 123
- Об утверждении отраслевого стандарта «Протокол ведения больных. Пролежни»
- Приложение N 2. Учетная форма N 003-2/у «Карта сестринского наблюдения за больными с пролежнями»
Законодательная база Российской Федерации
действует Редакция от 17.04.2002 Подробная информация
| Наименование документ | ПРИКАЗ Минздрав РФ от 17.04.2002 N 123 «ОБ УТВЕРЖДЕНИИ ОТРАСЛЕВОГО СТАНДАРТА «ПРОТОКОЛ ВЕДЕНИЯ БОЛЬНЫХ. ПРОЛЕЖНИ» |
| Вид документа | приказ, стандарт |
| Принявший орган | минздрав рф |
| Номер документа | 123 |
| Дата принятия | 01.01.1970 |
| Дата редакции | 17.04.2002 |
| Дата регистрации в Минюсте | 01.01.1970 |
| Статус | действует |
| Публикация |
|
| Навигатор | Примечания |

ПРИКАЗ Минздрав РФ от 17.04.2002 N 123 «ОБ УТВЕРЖДЕНИИ ОТРАСЛЕВОГО СТАНДАРТА «ПРОТОКОЛ ВЕДЕНИЯ БОЛЬНЫХ. ПРОЛЕЖНИ»
Приказ
С целью обеспечения качества медицинской помощи пациентам с риском развития пролежней приказываю:
1. Утвердить:
1.1. Отраслевой стандарт «Протокол ведения больных. Пролежни» (ОСТ 91500.11.0001-2002) (приложение N 1 к настоящему приказу).
1.2. Учетную форму N 003-2/у «Карта сестринского наблюдения за больными с пролежнями» (приложение N 2 к настоящем приказу).
2. Контроль за выполнением настоящего приказа возложить на Первого заместителя Министра А.И. Вялкова.
Министр.
Ю.Л. ШЕВЧЕНКО
Приложение
к приказу
Минздрава России
от 17.04.2002 г. N 123
ОТРАСЛЕВОЙ СТАНДАРТ1. Область применения
Требования отраслевого стандарта распространяются на осуществление медицинской помощи всем пациентам, имеющим факторы риска развития пролежней, согласно факторам риска, и находящимся на лечении в стационарных условиях.
2. Цель разработки и внедрения
Внедрение современной методологии профилактики и лечения пролежней у пациентов с различными видами патологии, связанных с длительной неподвижностью.
3. Задачи разработки и внедрения
1. Введение современных систем оценки степени риска развития пролежней, составление программы профилактики, снижение частоты развития пролежней и предупреждение инфекции пролежней.
2. Своевременное лечение пролежней в зависимости от стадии их развития.
3. Повышение качества и снижение стоимости лечения пациентов в связи с внедрением ресурсосберегающих технологий.
4. Повышение качества жизни пациентов, имеющих риск развития пролежней.
4. Клиническая эпидемиология, медико-социальная значимость
Данные статистики о частоте развития пролежней в лечебно-профилактических учреждениях Российской Федерации практически отсутствуют. Но, согласно исследованию в Ставропольской краевой клинической больнице, рассчитанной на 810 коек, имеющей 16 стационарных отделений, за 1994-1998 гг. зарегистрировано 163 случая пролежней (0,23 %). Все они осложнились инфекцией, что в общей структуре внутрибольничных инфекций составило 7,5%.
По данным английских авторов, в медико-профилактических учреждениях по уходу пролежни образуются у 15-20% пациентов. По результатам исследования, проведенного в США, около 17% всех госпитализированных пациентов находятся в группе риска по развитию пролежней или уже имеют их.
Оценочная стоимость по лечению пролежней у одного пациента составляет от 5000 до 40000 долларов США. По данным Д. Ватерлоу, в Великобритании стоимость ухода за пациентами, имеющими пролежни, оценивается в 200 млн. фунтов стерлингов и ежегодно возрастает на 11% в результате затрат на лечение и увеличения продолжительности госпитализации.
Помимо экономических (прямых медицинских и немедицинских) затрат, связанных с лечением пролежней, нужно учитывать и нематериальные затраты: тяжелые физические и моральные страдания, испытываемые пациентом.
Неадекватные противопролежневые мероприятия приводят — к значительному возрастанию прямых медицинских затрат, связанных с последующим лечением образовавшихся пролежней и их инфекции.
Увеличивается продолжительность госпитализации пациента, появляется потребность в адекватных перевязочных (гидрокаллоидные, гидрогели и др.) и лекарственных (ферменты, противовоспалительные, средства улучшающие регенерацию) средствах, инструментарии, оборудовании. В ряде случаев требуется хирургическое лечение пролежней III-IV стадий.
Возрастают и все остальные затраты, связанные с лечением пролежней.
Адекватная профилактика пролежней позволяет предупредить их развитие у пациентов группы риска более, чем в 80% случаев.
Таким образом, адекватная профилактика пролежней позволит не только снизить финансовые расходы на лечение пролежней, но и повысить уровень качества жизни пациента.
5. Общие вопросы
ПАТОГЕНЕЗ
Давление в области костных выступов, трение и срезывающая (сдвигающая) сила приводят к пролежням. Длительное (более 1-2 ч) действие давления приводит к обструкции сосудов, сдавлению нервов и мягких тканей. В тканях над костными выступами нарушаются микроциркуляция и трофика, развивается гипоксия с последующим развитием пролежней.
Повреждение мягких тканей от трения возникает при перемещении пациента, когда кожные покровы тесно соприкасаются с грубой поверхностью. Трение приводит к травме как кожи, так и более глубоких мягких тканей.
Повреждение от сдвига возникает в том случае, когда кожные покровы неподвижны, а происходит смещение тканей, лежащих более глубоко. Это приводит к нарушению микроциркуляции, ишемии и повреждению кожи, чаше всего на фоне действия дополнительных факторов риска развития пролежней (см. приложения).
ФАКТОРЫ РИСКА
Факторы риска развития пролежней могут быть обратимыми (например, обезвоживание, гипотензия) и необратимыми (например, возраст), внутренними и внешними.
Внутренние факторы риска
| Обратимые | Необратимые |
| — истощение | — старческий возраст |
| — ограниченная подвижность | |
| — анемия | |
| — недостаточное употребление протеина, аскорбиновой кислоты | |
| — обезвоживание | |
| — гипотензия | |
| — недержание мочи и/или кала | |
| — неврологические расстройства (сенсорные, двигательные) | |
| Обратимые | Необратимые |
| — нарушение периферического кровообращения | |
| — истонченная кожа | |
| — беспокойство | |
| — спутанное сознание | |
| — кома |
Внешние факторы риска
| Обратимые | Необратимые |
| — плохой гигиенический уход | — обширное хирургическое вмешательство продолжительностью более 2 ч |
| — складки на постельном и/или нательном белье | |
| — поручни кровати | |
| — средства фиксации пациента травмы позвоночника, костей таза, органов брюшной полости | |
| — повреждения спинного мозга | |
| — применение цитостатических лекарственных средств | |
| — неправильная техника перемещения пациента в кровати |
Шкала Ватерлоу для оценки степени риска развития пролежней
| Телосложение: | б | Тип кожи | б | Пол | б | Особые | б |
| масса тела | а | а | Возраст, | а | факторы риска | а | |
| относительно | л | л | лет | л | л | ||
| роста | л | л | л | л | |||
| Среднее | 0 | Здоровая | 0 | Мужской | 1 | Нарушение | |
| Выше среднего | 1 | Папиросная | 1 | Женский | 2 | питания кожи, | |
| Ожирение | 2 | бумага | 14-49 | 1 | например, | ||
| Ниже среднего | 3 | Сухая | 1 | 50-64 | 2 | терминальная | |
| Отечная | 1 | 65-74 | 3 | кахексия | 8 | ||
| Липкая | 75-81 | 4 | Сердечная | ||||
| (повышенная | более 81 | 5 | недостаточность | 5 | |||
| температура) | 1 | Болезни | |||||
| Изменение цвета | 2 | периферических | |||||
| Трещины, пятна | 3 | сосудов | 5 | ||||
| Анемия | 2 | ||||||
| Курение | 1 | ||||||
| Недержание | б | Подвижность | б | Аппетит | б | Неврологические | б |
| а | а | а | расстронства | а | |||
| л | л | л | л | ||||
| л | л | л | л | ||||
| Полный | Полная | 0 | Средний | 0 | например, диабет. | ||
| контроль/ через | Беспокойный, | Плохой | 1 | множественный | 4 | ||
| катетер | 0 | суетливый | 1 | Питательный зонд/ | склероз, инсульт, | — | |
| Периодическое | Апатичный | 2 | моторные/ | 6 | |||
| Через катетер/ | 1 | Ограниченная | только | сенсорные, | |||
| недержание | подвижность | 3 | жидкости | 2 | параплегия | ||
| кала | 2 | Инертный | 4 | Не через | |||
| Кала и мочи | 3 | Прикованный к креслу | рот / анорексия | 3 | |||
| Обширное оперативное вмешательство / травма | Балл | ||||||
| Ортопедическое — ниже пояса, | |||||||
| позвоночник; | 5 | ||||||
| Более 2 ч на столе | 5 | ||||||
| Лекарственная терапия | балл | ||||||
| Цитостатические препараты | 4 | ||||||
| Высокие дозы стероидов | 4 | ||||||
| Противовоспалительные | 4 |
Баллы по шкале Ватерлоу суммируются, и степень риска определяется по следующим итоговым значениям:
| -нет риска | — 1-9 баллов, |
| -есть риск | — 10 баллов, |
| — высокая степень риска | — 15 баллов, |
| -очень высокая степень риска | — 20 баллов. |
У неподвижных пациентов оценку степени риска развития пролежней следует проводить ежедневно, даже в случае, если при первичном осмотре степень риска оценивалась в 1-9 баллов.
Результаты оценки регистрируются в карте сестринского наблюдения за больным (см. приложение N 2). Противопролежневые мероприятия начинаются немедленно в соответствии с рекомендуемым планом.
МЕСТА ПОЯВЛЕНИЯ ПРОЛЕЖНЕЙ
В зависимости от расположения пациента (на спине, на боку, сидя в кресле) точки давления изменяются. На рисунках (см. п.03) наиболее и наименее уязвимые участки кожи больного.
Чаще всего в области: ушной раковины, грудного отдела позвоночника (самого выступающего отдела), крестца, большого вертела бедренной кости, выступа малоберцовой кости, седалищного бугра, локтя, пяток.
Реже в области: затылка, сосцевидного отростка, акромиального отростка лопатки, ости лопатки, латерального мыщелка, пальцев стоп.
КЛИНИЧЕСКАЯ КАРТИНА И ОСОБЕННОСТИ ДИАГНОСТИКИ
Клиническая картина различна при разных стадиях развития пролежней:
1 стадия: устойчивая гиперемия кожи, не проходящая после прекращения давления; кожные покровы не нарушены.
2 стадия: стойкая гиперемия кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности кожных покровов (некроз) с распространением на подкожную клетчатку.
3 стадия: разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны.
4 стадия: поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
Диагностика инфекции пролежней проводится врачом. Диагноз ставится на основании данных осмотра. При этом используются следующие критерии:
1) гнойное отделяемое;
2) боль, отечность краев раны.
Диагноз подтверждается бактериологически при выделении микроорганизма в посевах образцов жидкости, полученных методом мазка или пункции из краев раны.
Подтверждение имеющегося осложнения «инфекции пролежней» бактериологически должно проводиться у всех пациентов, страдающих агранулоцитозом даже при отсутствии внешних признаков воспаления (боль, отечность краев раны, гнойное отделяемое).
Инфекции пролежней, развившиеся в стационаре, регистрируются как внутрибольничные инфекции.
В случае пребывания пациента в доме сестринского ухода, при обслуживании пациентов сестринским персоналом служб милосердия, данные о локализации, размере, стадии пролежней регистрируются только в карте сестринского наблюдения за больными с пролежнями» (см. приложение N 2).
ОБЩИЕ ПОДХОДЫ К ПРОФИЛАКТИКЕ
Адекватная профилактика пролежней в итоге приведет к уменьшению прямых медицинских затрат, связанных с лечением пролежней, прямых (немедицинских), косвенных (непрямых) и нематериальных (неосязаемых) затрат.
Адекватные противопролежневые мероприятия должны выполняться сестринским персоналом после специального обучения.
Профилактические мероприятия должны быть направлены на:
— уменьшение давления на костные ткани;
— предупреждение трения и сдвига тканей во время перемещения пациента или при его неправильном размещении («сползание» с подушек, положение «сидя» в кровати или на кресле);
— наблюдение за кожей над костными выступами;
— поддержание чистоты кожи и ее умеренной влажности (не слишком сухой и не слишком влажной);
-обеспечение пациента адекватным питанием и питьем:
— обучение пациента приемам самопомощи для перемещения:
— обучение близких.
Общие подходы к профилактике пролежней сводятся к следующему:
— своевременная диагностика риска развития пролежней,
— своевременное начало выполнения всего комплекса профилактических мероприятий,
-адекватная техника выполнения простых медицинских услуг, в т.ч. по уходу.
6. Характеристика требований
| Раздел | Наименование |
| 01 Клиническая ситуация | Пациенты с полной неподвижностью, имеющие 10 и более баллов по шкале Ватерлоу |
| 02 Группа заболеваний | Заболевания воспалительного, дегенеративного или токсического генеза, обусловленные тяжелым поражением центральной нервной системы |
| 03 Профильность подразделения, учреждения | Хоспис Отделения стационаров: травматологии, неврологии, нейрохирургии, онкологии, реанимации, интенсивной терапии |
| 04 Функциональное назначение отделения, учреждения | Лечебно-профилактические |
7. Графическое, схематическое и табличное представление протокола *
* не приводится
8 Мониторирование
В ОТДЕЛЕНИИ НЕВРОЛОГИИ ОБЛАСТНОЙ (ГОРОДСКОЙ) БОЛЬНИЦЫ
Выборка: все пациенты с инсультом, получающие лечение в отделении в течение календарного года, имеющие риск развития пролежней 10 и более баллов по шкале Ватерлоу, у которых на момент выполнения отраслевого стандарта отсутствуют пролежни.
ОЦЕНКА ПРОВОДИТСЯ ПО СЛЕДУЮЩИМ ПОЗИЦИЯМ:
1. Общее количество пациентов с инсультом, госпитализированных в отделение в течение года________________.
2. Количество пациентов, имеющих риск развития пролежней по шкале Д. Ватерлоу 10 и более баллов________________.
3. Количество пациентов, у которых развились пролежни___________ .
В ОТДЕЛЕНИИ РЕАНИМАЦИИ ОБЛАСТНОЙ (ГОРОДСКОЙ) БОЛЬНИЦЫ
Выборка: все пациенты, получающие лечение в отделении в течение календарного года, но не менее 6 часов, имеющие риск развития пролежней 10 и более баллов по шкале Ватерлоу, у которых на момент выполнения отраслевого стандарта отсутствуют пролежни.
ОЦЕНКА ПРОВОДИТСЯ ПО СЛЕДУЮЩИМ ПОЗИЦИЯМ:
1. Общее количество пациентов, находившихся отделении в течении года (мин. срок не менее 6 часов)________________.
2. Количество пациентов, имеющих риск развития пролежней по шкале Ватерлоу 10 и более баллов ___________.
3. Количество пациентов, у которых развились пролежни__________.
УЧЕТНАЯ ФОРМА N 003-2/У «КАРТА СЕСТРИНСКОГО НАБЛЮДЕНИЯ ЗА БОЛЬНЫМИ С ПРОЛЕЖНЯМИ»
Пациент
| получил разъяснение по поводу плана ухода по профилактике пролежней; | |
| получил информацию: | о факторах риска развития пролежней, |
| целях профилактических мероприятий, | |
| последствиях несоблюдения всей программы профилактики. | |
Пациенту предложен план ухода в соответствии с отраслевым стандартом «Протокол ведения больных. Пролежни», утвержденным приказом Минздрава России от 17.04.02 N 123, даны полные разъяснения об особенностях диеты.
Пациент извещен о необходимости соблюдать всю программу профилактики, регулярно изменять положение в постели, выполнять дыхательные упражнения.
Пациент извещен, что несоблюдение им рекомендаций медсестры и врача могут осложниться развитием пролежней.
Пациент извещен об исходе при отказе от выполнения плана ухода.
Пациент имел возможность задать любые интересующие его вопросы относительно плана ухода и получил на них ответы.
Беседу провела медсестра__________________(подпись медсестры)
«___» ___________ 20___г.
Пациент согласился с предложенным планом ухода, в чем расписался собственноручно_________________________ (подпись пациента) или за него расписался (согласно пункту 6.1.9 отраслевого стандарта «Протокол ведения больных. Пролежни», утвержденного приказом Минздрава России от 17.04.02 N 123)___________________________ (подпись, Ф.И.О.), что удостоверяют присутствовавшие при беседе
Пациент не согласился (отказался) с планом предложенного ухода, в чем расписался собственноручно________________________ (подпись пациента) или за него расписался (согласно пункту 6.1.9 отраслевого стандарта «Протокол ведения больных. Пролежни», утвержденного приказом Минздрава России от 17.04.02 N 123) ________________________ ( подпись, Ф.И.О).
Профилактика пролежней: нормативная документация
 Пролежни – одна из серьезных проблем лежачих больных, которая представляет собой язвенно-некротическое повреждение кожных покровов.
Пролежни – одна из серьезных проблем лежачих больных, которая представляет собой язвенно-некротическое повреждение кожных покровов.
Задача медсестры – вовремя их предотвратить, обеспечив необходимый больному уход.
В статье расскажем, чем опасны пролежни, профилактика, нормативная документация по сестринскому уходу.
Пролежни: нормативная документация
ГОСТ Р 56819 2015 профилактика пролежней является нормативным документом, которым руководствуются медсестры при уходе за малоподвижными и обездвиженными пациентами.
Второй важный документ по уходу за такими пациентами – приказ Минздрава № 123 «Протокол ведения больных. Пролежни».
Кроме того, для профилактики медсестра руководствуется такими документами, как ГОСТ Р 52623.3-2015 «Технологии выполнения простых медицинских услуг», а также действующими нормами СанПиН.
Расскажем подробнее, как организовать работу по профилактике с точки зрения ГОСТ пролежни профилактика нормативная документация.
Типичные ошибки при лечении пролежнейскачать / открыть >>Профилактика пролежней по нацстандарту: ГОСТ Р 56819-2015скачать / открыть >>Протокол ведения больных при пролежнях: приказ 123 Минздраваскачать / открыть >>
Профилактика по национальному стандарту: ГОСТ Р 56819-2015
В ГОСТ указано, что в группу риска по развитию пролежней входит более 22% всех пациентов, которые находятся на лечении в стационаре или на дому.
Национальный стандарт профилактика пролежней говорит о том, что потенциальными местами для их образования являются все места над костными выступами на теле, которые сдавливаются при сидении или в положении лежа.
✔ «Профилактика пролежней» и другие СОПы в рабочую папку, скачайте в журнале «Главная медицинская сестра»
Именно в этих местах происходит сильное давление костных выступов на области, в которых слабее всего выражена подкожно-жировая клетчатка.
Опасные положения пациента и место образования:
- лежа на спине – лопатки, локти, пятки, крестец, затылок, седалищные бугры;
- лежа на животе – скулы и область лобка;
- лежа на боку – по бокам коленей и лодыжек, на бедре сбоку.
Стадии развития
ГОСТ 56819 2015 профилактика пролежней рекомендует пользоваться следующими признаками для определения стадии развития.
1. Первая стадия развития:
- целостность кожных покровов;
- устойчивая гиперемия кожи, которая не проходит после давления на участок;
- появление бледного участка кожи после окончания давления на нее.
2. Вторая стадия развития:
- отслойка эпидермиса;
- стойкая гиперемия кожи;
- неглубокое нарушение целостности кожных покровов;
- наличие пузыря, потертости или плоского кратера, который распространяется на подкожную клетчатку (поверхностная язва).
ГОСТ Р 56819 2015 профилактика пролежней скачать который можно в статье, разрешает использовать в качестве дифференциальной диагностики фотофиксацию.
Так, медработник должен снять точки, который являются критическими по развитию пролежней. Например, пятки, лопатки, крестец, затылок – в зависимости от положения пациента.
Для оценки рисков появления пролежней у больного следует снимать видимые места кожных покровов.
Полученные снимки медсестра прикладывает к карте сестринского наблюдения за пациентом с пролежнями.
3. Третья стадия развития:
- жидкие выделения из раны;
- разрушение кожных покровов вплоть до мышечного слоя с проникновением в мышцу.
4. Четвертая стадия имеет следующие признаки:
- на участке кожи видны костные образования или сухожилия;
- некроз всех мягких тканей.
Медсестры в медучреждениях, домах престарелых и хосписах должны фиксировать сведения о развитии пролежней, их локализации и размере в карте сестринского наблюдения.
↯ Когда и как применять шкалы Нортона, Ватерлоу, Брейдена или Меддлей, скачайте таблицы в Системе Главная медсестра.
Оценка риска
Отраслевой стандарт 123 профилактика пролежней рекомендует использовать для оценки рисков развития специальные шкалы – Брейден, Ватерлоу, Меддлей или Нортон.
В зависимости от типа или специфики работы того или иного медучреждения (отделения) можно использовать любую из этих шкал.
На сестринском совете обсуждаются эти шкалы, после чего одна из них ложится в основу стандарта работы медсестер.
Далее на основе стандарта в медучреждении утверждаются листы оценки по профилактике пролежней.
Отраслевой стандарт по пролежням: приказ Минздрава №123
Выступая основным документом, по которому у пациентов можно предотвратить пролежни приказ 123 содержит образцы документов, которые используются средним медперсоналом: план ухода за пациентом, входящим в группу риска по развитию пролежней, карту сестринского наблюдения.
Рекомендуемый план ухода за лежачим пациентом, в Системе Главная медсестра.
На основе этих документов планируется частота и содержание сестринских манипуляций для профилактики пролежней.
В зависимости от диагноза пациента и его состояния по стандарту профилактики пролежней положение пациента и чередование поз должно периодически меняться.
Для текущей оценки риска развития наиболее часто применяется шкала Ватерлоу. Согласно этой модели, оценка риска должна происходить как минимум ежедневно.
При перемене положения пациента каждые 2 часа проверяется состояние его постели.
Кроме того, для профилактики пролежней медработник должен обучать самого пациента, а также с помощью разных приспособлений поощрять его к более частой смене положения тела. В обучении при необходимости также участвуют его родственники или законные представители.
Профилактика пролежней — инфологическая модель
По теме пролежни профилактика нормативная документация самым распространенным документом является ГОСТ Р 56819-2015.
Он содержит в себе формализованное определение этой предметной области сестринского ухода.
↯ Ошибки в сестринской документации и как их предотвратить: инструктаж в журнале «Главная медицинская сестра»
В основе документа — инфологическая модель профилактика пролежней, которая состоит из следующих мероприятий:
1. Пациент должен быть размещен на функциональной кровати.
2. Пациент, которого необходимо часто перемещать в кресло, должен находиться в кровати, высота которой изменяется. Так он сможет самостоятельно и с помощью подручных средств перемещаться из кровати в кресло и обратно.
3. Для профилактики выбирают противопролежневые матрацы. Вид матраса зависит от массы тела пациента, а также от группы риска развития.
4. При перемещении пациента в кресло-каталку под его спину и ягодицы помещаются поролоновые подушки. Толщина подушек – не менее 10 см.
5. Под стопы пациенты помещаются прокладки из поролона. Их толщина – не менее 3 см.
6. Для профилактики, приказ 123 дает рекомендацию – одеяло пациента должно быть легким, а постельное белье – изготовлено из хлопка.
7. Медсестра должна регулярно изменять положение тела пациента по утвержденному графику, в том числе ночью.
Используется 3 вида положений пациента:
- на животе (по согласованию с лечащим врачом);
- положение Симса (на боку);
- положение Фаулера (низкое положение, которое должно совпадать со временем приема пищи).
Образцы и специальные подборки стандартных процедур для медицинских сестер, которые можно скачать.
8. Медсестра, руководствуясь ГОСТ 56819 2015 «Профилактика пролежней» должна перемещать пациента бережно. При этом исключается сдвиг и трение тканей. Пациент приподнимается над кроватью, также используется подкладная простыня.
9. Для профилактики пролежней применяется массаж. Медсестра массирует области тела, входящие в зону риска, а также области в радиусе 5 см от костных выступов. Предварительно на кожу больного наносится увлажняющий крем.
10. Мытье пациента необходимо осуществлять с применением жидкого мыла, с незначительным трением, чтобы не повредить его кожу.
11. Не допускается чрезмерная сухость или увлажнение кожи. Если она слишком сухая – применяется увлажняющий крем, при сильной увлажненности – присыпка без талька.
12. При смене положения тела пациента медсестра должна внимательно осматривать участки риска.
13. Медсестра должна максимально расширять активность больного – показывать, как уменьшать давление тела на точки опоры, учить его дыхательным упражнениям, подтягиваться и поворачиваться, используя специальные поручни на кровати.
Важный элемент этого обучения с точки зрения ГОСТ 56819 2015 профилактика пролежней – поощрение стараний пациента.
14. Постель пациента всегда должна быть для него комфортной – складки на белье должны быть разглажены, а на ее поверхности не должно быть крошек.
15. Медсестра записывает результаты осмотра в листе регистрации противопролежневых мероприятий.
Как рекомендует оценивать качество ухода за пациентом отраслевой стандарт 123 профилактика пролежней:
- медсестра соблюдает технологии выполнения манипуляций;
- у пациента не развиваются осложнения;
- все процедуры выполняются своевременно;
- выполнение назначений записывается в медицинскую документацию;
- врач и пациент удовлетворены качеством выполненных процедур;
- при проведении процедуры соблюдается инфекционная безопасность.
Положения пациента
Для того, чтобы предотвратить пролежни, профилактика нормативная документация рекомендует регулярно менять положение пациента. Для этого разрабатываются схемы действия медсестер с больными, которые входят в группу риска.
Выбор правильного положения зависит от состояния и возможностей пациента, так как многие пациенты, подверженные развитию пролежней не могут сидеть.
Виды положений пациента:
- Низкое положение Фаулера. Изголовье кровати пациента поднимают под углом 30°. Должно совпадать с приемом пищи.
- Положение Симса. Представляет собой промежуточный вариант между положением лежа на боку и на животе.
- Положение на боку.
- Положение на животе (рекомендовано не всем пациентам, обсуждается с врачом).
В соответствии с нормативными требованиями по профилактике, медсестра должна менять положение пациентов один раз в 2 часа. Медработник делает это, приподнимая пациента над кроватью.
Рекомендации, которые дает отраслевой стандарт 123 профилактика пролежней по смене положения пациента:
Материал проверен экспертами Актион Медицина
- подушки и матрасы должна находиться в дышащем чехле для уменьшения риска развития парникового эффекта и снижения давления на кожу;
- в тех местах, где наблюдается нарушение целостности кожи, давление должно быть ослаблено;
- для профилактики пролежней применяются специальные системы укладки пациента, подушки, матрацы;
- пациент не должен в течение длительного времени сидеть в инвалидной коляске.
 |
Как составить пятилетний график обучения: рекомендация Минздравасохранить файл >> Состав аптечки «АнтиВИЧ» – памяткасохранить файл >> План по зарплатам медиков-2020: доклад Скворцовойсохранить файл >> |
 |
Подписывайтесь на наш канал в Яндекс.Дзен |
Профилактика пролежней ГОСТ Р 56819-2015
09 Октября 2019
В образовавшиеся пролежни может легко попасть инфекция, в результате чего раны воспаляются, что причиняет страдание больному. Чтобы не допустить подобного при уходе за лежачим больным необходимо уделять должное внимание профилактике пролежней.
Профилактика пролежней
У лежачих больных со временем развиваются характерные изменения: нарушается микроциркуляция тканей, атрофируется кожа, ухудшается способность тканей к регенерации. И на этом фоне при воздействии неблагоприятных внешних факторов легко формируются пролежни.
Противопролежневые мероприятия должны проводиться регулярно. Одной из главных профилактических мер является обеспечение правильного положения больного в постели.
Эта задача реализуется с помощью таких мероприятий как:
- Использование специальных противопролежневых матрацев и подкладок;
- Тщательное расправление нательного и постельного белья;
- Регулярное изменение положение тела больного в кровати — каждые 2 часа;
- Правильное перемещение больного, необходимо избегать трения и смещения мягких тканей больного.
Не менее значимую роль играет и гигиенический уход. Больному следует ежедневно проводить необходимые гигиенические процедуры, регулярно менять нательное и постельное белье. Отсутствие должного ухода приводит к повышению влажности кожи, увеличению риска развития инфекционно-воспалительных процессов на коже.
Ежедневный гигиенический уход включает мытье всего тела. Для проведения этой процедуры понадобятся мягкая губка, а также очищающие средства (мыло, пена, лосьон).
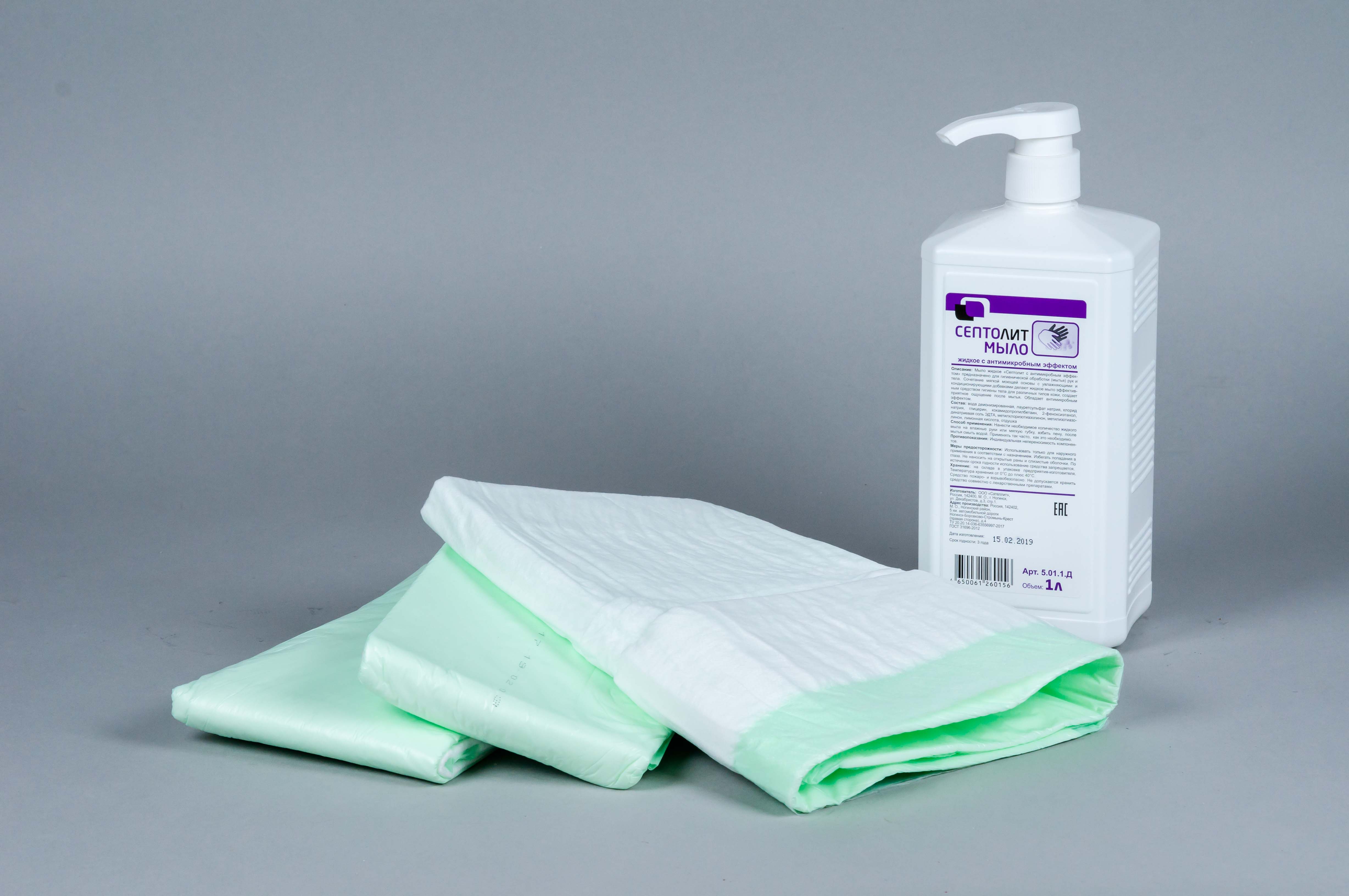
Для мытья тела рекомендуем использовать жидкое хорошее пенящееся «Септолит мыло с антимикробным эффектом». Мыть тело необходимо аккуратными мягкими движениями. По окончанию гигиенической процедуры тело промокают влажным полотенцем, смоченным водой, удаляя остатки мыла. Затем кожу тщательно высушивают полотенцем с помощью аккуратных промокающих движений, особое внимание уделяя кожным складкам.
Также с целью предотвращения пролежней необходимо следить за состоянием кожи и при необходимости применять подходящие медицинские средства. Так, при чрезмерной сухости кожи ее следует обработать увлажняющим средством, и наоборот при чрезмерной влажности кожи — обработать присыпкой.
Кроме того, по возможности стараются увеличивать активность больного. Следует поощрять больного в стремлении самостоятельно менять положение тела — в этом ему помогут поручни у кровати, подвешенные перекладины и трапеции.
Дезинфекция предметов ухода за больным
Больные с недержанием мочи и кала особенно подвержены появлению пролежней. Это связано с тем, что попадание испражнений на кожу повышает ее влажность и способствует размножению бактерий на ней. Поэтому после мочеиспускания и дефекации необходимо сразу же проводить подмывание с мылом. Также в распоряжении больного всегда должно иметься чистое судно.
Судно после использования освобождают от содержимого и подвергают дезинфекции. Обеззараживание проводят следующим образом: в емкость, заполненную раствором дезсредства (например, в таз), полностью погружают судно. После окончания дезинфекционной выдержки судно чистят щетками, а затем тщательно промывают водой. Для дезинфекции предметов ухода за больным рекомендуем использовать эффективное дезинфицирующее средство «Септолит Тетра».
Вернуться к списку публикаций
Отраслевой стандарт протокол ведения больных пролежни. Медицинская проблема
17.04.2002 . Данный приказ Минздрава №123 содержит основную информацию о пролежнях и необходимых профилактических мероприятиях.
Отраслевой стандарт по пролежням
Область применения приказа Минздрава №123
Положения данного медицинского протокола Минздрава №123 применимы для оказания медпомощи больным, имеющим риск возникновения пролежней, которые проходят терапевтическое лечение в больницах.
Цель разработки и внедрения приказа Минздрава №123
Протокол Минздрава №123 преследует цель продвигать новейшие технологии профилактических мероприятий и терапии некрозов у людей с разнообразными заболеваниями, приводящими к вынужденному долгому пребыванию в неподвижной позе.
Задачи разработки и внедрения протокола №123
Основные задачи приказа Минздрава №123:
- Введение новаторских технологий оценивания уровня риска образования пролежней, создание профилактического плана, уменьшение количества случаев с образовавшимися пролежнями и профилактика инфекционных воспалений пролежней.
- Заблаговременная терапия некрозов, исходя из этапа их возникновения.
- Улучшение качества и уменьшение цены терапии больных, благодаря введению технологий, сберегающих ресурсы.
- Улучшение качества жизни больных, которые имеют риск образования некрозов.
Как основную задачу протокол рассматривает непосредственно профилактику возникновения пролежней.
Клиническая эпидемиология, медико-социальная значимость
В приказе Минздрава №123 упоминается также статистика развития пролежней у больных. Статистические данные о частоте возникновения этого заболевания у пациентов, проходящих лечение в стационарах Российской Федерации, мало встречаются.
Важно! Однако за 4 года в Ставропольском стационаре было зарегистрировано 153 случая возникновения пролежней на 800 больных. При этом каждый из них был осложнён инфекцией.
В Англии по подсчётам социальных работников, пролежни развиваются примерно у 1/5 пациентов. В Америке такое же количество больных либо находятся в группе риска по возникновению некроза, либо уже имеют пролежни. Приказ №123 пролежни рассматривает как экономическую проблему. Затраты на лечение возникших пролежней оцениваются неутешительными цифрами. Ежегодно стоимость ухода за такими больными растёт на десяток процентов.
Приказ Минздрава также подчёркивает тот факт, что кроме материальных трат на терапию возникающих некрозов у больных, стоит учитывать тяжкие моральные и физические страдания пациентов.
Неправильное проведение лечения и профилактики пролежней провоцирует рост необходимых затрат в медицине на устранение некрозов и возникших осложнений. Помимо того, пациент вынужден дольше пребывать в больничном учреждении. Возрастают траты на специальные противопролежневые медикаменты, инструментарий, аппаратуру. Иногда также возникает необходимость прибегать к хирургическому вмешательству при последних стадиях развития некроза. Появляется необходимость тратить большие средства на остальные способы лечения.
Согласно протоколу Минздрава №123, при правильно выполненных профилактических мероприятиях удаётся избежать возникновение некроза у большей части больных.
Важно! Правильные профилактические действия позволяют помимо снижения трат на лечение пациента повысить его качество жизни.
Общие вопросы приказа Минздрава №123
Патогенез
Приказ №123 пролежни рассматривает как некротические изменения тканей.
Пролежни возникают при продолжительном давлении или трении кожных покровов о твёрдую поверхность. При этом стенозируются сосуды и сдавливаются нервы в сдавливаемой области, из-за чего нарушается питание тканей.
Помимо того, некротические изменения могут развиться ввиду сдвига, когда кожа неподвижна, а мягкие ткани под ней подвергаются перемещению. В этой ситуации происходит сбой в кровоснабжении этого участка, кожа повреждается.
Факторы риска
Приказ №123 пролежни выдвигает как некрозы, формирующиеся в результате обратимых и необратимых причин.
| Обратимые факторы риска | Необратимые факторы риска |
|
|
Для того чтобы определить, насколько вероятно у пациента образование некроза, согласно Приказу Минздрава №123 «Пролежни», нужно воспользоваться шкалой риска Ватерлоу. С её помощью подсчитывают баллы, исходя из многих , в их числе телосложение больного, его пол и возраст, тип кожных покровов и другие.
Протокол предписывает ежедневно подсчитывать степень угрозы образования пролежней у тех больных, которые вынуждены находиться длительное время в фиксированном положении.
Полученную после подсчётов цифру нужно вносить в протокол ведения этого заболевания и немедля приступать к профилактическим мероприятиям.
Области развития пролежней
Зоны риска возникновения некроза могут быть различны и имеют зависимость от позы, в которой долгое время пребывает больной.
- Наиболее часто некротические изменения возникают около ушей, в грудном отделе позвоночного столба, крестцовом отделе, на проксимальном участке бедра, в области малой берцовой кости, на ягодицах, в локтевом суставе, возле пяточных бугров.
- Значительно реже некроз может поражать затылочную и лопаточную области, фаланги пальцев ноги.

Клиническая картина и особенности диагностики
Протокол Минздрава №123 разделяет развитие пролежней на несколько стадий. Симптоматика имеет свои особенности на каждой стадии образования некроза:
- Обильное кровенаполнение кожных покровов, однако их целостность не нарушается.
- Отшелушивание верхнего слоя кожи, начало некротического процесса дермы и подкожной клетчатки.
- Гнойные выделения из язвы, некротические изменения охватывают мышечную ткань.
- Некроз затрагивает все ткани, образуется язва, где проглядываются участки кости.
Диагноз «пролежень» ставится по итогам осмотра доктором. Также учитываются лабораторные заключения о составе выделений из язвы и болевые ощущения человека.
Протокол №123 предлагает рассматривать инфекционные заболевания, являющиеся последствиями развития некроза, как ВБИ.
Приказ Минздрава №123 предписывает фиксировать все полученные данные в сестринской карте наблюдения и ухода за пациентом.
Общие подходы к профилактике пролежней по стандарту №123
Приказ Минздрава №123 подразумевает, что профилактические действия выполняются медсёстрами после проведённого обучения.
Цели профилактики, согласно протоколу Минздрава №123:
- Снижение сдавливания костных выступов;
- Не допустить трения и движения тканей в момент перемещения больного либо при неверно подобранной для него позе;
- Регулярный осмотр кожи больного в зоне повышенного риска;
- Соблюдение гигиены пациента;
- Правильно подобранная диета;
- Обучение больного методам помощи самому себе при передвижении;
- Обучение родственников.
Модель пациента
Согласно протоколу Приказа по пролежням 123, профилактические мероприятия необходимы для тяжелобольных лежачих людей, набравших свыше десяти баллов по шкале рисков Ватерлоу, пребывающих в больничных условиях.
Протокол пролежни рассматривает именно у тех больных, которые проходят терапию в онкологических, травматологических, неврологических, нейрохирургических и реанимационных отделениях.
Требования приказа распространяются на заболевания, результатом которых является неподвижность пациента.
Особенности ухода за пациентом в протоколе №123
- Пациенту полагается , в которой должны присутствовать поручни с двух сторон и механизм для поднятия верхней части койки. Её высота должна примерно соответствовать уровню середины бедра медсестры.
- Данная койка должна обладать свойством менять высоту, чтобы больной мог самостоятельно покинуть её.
- Необходимо правильно подобрать матрац против пролежней. Под стопы класть специальные поролоновые валики.
- обязательно должно быть хлопковое.
- Нужно изменять позу больному каждые два часа, в том числе ночью. После смены позы производить осмотр кожи.
- Перемещать пациента следует аккуратно, поднимая его над койкой.
- Массаж стоит делать лишь после нанесения специального увлажняющего крема.
- Мыть пациента с использованием жидкого мыла, сушить кожу промокающими движениями.
- Применять влагонепроницаемые подгузники и простыни.
- Поощрять самостоятельное движение больного, научить этому.
- Произвести обучение близких людей.
- Избегать пересушивания или переувлажнения кожных покровов.
- Следить за койкой больного, убирать крошки, складки.
- Научить больного производить респираторную гимнастику, поддерживать в этом.
Диета по стандарту приказа
Пролежни протокол рекомендует предупреждать также с помощью правильного питания. Исходя из данных приказа Минздрава №123, меню для пациента должно включать как минимум 120 грамм белка и около одного грамма витамина «C» в день. Блюда должны содержать достаточное количество калорий.
Форма информированного добровольного согласия протокола
Стандарт пролежни требует лечить только по воле человека. Прежде чем производить медицинское вмешательство, нужно взять у больного добровольное согласие, соответственно статье 32 «Основ законодательства Российской Федерации об охране граждан».
Если самочувствие пациента препятствует ему выразить своё мнение на этот счёт, а врачебное вмешательство экстренно, то проблему должен разрешить консилиум либо лечащий доктор. После этого он обязательно должен известить о своих действиях персонал больницы.
Приказ Минздрава №123 предписывает характер и последовательность выполнения профилактических противопролежневых действий согласовывать с больным на бумаге, при невозможности – с его родственниками. Стандарт «Пролежни» обязывает также предоставить больному полную информацию о целях их профилактики и всех возможных осложнениях и рисках.
Видео
Профилактика пролежней
ПРОЛЕЖЕНЬ –это область некротической ткани, возникающая у больных с нарушенной чувствительностью кожи в результате физической компрессии (сдавления), трения и смещения, а также длительного увлажнения и инфицирования или сочетания этих факторов. Индивидуальная предрасположенность также может быть причиной появления пролежней.
Стадии развития пролежней :
1 стадия : устойчивая гиперемия кожи, не проходящая после прекращения давления: кожные покровы не нарушены.
2 стадия : стойкая гиперемия кожи: отслойка эпидермиса: поверхностное (неглубокое) нарушение целостности кожных покровов (некроз) с распространением на подкожную клетчатку.
3стадия : разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу: могут быть жидкие выделения из раны.
4 стадия : поражение (некроз) всех мягких тканей: наличие полости, в которой видны сухожилия и/или костные образования.
Диагностика инфекции кожи проводится врачом на основании данных осмотра. Инфекции пролежней, развившихся в стационаре, регистрируются как внутрибольничные инфекции.
Места появления пролежней .
В зависимости от расположения пациента (на спине, на боку, сидя в кресле) точки давления изменяются.
Чаще всего в обл.: ушной раковины, грудного отдела позвоночника (самого выступающего отдела), крестца, большого вертела бедренной кости, выступа малоберцовой кости, седалищного бугра, локтя, пяток.
Реже в области: затылка, сосцевидного отростка, акромиального отростка лопатки, ости лопатки, латерального мыщелка, пальцев стоп.
Основные принципы ухода за пациентом
с риском развития пролежней.
МЗ РФ «ПРОТОКОЛ ВЕДЕНИЯ БОЛЬНЫХ. ПРОЛЕЖНИ»
Размещение пациента на функциональной кровати (в условиях больницы) с поручнями и устройством для приподнимания изголовья кровати.
Для перемещения в кресло пациент должен находиться на кровати с изменяющейся высотой.
Наличие противопролежневого матраца или поролонового не менее 10 см толщиной. Под уязвимые участки подкладывать валики и подушки из поролона толщиной не менее 3 см.
Постельное белье — хлопчатобумажное. Одеяло — легкое.
Изменение положения тела каждые 2 часа, в т.ч. и ночью.
При каждом перемещении осматривать участки риска; результаты записывать в лист регистрации противопролежневых мероприятий.
Перемещение осуществлять бережно, исключая трение и сдвиг тканей, приподнимая его над постелью, или используя подкладную простыню.
Не подвергать участки риска трению. Массаж всего тела, в т.ч. около участков риска (в радиусе не менее 5 см от костного выступа) проводить после обильного нанесения питательного (увлажняющего) крема на кожу.
Мытье кожи проводить без трения, используя жидкое мыло.
Тщательно высушивать кожу после мытья промокательными движениями.
Использовать непромокаемые пеленки и подгузники, уменьшающие чрезмерную влажность.
У пациентов с непроизвольным мочеиспусканием и дефекацией незамедлительно производить гигиенический уход и смену постельного белья.
Максимально расширять активность пациента в самопомощи для уменьшения давления на точки опоры.
Научить родственников и лиц, осуществляющих уход, мероприятиям по профилактике пролежней.
Не допускать чрезмерного увлажнения или сухости кожи: при чрезмерном увлажнении — подсушивать, используя присыпки без талька, при сухости — увлажнять кремом.
Постоянно поддерживать комфортное состояние постели: стряхивать крошки, расправлять складки.
Обучить пациента дыхательным упражнениям и поощрять его выполнять их каждые 2 часа.
Диета должна быть достаточно калорийной для поддержания идеальной массы тела пациента, содержать не менее 120 г белка и 500-1000 мг аскорбиновой кислоты в сутки, достаточное количество жидкости (до 1,5л), если нет противопоказаний.
Примечание:
Используются рН-нейтральное жидкое мыло и разовые средства ухода.
ОТРАСЛЕВОЙ СТАНДАРТ
Система стандартизации в здравоохранении Российской Федерации
Протокол ведения больных. Пролежни (L.89)
1. Область применения
1. Область применения
Требования отраслевого стандарта распространяются на осуществление медицинской помощи всем пациентам, имеющим факторы риска развития пролежней, согласно факторам риска, и находящимся на лечении в стационарных условиях.
>2. Цель разработки и внедрения
Внедрение современной методологии профилактики и лечения пролежней у пациентов с различными видами патологии, связанных с длительной неподвижностью.
3. Задачи разработки и внедрения
1. Введение современных систем оценки степени риска развития пролежней, составление программы профилактики, снижение частоты развития пролежней и предупреждение инфекции пролежней.
2. Своевременное лечение пролежней в зависимости от стадии их развития,
3. Повышение качества и снижение стоимости лечения пациентов в связи с внедрением ресурсосберегающих технологий.
4. Повышение качества жизни пациентов, имеющих риск развития пролежней.
4. Клиническая эпидемиология, медико-социальная значимость
Данные статистики о частоте развития пролежней в лечебно-профилактических учреждениях Российской Федерации практически отсутствуют. Но, согласно исследованию в Ставропольской краевой клинической больнице, рассчитанной на 810 коек, имеющей 16 стационарных отделений, за 1994-1998 годы зарегистрировано 163 случая пролежней (0,23%). Все они осложнились инфекцией, что в общей структуре внутрибольничных инфекций составило 7,5%.
По данным английских авторов, в медико-профилактических учреждениях по уходу пролежни образуются у 15-20% пациентов. По результатам исследования, проведенного в США, около 17% всех госпитализированных пациентов находятся в группе риска по развитию пролежней или уже имеют их.
Оценочная стоимость по лечению пролежней у одного пациента составляет от 5000 до 40000 долларов США. По данным Д.Ватерлоу, в Великобритании стоимость ухода за пациентами, имеющими пролежни, оценивается в 200 млн.фунтов стерлингов и ежегодно возрастает на 11% в результате затрат на лечение и увеличения продолжительности госпитализации.
Помимо экономических (прямых медицинских и немедицинских) затрат, связанных с лечением пролежней, нужно учитывать и нематериальные затраты: тяжелые физические и моральные страдания, испытываемые пациентом.
Неадекватные противопролежневые мероприятия приводят к значительному возрастанию прямых медицинских затрат, связанных с последующим лечением образовавшихся пролежней и их инфекции. Увеличивается продолжительность госпитализации пациента, появляется потребность в адекватных перевязочных (гидрокаллоидные, гидрогели и др.) и лекарственных (ферменты, противовоспалительные, средства, улучшающие регенерацию) средствах, инструментарии, оборудовании. В ряде случаев требуется хирургическое лечение пролежней III-IV стадий.
Возрастают и все остальные затраты, связанные с лечением пролежней.
Адекватная профилактика пролежней позволяет предупредить их развитие у пациентов группы риска более чем в 80% случаев.
Таким образом, адекватная профилактика пролежней позволит не только снизить финансовые расходы на лечение пролежней, но и повысить уровень качества жизни пациента.
5. Общие вопросы
Патогенез
Давление в области костных выступов, трение и срезывающая (сдвигающая) сила приводят к пролежням. Длительное (более 1-2 ч) действие давления приводит к обструкции сосудов, сдавлению нервов и мягких тканей. В тканях над костными выступами нарушаются микроциркуляция и трофика, развивается гипоксия с последующим развитием пролежней
Повреждение мягких тканей от трения возникает при перемещении пациента, когда кожные покровы тесно соприкасаются с грубой поверхностью. Трение приводит к травме как кожи, так и более глубоких мягких тканей.
Повреждение от сдвига возникает в том случае, когда кожные покровы неподвижны, а происходит смещение тканей, лежащих более глубоко. Это приводит к нарушению микроциркуляции, ишемии и повреждению кожи, чаще всего на фоне действия дополнительных факторов риска развития пролежней (см. приложения).
Факторы риска
Факторы риска развития пролежней могут быть обратимыми (например, обезвоживание, гипотензия) и необратимыми (например, возраст), внутренними и внешними.
Внутренние факторы риска
|
Обратимые |
Необратимые |
|
Истощение |
Старческий возраст |
|
Ограниченная подвижность |
|
|
Анемия |
|
|
Недостаточное употребление протеина, аскорбиновой кислоты |
|
|
Обезвоживание |
|
|
Гипотензия |
|
|
Недержание мочи и/или кала |
|
|
Неврологические расстройства (сенсорные, двигательные) |
|
|
Обратимые |
Необратимые |
|
Нарушение периферического кровообращения |
|
|
Истонченная кожа |
|
|
Беспокойство |
|
|
Спутанное сознание |
|
Внешние факторы риска
|
Обратимые |
Необратимые |
|
Плохой гигиенический уход |
Обширное хирургическое вмешательство |
|
Складки на постельном и/или нательном белье |
продолжительностью более 2 ч |
|
Поручни кровати |
|
|
Средства фиксации пациента |
|
|
Травмы позвоночника, кocтeй таза, органов брюшной полости |
|
|
Повреждения спинного мозга |
|
|
Применение цитостатических лекарственных средств |
|
|
Неправильная техника перемещения пациента в кровати |
Шкала Ватерлоу для оценки степени риска развития пролежней
|
Телосложение: |
Пол |
Особые факторы риска |
|||||
|
Среднее |
Здоровая |
Нарушение питания кожи, например, терминальная кахексия |
|||||
|
Выше среднего |
Папиросная |
||||||
|
Ожирение |
|||||||
|
Ниже среднего |
|||||||
|
Отечная |
|||||||
|
Липкая (повышенная температура) |
75-81 |
Сердечная недостаточность |
|||||
|
Болезни периферических сосудов |
|||||||
|
Изменение цвета |
|||||||
|
Трещины, пятна |
|||||||
|
Недержание |
Подвижность |
Неврологические расстройства |
|||||
|
Полный контроль/через катетер |
например, диабет, |
||||||
|
Беспокойный, суетливый |
множественный склероз, инсульт, |
||||||
|
Питательный зонд/только жидкости |
моторные/сенсорные, параплегия |
||||||
|
Периодическое |
Апатичный |
Не через рот /анорексия |
|||||
|
Через катетер/ недержание кала |
Ограниченная подвижность |
||||||
|
Кала и мочи |
Инертный |
||||||
|
Прикованный к креслу |
|||||||
|
Обширное оперативное вмешательство/травма |
|||||||
|
Ортопедическое — ниже пояса, позвоночник; |
|||||||
|
Более 2 ч на столе |
|||||||
|
Лекарственная терапия |
|||||||
|
Цитостатические препараты |
|||||||
Грыжи живота.
Грыжа живота – выход из брюшной полости внутренних органов вместе с покрывающей их брюшиной через естественные или приобретенные дефекты брюшной стенки под кожу или в другие полости. Различают наружные и внутренние, врожденные и приобретенные, вправимые и невправимые грыжи живота. Классификация: пупочные грыжи, грыжи белой линии живота, паховые грыжи, бедренные грыжи, диафрагмальные грыжи, послеоперационные грыжи (ущемление).
Ущемленная грыжа. Ущемление – сдавление содержимого грыжи в области грыжевых ворот. В результате ущемления в грыжевом содержимом прекращаются кровоснабжение и иннервация, развиваются застой крови и некроз тканей. Симптомы: внезапно возникающие боли в области грыжи, ее увеличение, невправимость, резкое напряжение и болезненность грыжевого выпячивания. Через некоторое время схваткообразные боли в животе, рвота, задержка стула и газов. Тактика: При ущемленной грыже противопоказаны тепловые процедуры, обезболивание, спазмолитики, попытка ручного вправления. Показана экстренная госпитализация в хирургическое отделение на носилках в позе, удобной для больного. При самопроизвольном вправлении при транспортировке также показана экстренная госпитализация для динамического наблюдения больного в стационаре. Лечение: Основной метод оперативный – грыжесечение. Противопоказания к оперативному лечению – выраженная дыхательная и сердечно-сосудистая недостаточность, активный туберкулез, злокачественные опухоли. Таким больным рекомендуется бандаж. Виды оперативных вмешательств: аутогерниопластика (закрытие с помощью собственных тканей больного) и аллогерниопластику (различные синтетические трансплантанты из полипропилена).
Перитонит.
Перитонит – это воспаление брюшины, сопровождающееся местными и общими симптомами заболевания и незначительными нарушениями деятельности важнейших органов и систем организма. Виды: первичный, вторичный, третичный. Первичный – крайне редкая форма перитонита гематогенного происхождения при которой инфицирование брюшины происходит из внебрюшинного источника. Вторичный – наиболее частая форма абдоминальной инфекции и основная причина абдоминального сепсиса у хирургических больных. Третичный – перитонит без источника инфекции, развивается у больных в критических состояниях при выраженном истощении защитных сил организма. По распространенности: местный (поражены менее двух анатомических областей брюшинной полости), распространенный (диффузный — процесс охватывает от двух до пяти анатомических областей брюшинной полости, разлитой – поражение более пяти анатомических зон). По характеру содержимого брюшной полости: на серозно-фибринозные, фибринозно-гнойные, гнойные, каловые, желчные, геморрагические, химические. В зависимости от течения процесса: отсутствия признаков сепсиса, сепсис, тяжёлый сепсис(полиорганная недостаточность). Клиника: постепенно нарастающая сильная боль в животе(локализуется в области источника перитонита, затем распространяется по всему животу),интоксикация, лицо бледное черты заострённые, глаза западают. Тошнота, рвота желудочным содержимым, потом кишечным. Задержка газов и стула, повышение температуры тела, напряжение мышц передней брюшной стенки. Лечение: после выведения пациента из наркоза уложить в положение Фовлера, парантеральное питание 3-4 суток, инфузионная терапия по назначению врача, дыхательная и лечебная физкультура, ежедневные перевязкии промывание брюшной полости через дренажи. Во время операции зонд в желудок и кищечник, который удаляют на 4-6 сутки.
Острая кишечная непроходимость.
Острая кишечная непроходимость- это заболевание, которое характеризуется частичным или полным нарушением продвижения содержимого по кишечнику. Виды: динамическая — развивается в результате нарушения сократительной способности кишечника паралитического или спастического происхождения и в большинстве случаев носит функциональный характер, механическая — при органической блокаде кишечника. Динамическая непроходимость — различные по происхождению расстройства перистальтики кишечника вследствие поражения его нервно- мышечных элементов. Динамическая непроходимость: (Клиника — постоянные распирающие боли в животе генерализованного характера, задержка стула и газов, вздутие живота выраженно умеренно, срыгивание и рвота появляются на более поздних стадиях болезни в результате стаза и гипертензии в проксимальных отделах ЖКТ. Лечение: декомпрессия проксимальных отделов ЖКТ с помощью желудочных или кишечных зондов, применение фармакологических стимуляторов кишечной перистальтики (церукал, прозерин, питуитрин), введение газоотводной трубки или значение сифонной трубки и гипертонических клизм, коррекция водно-электролитного баланса, устранение гиповолемии, ликвидация гипоксии, поддержание сердечно-сосидистой деятельности, снятие болей и кишечного спазма.) Механическая непроходимость: (клиника – сильные боли в животе схваткообразного характера, рвота, задержка стула и газов, вздутие живота. Лечение: оперативное)
Острый панкреатит.
Острый панкреатит – это паталогический процесс, при котором развиваются отек, аутолиз и некроз ткани поджелудочной железы с вторичным воспалением ткани поджелудочной железы. Классификация: отечная форма и панкреонекроз (геморрагический, жировой, гнойный). Осложнения: септический шок, полиорганная недостаточность, абсцесс и флегмона поджелудочной железы, кровотечения, разлитой перитонит, ложная киста поджелудочной железы. Клиника: начало заболевания острое, сильные режущие боли в эпигастрии и левом подреберье опоясывающего характера, многократная рвота не приносящая облегчения, диспептические явления, повышение температуры тела. Лечение: консервативное, покой (положение Фовлера), на обл поджелудочной железы кладут холод, в течении 2-3 сут осуществляют парентеральное питание, обезболивание, антиферментные препараты(гордокс, контрикал),плазма, альбумины, дезинтоксикационная и антибиотикотерапия, иммунотерапия и десенсибилизирующая терапия, высокоэффективны в первые 3-5 сут заболевания гормональные блокаторы поджелудочной железы сандастотин и октреотид, блокаторы желудочной секреции(фамотидин, ранитидин, омепразол), оперативное лечение (лапаротомия, дренирование сальниковой сумки вокруг поджелудочной железы, накладывание холецистостомы, резекция хвоста и тела поджелудочной железы.
Острый холецистит.
Острый холецистит – воспаление желчного пузыря. Классификация: калькулезный (с конкрементами в желчном пузыре) и некалькулезный (без камней). По клинико-морфологической форме: катаральный, флегмонозный, гангренозный. Осложнения: острый панкреатит, механическая желтуха, вторичный гепатит, холангит, инфильтрат, абсцесс брюшной полости, перитонит. Клиника: печеночная колика (сильная распирающая боль в правом подреберье, иррадиирующая в правую надключичную обл, лопатку, в правое плечо), частая рвота с примесью желчи, задержка стула и газов, повышение температуры тела до 38-39. Лечение: консервативное – постельный режим, стол №5, положение в постели с приподнятым головным концом, в первые сут холод на обл правого подреберья, питание парентерально, при неукротимой рвоте промыть желудок, антибиотикотерапия, дезинтоксикационная терапия и десенсибилизирующая терапия, обезболивающие и спазмолитики. Оперативное лечение: холецистэктомия.
Острый аппендицит
Острый аппендицит – неспецифическое воспаление червеобразного отростка слепой кишки. Классификация: острый и хронический. Клиника: режущие или давящие боли в эпигастральной обл с распространением по всему животу, через несколько часов в правой подвздошной обл, боли обычно иррадиируют в правую ногу, тошнота, рвота, задержка стула и газов, повышение температуры тела, слабость, недомогание, пульс учащается, напряжение мышц передней брюшной стенки. Осложнения: аппендикулярный инфильтрат. Лечение: только оперативное – аппендэктомия.
Неотложка:
Профилактика и обработка пролежней: (приказ 123)
· Подкладывание надутых воздухом кругов
· Регулярное через 1,5-2 часа изменение положение тела в постели
· Массаж в области сдавления
· Устранение складок нательного, постельного белья
· Замена мокрого белья на сухое
· Удаление инородных тел и других неровностей кровати
· Лечебная гимнастика и активный режим больного
· Эффективны раздражающие средства: этиловый, камфорный, салициловый спирты
· Тщательный уход за кожей и слизистых оболочек, обмывание и протирание раствором антисептиков, а кожи теплым мыльным раствором, обеспечение больного чистым нательным бельем.
Уход за пациентом с гипсовой повязкой:
· Если повязка слишком тугая, у больного появляется боль в конечностях, цианоз, увеличивается отек, онемение пальцев. В этом случае необходимо разрезать повязку и временно укрепить ее бинтом
· Нужно следить за тем, чтобы повязка не загрязнялась во время мочеиспускания и дефекации
· Держать конечность приподнятой и двигать пальцами
· Следить за тем, чтобы гипс был сухим
· Не дать пациенту снять гипсовую повязку самостоятельно
· Следить за тем, чтобы никакие крошки не попали под гипсовую повязку
Подготовка пациента к УЗИ брюшной полости:
· Объяснить ход и цель предстоящего исследования и получить его согласие
· Исключить из рациона за 2-3 дня до исследования продукты, вызывающие газообразование (бобовые, черный хлеб, капуста, молоко)
· Строго натощак
· Не курить, не принимать алкоголь
Первая помощь при острой задержке мочи:
· Использование рефлекторных методов
· Катетеризация мягким катетером у женщин, у мужчин эту процедуру проводит врач или урологическая сестра
4.8. Приказ Минздрава рф от 17.04.02 г. № 123
- •Х о с п и с ы
- •
- •Предисловие
- •1. Литературный обзор и рекомендательные материалы
- •1.1. История хосписов. Определение понятий «хоспис» и «паллиативная помощь».
- •1.2. Основные положения концепции хосписов. Заповеди хосписа.
- •1.3. Размещение, участок и территория хосписа
- •1.4. Архитектурные особенности проектирования хосписов
- •1.5. Мощность и функциональная структура хосписа.
- •1.6. Примерный состав и площадь помещений хосписа.
- •1.7. Штаты хосписа и его обучение
- •Библиография
- •2. Органиация и опыт работы первого московского хосписа
- •2.1. Открытие хосписа. Положение о хосписе
- •1. Общие положения
- •2. Цели хосписа
- •3. Задачи хосписа
- •4. Структура хосписа
- •5. Имущество и финансы хосписа
- •6. Организация деятельности
- •7. Управление хосписом
- •8. Ликвидация, реорганизация, перепрофилирование хосписа
- •2.2. Структура и штаты
- •2.3. Организация работы стационара
- •2.4. Организация работы выездной службы
- •2.5. Организация работы оргметодотдела
- •2.6. Медицинская документация
- •2.7. Лекарственное обеспечение
- •3. Материалы российской конференции «Проблемы и перспективы развития хосписов в России»
- •3.1. Резолюция Российской конференции (29 – 30 мая 2001 г.) «Проблемы и перспективы развития хосписов в России»:
- •3.2. Современное состояние паллиативной помощи онкологическим больным в Российской Федерации
- •3.3. Об опыте организации паллиативной помощи в России
- •Функции структурных подразделений хосписа
- •Сведения о хосписах в Санкт-Петербурге:
- •3.4. Опыт работы службы хоспис в Санкт-Петербурге
- •3.5. Опыт работы отделения «хоспис» в условиях стационара Городского Гериатрического Центра
- •3.6. Организация медико-социальной помощи в Кемеровской области
- •3.7. Опыт становления первого хосписа в Самарской области
- •3.8. Организация психологической помощи в Самарском хосписе
- •3.9. «Хоспис на колесах» в составе службы неотложной онкологической помощи
- •3.10. Роль безмолвного созерцания в духовной опеке умирающих
- •4. Справочные материалы
- •4.1. Приказ Минздрава рсфср от 01.02.91 г. № 19
- •4.2. Приказ Минздрава рсфср от 08.09.92 г. № 247
- •4.3. Приказ Минздрава рф от 25.11.92 г. № 308
- •4.4. Приказ Минздрава рф от 15.09.92 г. № 249
- •4.5. Приложение № 6 к приказу мз рф от 12.09.97 г. № 270
- •4.6. Приказ Минздрава рф от 09.01.01 г. № 2
- •4.7. Приказ Минздрава рф от 09.01.01 г. № 3
- •4.8. Приказ Минздрава рф от 17.04.02 г. № 123
- •Протокол ведения больных.
- •5. Общие вопросы
- •Шкала Ватерлоу для оценки степени риска развития пролежней
- •6. Характеристика требований
- •6.1 Модель пациента
- •6.1.1. Критерии и признаки, определяющие модель пациента
- •6.I.8. Требования к диетическим назначениям и ограничениям
- •6.1.9. Форма информированного добровольного согласия
- •6.1.10. Дополнительная информация для пациентов и членов его семьи
- •6.1.11 Правила изменения требований при выполнении протокола
- •6.1.12 Возможные исходы и их характеристика
- •6.1.13 Стоимостные характеристики
- •7. Графическое, схематические и табличное
- •8. Мониторирование
- •8.1. Критерии и методология мониторинга к оценки
- •8.2. Принципы рандомизации
- •8.3. Порядок оценки и документирования побочных
- •8.4. Порядок исключения пациента из мониторинга
- •8.5. Промежуточная оценка и внесение изменений в
- •8.6. Параметры оценки качества жизни
- •8.7. Оценка стоимости выполнения протокола
- •8.8. Сравнение результатов
- •8.9. Порядок формирования отчета
- •»Карта сестринского наблюдения за больными с пролежнями»
- •I. Согласие пациента на предложенный план ухода
- •II. Лист сестринской оценки риска развития и стадии пролежней
- •III. Лист регистрации противопролежневых мероприятий
- •IV. Рекомендуемый план ухода при риске развития пролежней (у лежащего пациента)
- •V. Рекомендуемый план ухода при риске развития пролежней (у пациента, который может сидеть)
- •Примерные Функциональные обязанности
- •Обязанности
- •Ответственность
- •3. Положение о враче-эпидемиологе Общие положения
- •Обязанности
- •Ответственность
- •4. Положение о главной медицинской сестре Общие положения
- •Обязанности
- •Ответственность
- •5. Положение о провизоре Общие положения
- •Обязанности
- •Ответственность
- •6. Положение о медицинской сестре по диетпитанию Общие положения
- •Обязанности
- •Ответственность
- •7. Положение о медицинском дезинфекторе Общие положения
- •Обязанности
- •Ответственность
- •8. Положение о санитаре для приема трупов Общие положения
- •Обязанности
- •Обязанности
- •Ответственность
- •10. Положение о враче организационно-методического отдела по социальной и медицинской работе Общие положения
- •Обязанности
- •Ответственность
- •11. Положение о специалисте по социальной работе Общие положения
- •Обязанности
- •Ответственность
- •12. Положение о социальном работнике Общие положения
- •Обязанности
- •Ответственность
- •Обязанности
- •Ответственность
- •Обязанности
- •Ответственность
- •Персонал приемного отделения
- •15. Положение о медсестре приемного отделения Общие положения
- •Обязанности
- •Ответственность
- •16. Положение о медицинском регистраторе приемного отделения Общие положения
- •Обязанности
- •Ответственность
- •Персонал стационара
- •17. Положение о заведующем стационаром Общие положения
- •Обязанности
- •Ответственность
- •18. Положение о враче-онкологе стационара
- •Обязанности
- •Ответственность
- •19. Положение о враче-терапевте стационара
- •Обязанности
- •Ответственность
- •20. Положение о медицинском психологе стационара Общие положения
- •Обязанности
- •Ответственность
- •21. Положение о старшей медицинской сестре стационара Общие положения
- •Обязанности
- •Ответственность
- •22. Положение о палатной медицинской сестре стационара Общие положения
- •Обязанности
- •Ответственность
- •23. Положение о медицинской сестре процедурной стационара Общие положения
- •Обязанности
- •Ответственность
- •24. Положение о медицинской сестре перевязочной стационара Общие положения
- •Обязанности
- •Ответственность
- •25. Положение о младшей медицинской сестре стационара по уходу за больными Общие положения
- •Обязанности
- •Ответственность
- •26. Положение о санитарке-буфетчице стационара Общие положения
- •Обязанности
- •Ответственность
- •27. Положение о сестре-хозяйке стационара Общие положения
- •Обязанности
- •Ответственность
- •28. Положение о санитарке стационара Общие положения
- •Обязанности
- •Обязанности
- •Ответственность
- •30. Положение о враче-онкологе выездной службы Общие положения
- •Обязанности
- •Ответственность
- •31. Положение о враче-терапевте выездной службы Общие положения
- •Обязанности
- •Ответственность
- •32. Положение о медицинском психологе выездной службы Общие положения
- •Обязанности
- •Ответственность
- •33. Положение о старшей медицинской сестре выездной службы Общие положения
- •Обязанности
- •Ответственность
- •34. Положение о медицинской сестре (диспетчере) по приему вызовов Общие положения
- •Обязанности
- •Ответственность
- •35. Положение о медицинской сестре выездной службы Общие положения
- •Обязанности
- •Ответственность
- •36. Положение о фельдшере выездной службы Общие положения
- •Обязанности
- •Ответственность
- •37. Положение о сестре-хозяйке выездной службы Общие положения
- •Обязанности
- •Ответственность
- •Персонал стерилизационной
- •38. Положение о медицинской сестре стерилизационной Общие положения
- •Обязанности
- •Ответственность
- •39. Положение о санитарке стерилизационной Общие положения
- •Обязанности
- •Обязанности
- •Ответственность
- •41. Положение о медицинской сестре по массажу Общие положения
- •Обязанности
- •Ответственность
>Об утверждении отраслевого стандарта «Протокол ведения больных. Пролежни» (не нуждается в госрегистрации)
Об утверждении отраслевого стандарта «Протокол ведения больных. Пролежни»
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ
РОССИЙСКОЙ ФЕДЕРАЦИИ
ПРИКАЗ
от 17 апреля 2002 года N 123
Об утверждении отраслевого стандарта
«Протокол ведения больных. Пролежни»
_______________________________________________________________________________
Документ не нуждается в госрегистрации Министерством юстиции Российской Федерации
Письмо Минюста Российской Федерации от 03.06.2002 N 07/5195-ЮД.
______________________________________________________________________________
С целью обеспечения качества медицинской помощи пациентам с риском развития пролежней
приказываю:
1. Утвердить:
1.1. Отраслевой стандарт «Протокол ведения больных. Пролежни» (ОСТ 91500.11.0001-2002) (приложение N 1* к настоящему приказу).
__________________
* Приложение N 1 см. по ссылке. — Примечание изготовителя базы данных.
1.2. Учетную форму N 003-2/у «Карта сестринского наблюдения за больными с пролежнями» (приложение N 2 к настоящем приказу).
2. Контроль за выполнением настоящего приказа возложить на Первого заместителя Министра А.И.Вялкова.
Министр
Ю.Л.Шевченко
Приложение N 2. Учетная форма N 003-2/у «Карта сестринского наблюдения за больными с пролежнями»
Приложение N 2
УТВЕРЖДЕНО
приказом Министерства
здравоохранения Российской Федерации
от 17 апреля 2002 года N 123
Медицинская документация
Вкладыш к медицинской
карте стационарного больного
N 003/у
Учетная форма N 003-2/у
«КАРТА СЕСТРИНСКОГО НАБЛЮДЕНИЯ ЗА БОЛЬНЫМИ
С ПРОЛЕЖНЯМИ»
1. Ф.И.О. пациента
2. Отделение
3. Палата
4. Клинический диагноз
5. Начало реализации плана ухода: дата ____ час. _____ мин.
6. Окончание реализация плана ухода: дата ____ час ._____ мин.
I. Согласие пациента на предложенный план ухода
Пациент
(Ф.И.О.)
получил разъяснение по поводу плана ухода по профилактике пролежней;
получил информацию:
о факторах риска развития пролежней,
целях профилактических мероприятий,
последствиях несоблюдения всей программы профилактики.
Пациенту предложен план ухода в соответствии с отраслевым стандартом «Протокол ведения больных. Пролежни», утвержденным приказом Минздрава России от 17.04.2002 N 123, даны полные разъяснения об особенностях диеты.
Пациент извещен о необходимости соблюдать всю программу профилактики, регулярно изменять положение в постели, выполнять дыхательные упражнения.
Пациент извещен, что несоблюдение им рекомендаций медсестры и врача могут осложниться развитием пролежней.
Пациент извещен об исходе при отказе от выполнения плана ухода.
Пациент имел возможность задать любые интересующие его вопросы относительно плана ухода и получил на них ответы.
Беседу провела мсдсестра _____________ (подпись медсестры)
» __ » ______________ 20 __ г.
Пациент согласился с предложенным планом ухода, в чем расписался собственноручно __________________ (подпись пациента) или за него расписался (согласно пункту 6.1.9 отраслевого стандарта «Протокол ведения больных. Пролежни», утвержденного приказом Минздрава России от 17.04.2002 N 123)
___________________ (подпись, Ф.И.О.),
что удостоверяют присутствовавшие при беседе
_____________ (подпись медсестры)
_____________ (подпись свидетеля)
Пациент не согласился (отказался) с планом предложенного ухода, в чем расписался собственноручно __________________ (подпись пациента) или за него расписался (согласно пункту 6.1.9 отраслевого стандарта «Протокол ведения больных. Пролежни», утвержденного приказом Минздрава России от 17.04.2002 N 123)
____________________( подпись, Ф.И.О).
II. Лист сестринской оценки риска развития и стадии пролежней
|
Наименование |
N |
|||||||
|
Масса тела |
||||||||
|
Тип кожи |
||||||||
|
Пол |
||||||||
|
Возраст |
||||||||
|
Особые факторы риска |
||||||||
|
Недержание |
||||||||
|
Подвижность |
||||||||
|
Аппетит |
||||||||
|
Неврологические расстройства |
||||||||
|
Обширное оперативное вмешательство ниже пояса/травма |
Более 2 ч на |
|||||||
|
Лекарственная терапия |
||||||||