Содержание
- Техника забора и транспортировки материала в лабораторию при диагнозе «холера»
- Порядок взятия и доставки материала для исследования на холеру
- Международные медико-санитарные правила ММСП 2005г. 3-е издание
- Экстренная профилактика ООИ — особо опасных инфекций в случаи обнаружения в ЛПУ или других учреждениях
- МЕТОДИЧЕСКИЕ УКАЗАНИЯ МУ-3.4.2552-09
- Укладка экстренной профилактики ООИ
- Инструкция по применению укладки для личной экстренной профилактики заражения особо опасными инфекциями
- Использование противочумного костюма
- Укладка УК-1Б (чума, холера, малярия, КВГЛ)
- Эпидемиологические мероприятия при холере
- Взятие испражнений для бактериологического исследования при холере (форма 30)
- Укладка для забора материала от людей и из объектов окружающей среды на ООИ
- Универсальная укладка для исследования на особо опасные инфекционные болезни
Техника забора и транспортировки материала в лабораторию при диагнозе «холера»
Ответ на билет №8.
1. Лабораторные методы подтверждения диагноза СПИД.: 1.ИФА – выявление в сыворотки крои антител к ВИЧ. 2. Иммуноблотинг – определение антител к отдельным белкам ВИЧ 3.ПЦР — полимеразная цепная реакция – позволяет определить геном вируса (РНК), встроенный в геном пораженного лимфоцита, независимо от появления антител
2. Задача: а) Проблемы больной:нарушение опорожнения кишечника, нарушение комфортного состояния из-за рвоты, обезвоживание из-за частого стула и рвоты, нарушение сна из-за частого стула и рвоты, жажда из-за потери жидкости, слабость из-за потери жидкости, нарушение приема пищи из-за частой рвоты, низкая температура тела, дефицит общения из-за изоляции и ослабленного голоса
б) План сестринского ухода по приоритетной проблеме
| Проблема | Цель (с\в) | План сестринского вмешательства | Периодичность с\в | Оценка рез-в с\в |
| Обезвоживание организма из-за частого жидкого стула и рвоты | Восполнить потерянную организмом жидкость | 1. Обеспечить индивидуальным горшком 2. Обеззараживать выделения пациентки 3.Подсчитывать частоту стула и рвоты 4. Оценивать характер стула и рвоты 5. Регистрировать в листе водного баланса количество введенной и потерянной жидкости 6. Обеспечить питье жидкости – 2.5 литра в сутки 7. Измерять А\Д, ЧДД, пульс 8. Объяснить родственникам необходимость обеспечения пациентки минеральным и витаминизированным питьем 9. Помогать больной в осуществлении личной гигиены 10. Выполнять в\в, в\м инъекции по назначению врача | Регулярно Кажд. 2 часа Кажд. 2 часа Кажд. 3 часа Каждые 30 мин Кажд. 3 часа По необходимости | Обезвоживание уменьшилось |
3. Алгоритм забора и транспортировки материала в лабораторию при диагнозе «холера»
Проверить посуду для забора материала на целостность, стеильность и этикетировать до внесения в нее материала. Поместить выделения больного в стерильную лабораторную посуду.
Плотно закрыть посуду притертыми пробками (стеклянными, резиновыми, корковыми) или привинчивающимися крышками. Посуду с собранным материалом оборнуть салфеткй, смоченной дез. раствором (5 % р- лизола или карбодловой кислоты) и поместить каждую банку в отдельный полиэтиленовый пакет, промаркировать его; запаять пакет. Поместить все взятые пробы в металлический контейнер, на крышке которого помечают «верх» «Низ», «Осторожно». Приложить к контейнеру сопроводительный документ, согласно маркировке. Указать в документе: Ф.И.О., возраст больного; диагноз, дату заболевания; дату взятия материала; характеристику материала; применение антибиотиков (дата, доза); Ф.И.О., должность медицинского работника, забравшего материал. В лабораторию собранный материал доставляет мед.работник не позднее 3-х часов от момента забора
Порядок взятия и доставки материала для исследования на холеру
Дополнительный материал к занятию
Взятие материала для диагностического исследования необходимо производить до начала лечения антибиотиками. Предпочтительнее забор нативного материала, однако при отсутствии такой возможности следует пользоваться средами-консервантами.
1. Пробы нативного материала (испражнения и рвотные массы) собирают в индивидуальное отмытое от дезинфицирующего раствора судно, на дно которого помещают меньший по размерам сосуд, удобный для обеззараживания, кипячения, или листы пергаментной бумаги, целлофана и др. Выделения в объёме 10-20 мл при помощи стерильных металлических картонных или деревянных ложек переносят в стерильную широкогорлую банку, плотно закрывают её стеклянной пробкой или корковой пробкой с пергаментной бумагой. При отсутствии банки образцы можно помещать в стерильные пробирки. В этом случае для переноса материала используют стерильные трубочки. Трубочку захватывают корнцангом, зачерпывают ею выделения, помещают в пробирку, которую затем закрывают непромокаемой пробкой.
2. В ряде случаев (у реконвалесцентов) исследуют желчь, полученную при дуоденальном зондировании.
3. От трупов лиц, умерших от заболевания, похожего на холеру, берут фрагменты верхней, нижней и средней частей тонкого кишечника длиной около 10 см. Фрагменты выделяют между двумя лигатурами, наложенными на оба конца изымаемого участка кишечника. Желчный пузырь извлекают целиком после перевязки протока.
При исследовании реконвалесцентов и здоровых лиц им предварительно дают слабительное (25-30 г сернокислой магнезии), чтобы собрать жидкие испражнения из верхней части кишечника. Пробы помещают в 1% пептонную воду. При массовом исследовании на носительство вибриона можно использовать метод группового посева, когда в один посев объединяют пробы от 5-10 человек. При положительном результате пробу проводят с каждым из обследованных.
Консерванты: 1% щелочная пептонная вода с рН 9,1, пептонная вода с теллуритом калия и др.
Исследованию подвергаются также пищевые продукты, почва, вода, смывы с различных объектов, мухи, бельё, загрязнённое выделениями больного, обитатели рек (рыбы, земноводные, раки и т.д.). Материал помещают в ведро и упаковывают в деревянный ящик. Ящик обвязывают, пломбируют и пересылают с нарочным.
Контрольные вопросы
Современная классификация патогенных вибрионов, заболевания, которые они вызывают. Характеристика холерных вибрионов: морфология, культуральные свойства, тинкториальные свойства, ферментативная активность, устойчивость во внешней среде. Антигенная структура, серологические типы, токсинообразование. Биохимические группы по Хайбергу. Неагглютинирующиеся вибрионы (НАГи). Возможные материалы для исследования на холеру. Правила забора и транспортировки материала при подозрении на холеру. Режим работы с материалом от больных и носителей холерных вибрионов. Ход исследования при диагностике холеры (по часам и дням). Ускоренная диагностика холеры. Исследование воды на наличие холерного вибриона. Дифференцировка между «классическим» вибрионом и вибрионом Эль–Тор. Препараты для диагностики, лечения (в том числе солевые растворы) и специфической профилактики холеры. Кампилобактеры: классификация (основные виды), морфология, отношение к окраске по Граму, особенности биологического окисления и культивирования. Источники инфекции. Заболевания, вызываемые кампилобактерами. Особенности забора и пересылки материалов от больных. Схема исследования для диагностики кампилобактериоза. Helicobacter pylori: морфология, культуральные свойства, роль в этиологии гастрита и язвенной болезни. Препараты для лечения. Характеристика парагемолитических вибрионов: виды, морфология, физиология, постоянное место обитания, условия заражения, отношение к высоким концентрациям хлористого натрия. Заболевания, вызываемые парагемолитическими вибрионами.
Задания для выполнения в процессе самоподготовки
Напишите по-латыни названия возбудителей холеры, названия галофильных вибрионов, кампилобактеров (основные виды) и хеликобактеров.
Работа студента на практическом занятии
1. Окончание исследования на гемокультуру (4-й день, демонстрация). Учтите результаты на среде Олькеницкого. Поставьте реакцию агглютинации на стекле с монорецепторными сальмонеллёзными сыворотками, сформулируйте ответ. Устно перечислите признаки, по которым вы даете ответ. Запишите проделанную работу и результат в журнал.
2. Окончание исследования на коли-инфекцию (3-й день). Повторите устно ход исследования, поставьте реакцию агглютинации на стекле выделенной культуры с типоспецифическими ОВ-коли сыворотками. Учтите результат демонстрационной реакции агглютинации с живой и убитой кипячением культурой. Сформулируйте результат исследования, сделайте записи в журнале.
3. Изучение морфологии и ферментативных свойств холерного вибриона. Промикроскопируйте и зарисуйте окрашенный по Граму мазок из чистой культуры холерного вибриона. Изучите ферментативные свойства холерного вибриона по демонстрационным посевам, запишите в дневник.
4. Начало исследования испражнений на холерный вибрион. Ознакомьтесь с сопроводительной запиской, внесите данные в журнал. Изготовьте мазок из испражнений, окрасьте водным фуксином, промикроскопируйте. Посейте испражнения в пробирку с 1% пептонной водой и на чашку Петри со щелочным агаром. Запишите в журнал проделанную работу.
5. Начало исследования воды на холерный вибрион. Ознакомьтесь с сопроводительной запиской, внесите данные в журнал. Произведите посев воды: к 450 мл исследуемой воды стерильно добавьте 50 мл 10% щелочного раствора пептона; запишите проделанную работу в журнал.
6. Промикроскопируйте и зарисуйте мазок кампилобактера.
7. Разбор схемы микробиологической диагностики разных форм кампилобактериоза и хеликобактерной инфекции.
8. Изучение препаратов для диагностики, специфической профилактики и терапии кишечных инфекций. Просмотрите препараты, прочитайте этикетки, охарактеризуйте препарат: что представляет собой (сыворотка диагностическая или лечебная, диагностикум, аллерген, вакцина), как приготовлен, что содержит (антиген, антитела), для чего применяется; если препарат диагностический – что выявляется с его помощью, если препарат лечебно-профилактический – какое действие оказывает на организм; дозируется ли препарат и в каких единицах.

Особо опасные инфекции – категория инфекционных заболеваний, представляющих потенциальную опасность для человечества. Общие характерные признаки: внезапное появление очага болезни, быстрое распространение, ярко выраженная острая симптоматика, угроза для здоровья и жизни инфицированных пациентов.
В современной мировой медицинской практике термин «ООИ» или «Особо опасные инфекции» утратил актуальность. На сегодняшний день, общепринятое название для данной категории заболеваний: «Инфекционные заболевания, способные спровоцировать развитие чрезвычайной ситуации международного масштаба».

Полный и актуальный перечень событий, ассоциированных с опасными инфекциями, был принят ВОЗ в 2005г. и изложен в международных медико-санитарных правилах ММСП.
- неожиданные и необычные случаи заболеваний, представляющие угрозу для жизни и здоровья населения: тяжелый острый респираторный синдром, полиомиелит, вызванный полиовирусом дикого типа, грипп, вызванный новым штаммом, ветряная оспа
- случаи с заболеваниями, влияющих на здоровье населения, в мировом масштабе: желтая лихорадка, геморрагические лихорадки (лихорадка Эбола, Марбург, Лаосса), лихоралдка Западного Нила, легочная чума, лихорадка Денге, менингококковая инфекция, холера, лихорадка Рифт-Валли
- другие случаи, имеющие международное значение, происходящие по неизвестным причинам, вызванные болезнями, не указанными в предыдущих событиях
СКАЧАТЬ Международные медико-санитарные правила ММСП 2005г : ![]()
Международные медико-санитарные правила ММСП 2005г. 3-е издание
1 file(s) 2.27 MB
В Российской федерации к особо опасным инфекциям относятся также: сибирская язва и туляремия.
Экстренная профилактика ООИ — особо опасных инфекций в случаи обнаружения в ЛПУ или других учреждениях
Действия младшего и среднего медицинского персонала
- Немедленное оповещение руководства учреждения о вероятности ООИ
- Лицам, находившимся в очаге инфекции (здание, комната или этаж здания), следует оставаться на месте до приезда специалистов и выяснения обстоятельств
- Запрос укладки ООИ: комплект для медицинского персонала, комплект для забора материала, противочумные костюмы, дезинфицирующие средства
- При наличии комплектов ООИ — использовать по назначению. Одеть противочумные или другие защитные костюмы
- При отсутствии укладок, применяемых при особо опасных инфекциях — самостоятельно изготовить и применить ватно-марлевые повязки
- Произвести максимальную изоляцию очага инфекции. Закрыть окна, отключить вытяжку. С помощью подручных средств закрыть дверные щели
- По необходимости, оказать медицинскую помощь потенциально инфицированным лицам, с соблюдением необходимых мер безопасности
- Забор и передача материала на исследование: мазки из слизистой зева, ротоглотки и носа, сыворотка крови
- Провести дезинфекцию помещения в штатном режиме
Действия старшего медицинского персонала и руководства учреждения
- Оповещение региональной санитарно-эпидемиологической службы о подозрении выявления очага ООИ
- Перекрыть все входы/выходы в помещение, где был выявлен очаг инфекции
- Выставить посты на дверях. Вход или выход из очага возможен только с разрешения главного врача лечебного учреждения или его заместителя
- Доставка необходимого количества укладок ООИ, дезинфицирующих и медицинских средств в очаг выявления особо опасной инфекции
- Известить все отделения о временном прекращении работы учреждения. Приостановить прием и выписку пациентов из ЛПУ.
- Отчитаться руководству о проведенных мероприятиях
- Составить списки находящихся в очаге. Также, составить максимально возможный список лиц, с которыми контактировали инфицированные пациенты
Состав укладки для личной экстренной профилактики ООИ согласно методическим указаниям МУ-3.4.2552-09. + комплект дополнительных средств для проведения дезинфекции помещения
СКАЧАТЬ МУ-3.4.2552-09. ПО ОСОБО ОПАСНЫМ ИНФЕКЦИЯМ: ![]()
МЕТОДИЧЕСКИЕ УКАЗАНИЯ МУ-3.4.2552-09
1 file(s) 441.39 KB
| № | Наименование | Кол-во шт. |
| Лекарственные и медицинские средства личной профилактики | ||
| 1 | Сульфацил натрия 20% — 10мл — 1шт. | 1 |
| 2 | Арбидол 0,1 №10 или другой противовирусный препарат 1 шт. | 1 |
| 3 | Раствор этанола 70% — 200мл 1 шт. | 1 |
| 4 | 1% ВОДНЫЙ р-р борной кислоты — 100 мл или Стрептомицин 0,5+ 20 мл воды для инъекций 1шт. | 1 |
| 5 | Пипетка — 1 шт. | 1 |
| 6 | Вата 100г. — 1 шт. | 1 |
| Дополнительные средства | ||
| 1 | Перчатки пара — 3 шт. | 3 |
| 2 | Маска ватно-марлевая | 3 |
| 3 | Очки консервы | 3 |
| 4 | Косынка | 3 |
| 5 | журнал учета инфекционных заболеваний Ф.№060/у | 1 |
| Дезинфицирующие и моющие средства | ||
| 1 | Таблетки Жавель-солид -15шт. или Дезэфект или другое ср-во для плановой дезинфекции | |
| 2 | Мыло | |
| 3 | Порошок стиральный | |
| Комплект противочумного костюма | ||
| 1 | Пижама хлопчатобумажная | 1 |
| 2 | Носки пара | 1 |
| 3 | Сапоги резиновые | 1 |
| 4 | Косынка | 1 |
| 5 | Шапочка | 1 |
| 6 | Халат медицинский | 1 |
| 7 | Ватно-марлевая повязка | 1 |
| 8 | Защитные очки | 1 |
| 9 | Перчатки медицинские нестерильные пара | 2 |
| 10 | Полимерный фартук (ПВХ, полиэтилен) | 1 |
| 11 | Полимерные нарукавники | 1 |
| 12 | Полотенце | 1 |
СКАЧАТЬ СПИСОК УКЛАДКИ ПРИ ООИ: ![]()
Укладка экстренной профилактики ООИ
1 file(s) 115.11 KB
Инструкция по применению укладки для личной экстренной профилактики заражения особо опасными инфекциями
- Все открытые части тела обработать раствором этанола 70%
- Одеть перчатки
- Горло и ротовую полость прополоскать раствором этанола 70%
- В нос – р-р протаргола 1% или р-р стрептомицина 2,5% (растворить 0,5 стрептомицина в 20мл воды или изотонического раствора)
- В глаза закапать по 2-3 капли 20% р-р сульфацила натрия
- Надеть защитные очки
- Принять противовирусный препарат
Использование противочумного костюма
Противочумный костюм одевается в следующем порядке: пижама → носки → косынка → шапка → халат → резиновые сапоги → маска → защитные очки → полимерные фартук → полимерные нарукавники → медицинские перчатки → уклад. полотенце
Правила и порядок снятия противочумного костюма
Снимать костюм строго в перчатках. При этом, после снятия каждой части, необходимо погружать руки в перчатках в дезинфицирующий раствор, вынимают полотенце. Внешняя сторона всех элементов костюма, после снятия, должна быть обращена внутрь. Перед снятием костюма протереть сапоги дезраствором.
Порядок снятия костюма: фартук (перед снятием протереть дезраствором) → нарукавники → очки → маска → халат → косынка → сапоги → перчатки. Руки обработать 70% раствором этанола и помыть с мылом. Максимальная длительность нахождения в костюме – 3 часа, в теплое время года – 2 часа.
Мероприятия по дезинфекции при ООИ

СКАЧАТЬ МЕРОПРИЯТИЯ ПО ДЕЗИНФЕКЦИИ: 
Список мероприятий по дезинфекции при ООИ
1 file(s) 126.60 KB
СОХРАНИТЬ ВСЕ МАТЕРИАЛЫ ПО ТЕМЕ: ПРОФИЛАКТИКА ООИ
![]()
Укладка УК-1Б (чума, холера, малярия, КВГЛ)
 Цена 41850 рублей
Цена 41850 рублей
Укладка противоэпидемическая для забора материала с больного (трупа), подозрительного на заболевание чумой, холерой, малярией, КВГЛ, синдромами УК-1Б (для инфекционных стационаров, моргов, центров Госсанэпиднадзора и противочумных учреждений)
Укладка УК-1Б укомплектована на основании МУ 3.1.1.2232-07 от 1.10.2007г. утвержденного Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главным государственным санитарным врачом Российской Федерации Г.Г.ОНИЩЕНКО.
Предназначена для инфекционных стационаров, моргов, центров госсанэпиднадзора и противочумных учреждений. В укладку УК входят 64 наименования.
Скачать полную опись на укладку УК-1Б: Скачать файл: kopiya-opis-uk-1-b.doc
Посмотреть онлайн файл: kopiya-opis-uk-1-b.doc
Комплектация эпидемиологической укладки УК-1Б:
1.Пинцет анатомический
2.Пипетки Пастеровские с длинными концами (стерильные)
3.Перья-скарификаторы для взятия крови (стерильные)
4.Ножницы прямые с 2-острыми концами 140 мм
5.Шприцы 5 мл разовые
6.Шприц 10 мл разовый
7.Иглы к шприцам с широким просветом
8.Пробирки бактериологические (стерильные)
9.Пробирки с ватным тампоном для взятия мазков из зева (стерильные)
10.Пробки резиновые N 12, 14 (под пробирки, флаконы)
11.Стекла предметные обезжиренные
12.Стекла предметные с шлифованными краями
13.Петли алюминиевые (стерильные)
14.Банки стерильные широкогорлые с крышками емкостью 120 мл стерильные
15.Жгут резиновый
16.Стеклянные трубки с резиновой с грушей малого размера
17.Шпатели деревянные (стерильные)
18.Штатив складной на 10 гнезд
19.Вата
20.Вода дистиллированная в ампулах по 5 мл*
21.0,9%-ный раствор NaCl в ампулах по 5 мл *
22.Йод 5%-ный по 1,0 мл в ампулах*
23.Пептонная вода 1%-ная во флаконах по 50 мл , закрытых резиновыми пробками, завальцованных металлическими колпачками*
24.Спирт-ректификат 96 град.*
25.Спиртовка
26.Коробочка стерилизационная (среднего размера)
27.Клеенка медицинская подкладная
28.Пластилин
29.Нитки суровые или лигатура
30.Груша резиновая
31.Емкость для окраски препаратов
32.Бланки направлений
33.Пенал металлический для пробирок
34.Лейкопластырь
35.Блокнот, простой карандаш
36.Полиэтиленовые пакеты с замком
37.Бульон питательный (pH 7,2) по 5 мл в пробирках стерильный*
38.Бульон питательный (pH 7,2) во флаконе стерильный*
39.Вазелиновое масло
40.Спички
41.Бикс для доставки проб в лабораторию
42.Инструкция по забору материала, на указанные в заголовке инфекции
43.Хлорамин в пакете по 300 г, рассчитанный на получение 10 л 3%-ного раствора, и сухая хлорная известь в пакете из расчета по 200 г на 1 кг выделений
44.Направление на анализ (бланки)
45.Скальпель хирургический остр.150 мм
46.Пергидроль из расчета приготовления 10 л дез. раствора*
47.Навески моющего средства по 5,0 г*
48.Бумага чистая
49.Бумага копировальная
50.Перчатки резиновые
51.Карандаш по стеклу
52.Марля
53.Банка с крышкой из темного стекла на 1 л
54.Емкость 10 л
55.Катетер резиновый N 26
56.Чашки Петри одноразовые
57.Тампоны ватно-марлевые стерильные
58.Скотч «биологическая опасность»
59.Оградительная лента «Биологическая опасность»
60.Наклейки на банки «Биологическая опасность»
61.Комбинезон (противоэпидемический) (одноразовый)
62.Очки-консервы
63.Маска-респиратор
64.Перчатки смотровые
———————————
•- комплектуется на месте в ЛПУ
Эпидемиологические мероприятия при холере
В Москве вновь зарегистрирован случай «завозной» холеры. Несмотря на то что холера в Москве появляется с завидной периодичностью, новые случаи болезни всегда обращают на себя пристальное внимание всего медицинского сообщества. Для практикующих врачей очень важно не забывать об этой грозной болезни, знать основные признаки и осложнения холеры, вовремя оповещать санэпидслужбу.
Возбудитель холеры — вибрионы рода Vibrio, семейства Vibrionaceae, вида cholerae серогруппы 01 биоваров cholerae (классический и El-Tor). В последние 30 лет до 80% всех случаев холеры были вызваны вибрионом Эль-Тор. По антигенной структуре вибрионы холеры делятся на три серологических варианта: Инаба, Огава и Гикошима. Источник инфекции — человек, болеющий типичной или стертой формой холеры, вибриононоситель (реконвалесцент, транзиторный, хронический). Механизм передачи инфекции — фекально-оральный, пути реализации — водный (основной), пищевой, контактно-бытовой.
Холера известна с древнейших времен. За 108 лет, с 1817 по 1925 г., наблюдалось шесть пандемий холеры, мы переживаем 7-ю. За 32 года, с 1961 по 1992 г., по официальным данным ВОЗ, в мире было зарегистрировано 2 826 276 случаев заболевания холерой, по большей части вызванных вибрионом Эль-Тор. Классическая холера распространена в Индии, Бангладеш, Пакистане; холера Эль-Тор — в Индонезии, Таиланде и других странах Юго-Восточной Азии.
В 90-е гг. прошлого века некоторые исследователи прогнозировали возможность начала 8-й пандемии холеры, связывая это с регистрацией крупных эпидемий и вспышек, обусловленных холерным вибрионом серогруппы 0139 (Бенгал), в странах Южной и Юго-Восточной Азии. Отмечены завозы холеры Бенгал без последующего распространения в США, Англию, Германию, Эстонию, Данию, Россию, Японию, Кыргызстан, Узбекистан, Казахстан и Китай.
В последние годы регистрируются вспышки диарейных заболеваний, обусловленных холерными вибрионами серогруппы не 01, а 0139. Данные заболевания по своим клинико-эпидемиологическим особенностям не отличаются от холеры. Эксперты ВОЗ полагают, что распространение болезней, вызванных холерным вибрионом 0139, превращается в реальную угрозу, идентичную той, которая имела место с вибрионом Эль-Тор в 1961 г.
Прогнозировать дальнейшее развитие событий затруднительно, но известно, что эпидемические проявления холеры Бенгал имеют место в Индии и Бангладеш.
На территории России отмечается стабилизация эпидемического процесса с 1988 г. Более 100 «завозных» случаев имели место в 1990-е гг. Холеру завозили из Индии, Пакистана, Сирии, Ливана, Турции, Ганы, Руанды, Шри-Ланки, затронув семь регионов страны, 18 административных территорий, преимущественно Центрально-Европейский (51,0%) и Северо-Кавказский (24,8%) регионы, а также Волго-Вятский (8,0%), Западную Сибирь (7,0%), Поволжье (5,0%) и др.
При этом имела место межгосударственная миграция: туризм экскурсионный (57,4%), деловой (18,5%), религиозный (9,2%), отмечены случаи холеры среди иностранных граждан, прибывших из-за рубежа.
Несмотря на незначительный удельный вес в общей структуре завозов, наибольшее эпидемиологическое значение в данном аспекте имеет паломничество.
Особое место в истории холеры в России занимает 1994 г. Это связано с эпидемией холеры в Дагестане, во время которой было зарегистрировано 2359 случаев заболевания. Инфекцию занесли паломники, совершавшие хадж в Саудовскую Аравию через Иорданию, Сирию, Турцию, Иран, Азербайджан. За период 7-й пандемии холера была зарегистрирована на 59 административных территориях России. Приведенные данные свидетельствуют о том, что эпидемические проявления холеры в России были обусловлены завозным «антропонозным пусковым механизмом» с включением в процесс ведущего при холере водного пути передачи.
Приводим пример случая холеры, зарегистрированного в сентябре 2005 г. Больной М., 28 лет, постоянно проживающий в Таджикистане, в селе Ванкала, на 4-й день болезни был доставлен бригадой СМП в КИБ № 3 с диагнозом кишечная инфекция неуточненной этиологии, эксикоз. Из анамнеза известно, что за день до прибытия в Москву из Таджикистана больной отмечал слабость, боль в эпигастральной области, тошноту, рвоту и жидкий стул до 15 раз, но при этом никак не лечился. Состояние пациента ухудшалось, в связи с чем он был госпитализирован бригадой скорой помощи в КИБ № 3.
На момент поступления в КИБ № 3 состояние больного было тяжелое. Выраженная слабость, боль в животе, многократная рвота, жидкий стул, судороги в икроножных мышцах.
При объективном осмотре: больной вял, адинамичен, температура тела — 40 °С. Кожа бледная, акроцианоз. Язык сухой, обложен бело-серым налетом.
В легких везикулярное дыхание, в нижних отделах ослабленное, хрипов нет, ЧД — 20 уд./мин. Тоны сердца глухие, ритм правильный, ЧСС — 72 уд./мин, АД — 80/40 мм рт. ст. Живот болезненный в эпигастральной области. Стул водянистый, зеленого цвета, без патологических примесей. Диагностирован сальмонеллез, тяжелое течение. Сопутствующее заболевание — двухсторонняя бронхопневмония (подтвержденная рентгенологически).
Назначена антибактериальная и регидратационная терапия. Регидратационная терапия: хлосоль 3000,0 мл внутривенно струйно, регидрон per os 2,5 л; антибактериальная: цефазолин 1,0 г 3 раза в сутки; патогенетическая и симптоматическая терапия: преднизолон 30 мг, но-шпа 2,0 мл внутримышечно, фильтрум по 2 таблетки 4 раза, кальция глюконат). На фоне проводимого лечения состояние больного улучшилось. Прекратились рвота, судороги икроножных мышц, сократилась частота стула до 4–5 раз в сутки. Стабилизировалась гемодинамика, АД — 100/60 мм рт. ст. Сохранялись лихорадка и умеренная интоксикация.
Так как пациент прибыл из неблагоприятного в отношении холеры региона, он был обследован на холеру. Через 2 суток (6-й день болезни) из лаборатории поступило сообщение о подозрении на наличие в фекалиях Vibrio cholerae.
Для дальнейшего лечения и уточнения диагноза больной был переведен в КИБ № 2.
В стационаре при сборе эпидемиологического анамнеза врачи выяснили, что в населенном пункте, где проживал больной, были случаи заболевания, сопровождавшегося диареей, пациент пил воду из родника, ел немытые фрукты.
При объективном обследовании: состояние больного средней тяжести. Кожные покровы обычной окраски, чистые, тургор сохранен, t — 36,6°C. Склеры нормального цвета. Видимые слизистые чистые.
При аускультации легких: дыхание жесткое, ослаблено в нижних отделах, выслушиваются единичные сухие хрипы.
Тоны сердца приглушены, ритм правильный, ЧСС—76 уд./мин, пульс полный, твердый; АД — 120/80 мм рт. ст.
Язык чистый, влажный. Живот мягкий, болезненный по ходу толстого кишечника, участвует в акте дыхания. Стул скудный, зеленого цвета, со слизью. Мочеиспускание не нарушено.
Результаты обследования следующие.
Анализ кала на форму 30 от 13.09.05: нативный материал — результат отрицательный.
I — 15:30 — выделена культура Vibrio cholerae 01 El-Tor Inaba.
II — 18:30 — выделена культура Vibrio cholerae 01 El-Tor Inaba.
III — 21:30 — результат отрицательный.
Данные кислотно-щелочного состояния (КЩС) приведены в таблице 1. По данным КЩС — нарастание метаболического ацидоза.
Биохимический анализ крови представлен в таблице 2. В биохимическом анализе крови выявлено нарастание креатинина и мочевины.

Таблица 2. Данные биохимического анализа крови
Данные по измерению диуреза представлены в таблице 3.
В общем анализе крови на 4-й день болезни определялся лейкоцитоз — 20,0х109/л, ускоренная СОЭ — 26 мм/ч, формула крови не изменена.
Данные общего анализа мочи отражены в таблице 4.
Реакция пассивной гемаглюттинации с сальмонеллезным, дизентерийным антигеном на 7-й день болезни дала отрицательный результат.
Из фекалий была выделена культура Vibrio cholerae 01 El-Tor Inaba.
Диагноз подтверждался также серологически (объемной реакцией агглютинации с культурой Vibrio cholerae 01 El-Tor Inaba) нарастанием титров специфических антител: в динамике 1 : 320, повторный 1 : 640.
На основании клинико-эпидемиологичекого анамнеза, лабораторных данных у больного была диагностирована холера Эль-Тор Инаба, дегидратация III степени, осложненная острой почечной недостаточностью, двухсторонней бронхопневмонией.
В стационаре больному продолжали проводить регидратационную (хлосоль 1200,0 + папаверин 2% — 2,0 мл внутривенно капельно), а также антибактериальную (цефазолин по 1,0 г 3 раза в сутки и доксициклин по 100 мг 2 раза в сутки) и симптоматическую терапию.
На 15-й день болезни пациент был выписан в удовлетворительном состоянии под наблюдение врача-инфекциониста в поликлинике по месту жительства.
Проводимые противоэпидемические мероприятия
Сотрудники КИБ № 3, учитывая тот факт, что больной прибыл из неблагоприятного по холере региона, при поступлении пациента в стационар взяли материал на холеру (форма 30) .
При поступлении сообщения из лаборатории о подозрении на холеру пациента немедленно перевели в КИБ № 2; в горсанэпидемстанцию было отправлено сообщение о выявлении холеры. Больного изолировали и назначили бригаду медперсонала для лечения и ухода за ним.
В 3-е боксированное отделение были доставлены родственники пациента, контактировавшие с ним во время болезни (4 человека), и один военнослужащий, который находился с пациентом в одной палате на лечении в КИБ № 3. Все пятеро были практически здоровы, результаты анализов по форме 30 — отрицательные, результаты серологических исследований — отрицательные.
В течение 3 дней в отделении на обследовании находились фельдшер и водитель скорой помощи, доставившей больного в КИБ № 3. Они были выписаны при получении трехкратного отрицательного результата анализа (форма 30).
Дополнительно по форме 30 были амбулаторно обследованы врач и фельдшер бригады скорой помощи, доставившей больного в КИБ № 2 (в тот момент они были в специальных защитных костюмах). Анализы также трижды показали отрицательный результат.
Весь персонал, работавший с больным в 3-м боксе отделения КИБ № 2, также был обследован на холеру после его выписки.
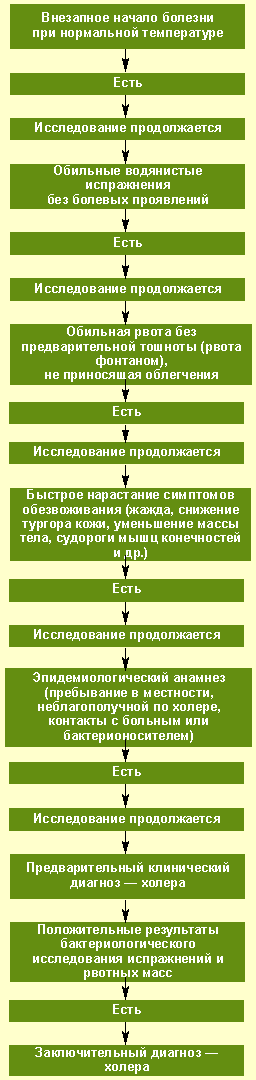
Рисунок. Алгоритм диагностики холеры
Вышеописанный случай имел определенные особенности (длительная лихорадка, наличие болей в животе, отсутствие стула в виде рисового отвара, что нетипично для холеры). Эти признаки могли быть объяснены развившейся у больного двухсторонней бронхопневмонией, что, в свою очередь, затрудняло диагностику основного заболевания. Тем не менее быстро развившаяся дегидратация, осложненная острой почечной недостаточностью, а также прибытие больного из эндемичного очага могли позволить врачу заподозрить холеру.
Алгоритм диагностики холеры в типичных случаях приведен на рисунке.
Определенные трудности представляет дифференцирование холеры, острой дизентерии, пищевой токсикоинфекции (ПТИ), ротавирусного гастроэнтерита (РГ) и острых кишечных инфекций, вызванных неагглютинирующими вибрионами (НАГ-инфекция).
Лечение
Основу лечения составляет патогенетическая терапия, которая заключается в восстановлении и сохранении водно-электролитного равновесия в организме. По мнению C. Carpenter и соавторов (1966), правильно проводимая водно-электролитная терапия даже без применения других медикаментов снижает летальность практически до нуля. Этиотропное лечение антибиотиками не играет решающей роли, но повышает эффективность водно-солевой терапии: уменьшает длительность и объемы диареи, сокращает сроки вибриононосительства.
Водно-электролитная терапия при лечении больных с обезвоживанием II–IV степени проводится в два этапа.
1-й этап — регидратация с целью восстановления потерь жидкости и солей, имевших место до начала лечения; 2-й этап — коррекция продолжающихся потерь до появления оформленного стула.
Успешное проведение 1-го этапа водно-электролитной терапии зависит от двух слагаемых: определения степени обезвоживания больного и исследования массы его тела.
Наиболее ответственным является этап первичной регидратации, особенно для больных с III–IV степенью обезвоживания. Больного взвешивают на весах или койке-весах, при отсутствии таковых устанавливают примерный вес больного. Затем пациента укладывают на холерную койку — брезентовую раскладушку с отверстием (20–35 см в диаметре) в области расположения ягодиц, под которым устанавливается светлое полиэтиленовое ведро с делениями по 0,5 литра со свешивающимся рукавом из клеенки вокруг отверстия. Немедленно производится венепункция или венесекция и после забора пробы (1–3 мл) крови через одноразовую систему начинается струйное введение полиионных растворов. Зная степень обезвоживания, определяемую по клинико-лабораторным данным, а также соответствующие потери в процентах и массу тела, можно легко определить величину потери жидкости и, следовательно, объем раствора, который необходимо ввести больному на 1-м этапе лечения.
Пример расчета. У больного с массой тела 70 кг установлена дегидратация III степени. Учитывая, что при данной степени обезвоживания потери жидкости относительно массы тела составляют 7–9% (в среднем 8%), определяем, что потеря жидкости равна 5,6 л. Это количество жидкости необходимо ввести больному внутривенно на 1-м этапе лечения. Внутривенная терапия больным с обезвоживанием II–IV степени проводится с объемной скоростью 70–120 мл/мин.
Важен также выбор полиионного солевого раствора. Наиболее целесообразно использование растворов квартасоль и хлосоль. Раствор квартасоль в 1 л апирогенной дистиллированной стерильной воды содержит: натрия хлорида 4,75 г, натрия ацетата 2,6 г, натрия гидрокарбоната 1 г, калия хлорида 1,5 г. Хлосоль имеет в том же объеме воды: натрия хлорида 4,75 г, натрия ацетата 3,6 г, калия хлорида 1,5 г. Менее эффективны растворы трисоль и ацесоль. Солевой состав раствора трисоль (на 1 л): натрия хлорида 5 г, натрия гидрокарбоната 4 г, калия хлорида 1 г. Солевой состав раствора ацесоль (на 1 л): натрия хлорида 5 г, натрия ацетата 2 г, калия хлорида 1 г. В растворе трисоль имеется избыточное количество натрия гидрокарбоната, что создает угрозу перехода ацидоза в алкалоз. Помимо того, растворы трисоль и ацесоль содержат недостаточное количество калия. При гиперкалиемии целесообразно использовать раствор дисоль (натрия хлорида 6 г, натрия ацетата 2 г). Применение последнего в условиях гипокалиемии недопустимо. Абсолютно противопоказаны в условиях обезвоживания коллоидные растворы (гемодез, реополиглюкин, полиглюкин).
Несколько практических рекомендаций, касающихся проведения регидратационной терапии:
- при декомпенсированном обезвоживании регидратация должна проводиться только струйно и, следовательно, в крупные венозные сосуды;
- струйное вливание жидкости прекращают только после ликвидации декомпенсированного обезвоживания;
- наличие рвоты, тем более повторной, даже в небольшом объеме, несмотря на уменьшающееся количество испражнений, является показанием для продолжения интенсивной водно-солевой терапии;
- преобладание объема мочи над объемом испражнений поможет предсказать время нормализации стула за 6–12 ч и, следовательно, прекратить внутривенные вливания;
- при необходимости внутривенную регидратацию продолжают в течение нескольких суток, а объем вводимой жидкости достигает десятков литров;
- применение сердечно-сосудистых препаратов для борьбы с декомпенсированным обезвоживанием не показано; противопоказаны прессорные амины, способствующие развитию почечной недостаточности. Отсутствуют показания для использования глюкокортикоидов.
При обезвоживании I, II степени в условиях ненарушенной гемодинамики лечение целесообразно осуществлять методом оральной регидратации. С этой целью следует использовать растворы глюкосолан и цитроглюкосолан. Состав раствора глюкосолан (на 1 л кипяченой воды): натрия хлорида 3,5 г, натрия гидрокарбоната 2,5 г, калия хлорида 1,5 г, глюкозы 20 г. Состав раствора цитроглюкосолан (на 1 л кипяченой воды): натрия хлорида 3,5 г, калия хлорида 2,5 г, натрия гидроцитрата 4 г, глюкозы 17 г. Цитроглюкосолан более эффективен, чем глюкосолан, что связано с более высоким содержанием калия и использованием гидроцитрата натрия. Объемная скорость введения растворов составляет 1,0–1,5 л/ч. Объем вводимых растворов определяется так же, как и объем растворов для внутривенных инфузий. Оральная регидратация обеспечивает у больных с I степенью обезвоживания (а также у части больных со II степенью обезвоживания) ликвидацию дегидратации и положительную динамику восстановления нарушенных параметров гомеостаза.
Второй этап водно-электролитной терапии осуществляется внутривенным или оральным методом. Объем вводимой жидкости определяется величиной ее потери за 4–6–8 ч. Внутривенная регидратация осуществляется с объемной скоростью 40–60 мл/мин, а оральная — 1,0–1,5 л/ч.
Пример расчета. За 6 ч после окончания 1-го этапа регидратационной терапии потери жидкости у больного с испражнениями составили 2100 мл. Следовательно, больному необходимо ввести внутривенно 2100 мл раствора квартосоль с объемной скоростью 60 мл/мин или раствор цитроглюкосолан в объеме 2100 мл с объемной скоростью 1 л/ч.
Этиотропная терапия холеры может проводиться только в соответствии с антибиотикограммой возбудителя, при этом первые культуры, выделяемые от больных, должны быть охарактеризованы весьма тщательно по чувствительности к антибиотикам. Экспериментальным путем были показаны некоторое снижение воздействия тетрациклина, а также высокая терапевтическая активность доксициклина; выявлен положительный эффект от применения фторхинолонов, стрептомицина, амикацина, тобрамицина и фуразолидона.
Схемы применения антибактериальных препаратов в лечении больных холерой представлены в таблицах 6, 7.
Антибактериальные препараты группы хинолонов (включая фторхинолоны) в период развития пандемии холеры являются резервными, их эффективность доказана многими авторами. Применение фторхинолонов должно осуществлятся в оптимальных дозах при общей продолжительности терапии не менее 5 дней. Рациональное применение синергидных комбинаций фторхинолонов с аминогликозидами, цефалоспоринами 3-го поколения, рифампицином может способствовать предотвращению развития резистентности к этим высокоэффективным препаратам.
Литература
- Актуальные проблемы холеры/под ред. акад. РАМН, проф. В. И. Покровского и члена-корр. РАМН проф. Г. Г. Онищенко. ГОУ ВУНМЦ МЗ РФ. М., 2000.
- Лекции по инфекционным болезням/под ред. член-корр. РАМН, проф. Н. Д. Ющука, проф. А. Д. Царегородцева. ВУНМЦ. М., 1996.
- Инфекционные и паразитарные болезни./Ч. 2: Болезни, проявляющиеся преимущественно поражением желудочно-кишечного тракта: практическое методическое пособие/под ред. акад. РАМН, проф. Н. Д. Ющука. ГОУ ВУНМЦ МЗ РФ. М., 2004.
- Острые кишечные инфекции: диагностика и лечение/Н. Д. Ющук, Л. Е. Бродов. М.: Медицина, 2001.
Я. М. Еремушкина, кандидат медицинских наук, доцент
Е. Г. Белова, кандидат медицинских наук, доцент
М. А. Бурчик
А. В. Савина
Т. В. Бормотова
К. А. Кочарян
МГМСУ, КИБ № 2, Москва
Взятие испражнений для бактериологического исследования при холере (форма 30)
Взятие испражнений для бактериологического исследования при холере (форма 30).
Оснащение:
стерильные —
- флаконы с 1% пептонной водой и металлической петлей,
- банки с 1% пептонной водой и притертой крышкой,
- стеклянная трубка с резиновой грушей,
- ложки,
- резиновый катетер №26-28,
- салфетка с дезраствором,
- пергаментная бумага,
- бланки направлений,
- стеклограф,
- лоток для сброса,
- емкость с дезраствором,
- бикс.
Алгоритм действия.
- Объясните пациенту цель и ход процедуры.
- Взять 10-20 мл. испражнений ложкой или стеклянной трубкой с резиновой грушей.
- При обильном водянистом стуле вводят в прямую кишку катетер, свободный конец помещают в банку.
- Ложку, катетер поместить в лоток для сброса с дезраствором.
- Закрыть банку притертой пробкой.
- Обработать емкость с испражнениями салфеткой, смоченной дезраствором.
- Пронумеровать емкость, закрыть сверху пергаментной бумагой, завязать и поместить в целлофановый пакет.
- В летнее время всем кишечным больным забор делают ректальной металлической петлей, которую вводят в прямую кишку на 8-10см. и затем опускают во флакон.
- Поместить посуду и направление в отдельном целлофановом пакете в бикс, опломбировать и маркировать «ООИ».
- Отправить в лабораторию (не позднее чем через 2 часа после забора).
Укладка для забора материала от людей и из объектов окружающей среды на ООИ
 Цена 91355 рублей
Цена 91355 рублей
В наличии
Доставка по России
Укладка противоэпидемическая собрана по методическому указанию № 3.4.2552-09 от 1 ноября 2009 года.
Укладка по особо опасным инфекциям необходима для забора материала от подозрительных людей, а также из окружающей среды (почвы, воды и т.д.). Укладка эпидемиологическая универсальная должны находится в таких учреждениях, как Центры гигиены и эпидемиологии, больницы общего профиля, санитарно-карантинные пункты и т.д.
Если требуется укладка для забора материала от людей, без анализа окружающей среды, тогда необходима Укладка эпидемиологическая.
Укладка эпидемиологическая универсальная содержит все нужные принадлежности для безопасной доставки собранных образцов в лабораторию для последующего анализа.
С помощью одной укладки можно обследовать и взять образцы нативного материала (кровь. мочу, мазок и т.д.) у десяти человек. В составе укладки универсальной оои средства индивидуальной защиты, такие как защитный комбинезон, очки, перчатки, маска.
Состав укладки по ООИ:
1. Пробирка на 4 мл для взятия крови и дальнейшего получения сыворотки — 10 штук
2. Пробирка на 4 мл для взятия крови с цитратом натрия — 10 штук
3. Скарификатор стерильный, однократного применения — 10 штук
4. Салфетка для инъекций — 10 штук
5. Жгут — 1 шт.
6. Шприц с иголкой стерильный, однократного пользования — 10 штук
7. Бинт стерильный
8. Салфетка стерильная
9. Лейкопластырь
10. Тампон из хлопка на деревянной палочке, стерильный, однократного применения — 10 штук
11. Тампон из хлопка в пробирке, стерильный, однократного применения — 10 штук
12. Пинцет длиной 150 мм однократного пользования, стерильный — 10 штук
13. Шпатель деревянный прямой стерильный, однократного пользования — 10 штук
14. Катетер стерильный женский однократного пользования — 5 штук
15. Катетер стерильный мужской однократного пользования — 5 штук
15. Вата
17. Контейнер на 120 мл стерильный — 10 штук
18. Контейнер на 60 мл с ложечкой, стерильный — 10 штук
19. Контейнер на 60 мл со шпателем, стерильный — 10 штук
20. Пробирка микро на 1,5 мл одноразового применения — 10 штук
21. Пробирка крио на 2 мл — 10 штук
22. Пакет самозапечатывающийся, предназначенный для стерилизации — 10 штук
23. Пакет не менее 3 литров для автоклавов — 10 штук
24. Шарики ватные
25. Контейнер для использованного острого инструмента, ваты, салфеток
26. Бутылка для спирта — 2 шт.
27. Пинцет анатомический длиной 250 мм из нержавеющей стали — 1 штука
28. Пинцет хирургический длиной 150 мм — 1 штука
29. Скальпель хирургический — 1 шт.
30. Ножницы остроконечные — 1 шт.
31. Дозатор автоматический до 200 мкл — 1 шт
32. Наконечники для дозатора до 200 мкл — 96 штук
33. Дозатор автоматический до 5000 мкл — 1 шт.
34. Наконечники для дозатора до 5000 мкл — 10 штук
35. Бокс-штатив для пробирок крио — 1 штука
36. Бокс-штатив для пробирок микро — 1 штука
37. Стекло предметное — 10 штук
38. Стекло покровное — 10 штук
39. Спиртовка -= 1 штука
40. Клеенка резиноткань — 1 шт.
41. Комбинезон для защиты от ООИ — 1 шт.
42. Респиратор в виде маски — 1 шт.
43. Перчатки одноразовые — 10 штук
44. Бахилы — 10 штук
45. Пинцет длиной 150 мм стерильный однократного применения — 10 штук
46. Тампон из хлопка на деревянной палочке, стерильный, однократного применения — 10 штук
47. Тампон из хлопка в пробирке, стерильный, однократного применения — 10 штук
48. Скальпель одноразовый, стерильный — 10 штук
49. Пробирка микро на 1,5 мл одноразового применения — 10 штук
50. Пробирка крио на 2 мл — 10 штук
51. Пакет с застежкой — 10 штук
52. Чашка Петри стерильная одноразовая — 10 штук
53. Совок для взятия образцов из окружающей среды
54. Корнцанг — 1 шт.
55. Контейнер на 120 мл стерильный — 10 штук
56. Контейнер на 60 мл с ложечкой, стерильный — 10 штук
57. Банка на 1 литр, автоклавируемая
58. Салфетки
59. Контейнер для предстерилизационной обработки — 1 шт.
60. Карандаш
61. Ручка
62. Маркер
63. Ножницы
64. Клей
65. Скрепки
66. Скотч
67. Зажимная папка
68. Бумага А4
69. Бумага для фильтрования
70. Скотч Биологическая опасность
71. Лента Биологическая опасность
72. Наклейки Биологическая опасность
73. Инструкция
74. Бланки
75. Сумки — 3 штуки
76. Комбинезон для защиты — 1 шт.
77. Респиратор в виде маски — 1 шт.
78. Перчатки
79. Сапоги
80. Очки-кончервы
• — комплектуется на месте в ЛПУ
Скачать методическое указание МУ 3.4.2552-09 от 1.11.2009гmu-na-uk-5m-i-uk-5b.doc (cкачиваний: 432) Цена: 91355 рублей.
Универсальная укладка для исследования на особо опасные инфекционные болезни
Набор медицинских изделий и лекарственных препаратов для укладки универсальной для забора материала от людей и из объектов окружающей среды для исследования на особо опасные инфекционные болезни (Комплект медицинский для ЛПУ общего профиля (неинфекционные ЛПУ, БСМЭ, станции (отделения) скорой и неотложной медицинской помощи, поликлиники, СУБы, ФАПы), укомплектовано в соответствии с МУ 3.4.2552-09 от 17.10.2009 г.
Укладка для забора материала на особо опасные инфекции предназначена для реализации противоэпидемических мероприятий, которые осуществляются силами уполномоченных государственных органов. Комплектация регламентирована действующим российским законодательством и включает принадлежности, необходимые для безопасного взаимодействия с опасными инфекциями.
В интернет-магазине ПарентКом можно купить эпидемиологическую укладку по цене отечественного производителя. Мы предлагаем доставку заказов в любые регионы России, гарантируем высокое качество каждого представленного изделия. Предоставляем квалифицированные консультации по всем аспектам приобретения и использования товаров медицинского назначения. Существует удобная возможность скорректировать состав набора в зависимости от пожеланий заказчика.
Укладка на ООИ объединяет широкий перечень компонентов для работы и создания условий безопасности сотрудников, взаимодействующих с биологическими материалами особого риска. Среди них медицинская тара для образцов, перевязочные и кровоостанавливающие наименования, изделия для забора проб, инструментарий, шприцы, принадлежности для индивидуальной защиты, антисептики, сопутствующие предметы.
Укладка для забора материала закупается организациями, в обязанности которых входит деятельность по выявлению опасных инфекционных заболеваний. Состав необходим для эффективной работы ЛПУ, БСМЭ, станций скорой помощи, поликлиник. Также эпидемиологическая укладка является частью профессионального оснащения СУБов и ФАПов.