Содержание
- 1. Проба Манту с 2 те ппд-л
- Метод введения туберкулина
- Не знаете, какой результат надежнее — Манту или Диаскинтеста? Сделайте оба одновременно
- Чем отличается Манту и Диаскинтест?
- Сравнительная характеристика: что лучше
- Как ставятся?
- Как расшифровать результаты?
- Что может повлиять на результат тестов?
- Можно ли делать одновременно реакцию и тест?
- Противопоказания к проведению проб
- Где лучше ставить пробу Манту?
- Полезное видео
- Туберкулиновые пробы — диагностический тест
- Инструкция Агентства по делам здравоохранения от 18.05.2001 N 471″ИНСТРУКЦИЯ ПО ПРИМЕНЕНИЮ ТУБЕРКУЛИНОВОЙ ПРОБЫ»
- 1. Основные понятия
- 2. Цель применения
- 3. Оценка результатов пробы Манту
- 4. Учет результата пробы Манту с 2ТЕ ППД-Л
- Что лучше: Диаскинтест или проба Манту
- Преимущества и недостатки Манту
- Преимущества и недостатки Диаскинтеста
- Что лучше делать: Манту или Диаскинтест
- Туберкулиновая проба
- Описание
- История
- Применение
- Оценка туберкулиновой пробы Манту
- Критика
- Мифы
- У сельскохозяйственных животных
- Примечания
- Литература
- Ссылки
- Туберкулин ППД-Л Биолек р-р для в/кожн. введ. 2ТЕ/доза (2ТЕ/0,1 мл) 1мл (10 доз) ампулы, 10 шт.
>II. Методы и их диагностическое значение
1. Проба Манту с 2 те ппд-л
Перед постановкой пробы Манту следует исключить следующие противопоказания к ее применению:
• кожные заболевания;
• острые и хронические инфекционные заболевания в период обострения, включая реконвалесценцию (и менее 2 мес после исчезновения всех клинических симптомов);
• эпилепсию;
• аплергические состояния (ревматизм в острой и подострой фазах, бронхиальная астма, идиосинкразия с выраженными кожными проявлениями).
Проба Манту не должна проводиться в течение 1 месяца после любой профилактической прививки или биологической диагностической пробы, а также в детских коллективах, где имеется карантин по детским инфекциям. Запрещается проводить пробу Манту на дому!
Методика проведения:
Для постановки пробы Манту необходимо применять только 1-граммовые туберкулиновые шприцы. Набирают 0,2мл(2дозы) туберкулина, выпускают раствор до метки 0,1мл. Ампулу после вскрытия сохраняюгв асептических условиях не более 2ч.
Пробу Манту производят следующим образом: предварительно на внутренней стороне средней трети предплечья участок кожи об рабатывают 70% этиловым спиртом и просушивают ватой. Тонкую иглу срезом вверх вводят в верхние слои кожи параллельно ее по верхности — внутрикожно, после чего вводят 0,1мл раствору тубер кулина (1доза). При правильной технике в коже образуется папула беловатого цвета в виде лимонной корочки 7-8 мм в диаметре. Ре зультаты туберкулиновой пробы могут быть оценены врачом или специально обученной медицинской сестрой. В настоящее время при массовой туберкулинодиагностике также используется метод внутрикожного введения туберкулина с помощью безыгольного инъектора (БИ-1М). Это позволяет существенно ускорить обследо вание больших контингентов детей по сравнению с обычным иголь- но-шприцевым методом. — ‘
Результат пробы Манту 2ТЕ ППД-Л оценивается через 72 часа путем измерения инфильтрата (папулы в мм ) прозрачной миллиметровой линейкой. Перпендикулярно оси руки измеряется наибольший поперечный диаметр инфильтрата (папулы). При наличии инфильтрата гиперемия не регистрируется, при отсутствии инфильтрата измеряется и записывается диаметр гиперемии. В сомнительных случаях для выявления папулы кожа пальпируется и проверяется толщина складки кожи в зоне и вне зоны введения туберкулина. Необходимо учитывать, что папула, образующаяся при введении туберкулина безыгольным инъектором БИ-1М, в среднем на 2 мм меньше, чем при использовании игольно-шприцевого метода. Оценка результатов пробы Манту с использованием игольно-шприцевого и безыгольного методов введения туберкулина представлена в таблице.
Оценка реакции на туберкулин в зависимости от метода его введения
Таблица 1
Метод введения туберкулина
|
Вид реакции |
Игольно-шприцевой |
Безыгольный с помощью инъектора БИ-1М |
|
Отрицательная |
только укол очная |
реакция 0-1 мм |
|
Сомнительная |
папула 2-4 мм или только гиперемия без папулы |
папула 2 мм или только гиперемия без папулы |
|
Положительная |
папула 5 мм и более |
папула 3 мм и более |
|
Гиперергическая |
папула 17 мм и более папула 15 мм и более у детей и подростков |
|
|
.;-‘ Г» .:•»: . |
папула 21 мм и более папула 19 мм и более у взрослых |
|
|
1 ; V ‘ |
наличие везикулы, некроза, лимфангоита независимо от размера папулы у детей, .,;! подростков и взрослых |
|
Своевременное и качественное проведение туберкулинодиагно-стики позволяет выявить начальные формы туберкулеза. Первичное инфицирование устанавливается по виражу туберкулиновых реакций. Виражом называется переход отрицательной реакции в положительную при условии, что интервал между ними не превышает одного года. В случае если интервал между отрицательной и положительной туберкулиновыми пробами больше 1 года, такой результат называется впервые выявленной положительной туберкулиновой пробой и приравнивается к виражу. Период времени в течение года после установленного виража называется ранним периодом первичной туберкулезной инфекции /РППТИ/. Он является периодом повышенного риска заболевания туберкулезом.
Следует отметить, что у невакцинированных БЦЖ даже сомнительная реакция на туберкулин в большинстве случаев свидетельствует о первичном инфицировании МВТ и является показанием для обследования на туберкулез. Среди вакцинированных БЦЖ лиц к инфицированным МВТ относятся такие, у которых наблюдаются следующие результаты туберкулинодиагностики:
1. Стойко сохраняется реакция с инфильтратом 12 мм и более.
2. Отмечается усиление предыдущей сомнительной или положительной реакции на 6 мм и более (например, была 2 мм — стала 8 мм; была 5 мм — стала 11 мм; была 6 мм — стала 12 мм и т.д.).
3. Отмечается усиление положительной реакции менее чем на 6 мм, но с образованием инфильтрата, характерного для инфекционной аллергии/например: была 8 мм -стала 12 мм; была 9 мм стала 12 мм и более; была 10 мм -стала 12 мм и более/. При обследовании пациента в РППТИ наряду с проведением туберкулинодиагностики необходимо использовать комплекс методов, который является обязательным для диагностики туберкулеза (ОДМ):
1. Изучение анамнеза с целью выявления источника инфицирова-ния МВТ /семейный, родственный, квартирный, случайный контакт с больными туберкулезом; употребление продуктов животноводства в сельской местности, неблагополучной по туберкулезу крупного рогатого скота/.
2. Выявление жалоб обследуемого, оценка данных его физического развития.
3. Обнаружение синдрома интоксикации, симптомов поражения внутригрудных лимфатических узлов, легких, других групп лимфатических узлов и других органов.
Таблица:
от результата туберкулинодиагностики
Врачебная тактика к обследуемым в зависимости
|
Регулярность обследования |
Проба Манту с 2 ТЕ ППД-Л вакцинированным БЦЖ с 6-ти месяцев дважды в год |
||
|
Тактика врача |
Направляются на консультацию |
||
|
Выявляемые группы |
Впервые ин- фицировавши- еся РППТИ выявляются по виражу или по увеличению размеров ин-фильтрата на фоне послевакцинной аллергии на 6 мм и более |
Инфициро- Инфициро- |
|
|
ванные (более ванные с неус- |
|||
|
1 года) с гипе- тановленным |
|||
|
рергией к ту- периодом |
|||
|
беркулину или инфицирова- |
|||
|
с нарастанием ния |
|||
|
размеров ин- |
|||
|
фильтрата на |
|||
|
6 мм и более |
|||
|
В противотуберкулезном |
|||
|
Дальнейшие мероприятия |
Обследование: больные — гос- питализация, здоровые — наблюдение в птд 1 год- Vl-a группа диспансерного учета. Химио- профилактика 3 мес. |
Обследование: Обследование: |
|
|
больные — гос- больные — гос- |
|||
|
питализация, питализация. |
|||
|
здоровые — здоровые — |
|||
|
наблюдение , наблюдение |
|||
|
в ПТД 1 год — в ПТД 6-12 мес., |
|||
|
VI -я группа 0 группа учета |
|||
|
диспансерного |
|||
|
учета. Химио- |
|||
|
профилактика ( ‘ ‘ |
|||
|
Змес. Десен- |
|||
|
сибилизирую- |
|||
|
щая терапия |
|||
БЦЖ ставится ежегодно, начиная с 12-ти месяцев, невакцинированным
|
к фтизиатру |
Не направляются на консультацию к фтизиатру |
||
|
Не инфицированные Инфицированные /более 1 года/ |
|||
|
Специф. ал- лергия неяс- ной этиологии (поствакц. ин- фекционная) |
Туберкулин- отрицательный — |
С поствакци нальной аллер- гией |
Без гиперергии или сущест- венного нарас- тания разме- ров инфильтрата |
4. Использование методов лучевой диагностики: обзорная рентгенография, при необходимости томография.
5. Исследование анализов крови и мочи.
6. Исследование мокроты (промывных вод желудка, бронхов) на
МБТ/методами люминесцентной микроскопии и посева/.
Тактика врача к обследуемым в зависимости от результата тубер-кулинодиагностики и дальнейшие мероприятия отражены в таблице 2.
По истечении РППТИ пациент снимается с учета противотуберкулезного диспансера и передается под наблюдение поликлиники. Детям осуществляется ежегодная туберкулинодиагностика с целью своевременного выявления нарастания туберкулиновой чувствительности (более чем на 6 мм по сравнению с предыдущим результатом) или появления гиперергии.
У большинства инфицированных проба Манту с 2ТЕ ППД-Л остается стойко положительной. Однако временное ослабление реакции до отрицательной (однократный отрицательный результат) у отдельных лиц может иметь место. Это обусловливается техническими погрешностями при постановке пробы (малая доза введенного препарата), ослаблением чувствительности после перенесенных заболеваний, а иногда и истинным временным угасанием чувствительности. Такого пациента следует относить к группе инфицированных МВТ. Случаи полного освобождения организма от МВТ (биологическое излечение) чрезвычайно редки. В случае если у инфицированного пациента наблюдается стойкое угасание реакции при пробе Манту с 2ТЕ ППД-Л до отрицательной, в условиях противотуберкулезного диспансера ему может быть поставлена проба Манту со 100ТЕ ППД-Л. Отрицательная реакция у такого пациента будет истинным свидетельством биологического излечения.
У давно инфицированных заболевание туберкулезом может развиться вследствие активации длительно существующей эндогенной туберкулезной инфекции или при повторной суперинфекции. При этом повышается чувствительность организма к туберкулину и размер реакции при пробе Манту с 2ТЕ ППД-Л значительно увеличивается (на 6 мм и более);—^
Не знаете, какой результат надежнее — Манту или Диаскинтеста? Сделайте оба одновременно

Взрослые люди обычно проверяют свои легкие на предмет заболевания туберкулезом с помощью флюорографии, в то время как детям, начиная с годовалого возраста, ставят одну из двух основных проб: Манту или Диаскинтест.
Но неверно полагать, что эти пробы не подходят взрослым людям, наоборот, организм, в котором выработался устойчивый иммунитет к заболеванию, отреагирует на эти методы чище.
Чем отличается Манту и Диаскинтест?

Проба Манту, названная по фамилии французского врача, впервые предложившего вводить туберкулин подкожно, используется в медицине чуть ли не столетие.
Очень часто Манту 2 ТЕ ППД-Л называют прививкой и всерьез полагают, что она защитит от болезни. На самом деле туберкулин, который является продуктом переработки убитой туберкулезной палочки Коха, никак не поможет в борьбе с недугом.
Зато человеческий организм, который был когда-то привит живыми ослабленными бактериями, запоминает их следы и сразу же начинает атаковать, образуя в месте укола так называемую пуговку. Это не что иное, как местное воспаление, скопление лимфоцитов.
Диаскинтест является изобретением довольно новым. Здесь используется не весь туберкулин, а только особая белковая часть, которую выращивают путем генной модификации из кишечной палочки. Если в крови пациента уже имеется схожий белок, то тест будет положительным, он сумеет распознать болезнь даже на скрытой стадии.
Важно! Ни одна из представленных проб не содержит живых возбудителей туберкулеза, поэтому тесты безопасны, заразиться от их введения невозможно.
Сравнительная характеристика: что лучше
Своей разработкой Диаскинтест во многом обязан претензиям, накопившимся за долгие годы к пробе Манту. Оба теста ставятся в основном детям, так как их наиболее опасно подвергать рентгеновскому излучению.

Но ведь противотуберкулезную прививку БЦЖ делают как раз в детском возрасте (обычно несколько дней от рождения), поэтому организм не успевает выработать устойчивый иммунитет к возрасту 1 года, когда впервые вводится проба Манту.
Так, первые два-три года после прививки, тест Манту не слишком информативен. В организме ребенка идет активная выработка антител, поэтому размер папулы, образующейся на месте укола, может быть намного больше нормы.
Кроме того, в последние годы наблюдается большой рост числа аллергических реакций на этот тест.
В этом смысле Диаскинтест, который не содержит антигенов, присутствующих в прививке БЦЖ и БЦЖ-М, отличается в лучшую сторону. Эта проба более специфична и точна, она реагирует только на живых размножающихся бактерий в теле. Основное преимущество — практически полное отсутствие ложноположительных результатов.
Какой анализ является более точным?
Так почему бы полностью не заменить пробу Манту на Диаскинтест? Дело в том, что высокая специфичность является также и минусом теста, который дает большое число ложно-отрицательных проб:
- У некоторых детей не вырабатывается хороший иммунитет к туберкулезу после первой прививки, им требуется повторная вакцинация в 7 лет. Диаскинтест не позволяет отследить уровень иммунитета, так как реагирует только на болезнь в активной фазе;
- Существует, так называемый, бычий вид возбудителя болезни. Он вызывает такую форму туберкулеза, которая базируется не в легких, а костях, мозге, почках и прочих органах. Эта форма изучена мало и плохо диагностируется. Диаскинтест, по причине своего происхождения из кишечной палочки человека, никак не отреагирует на такую проблему;
- Есть шанс, что бактерии не сразу начинают делиться в организме, а какое-то время находятся в спящем режиме — введенный в это время Диаскинтест, вероятнее всего, будет отрицательным;
- При наличии проблем с иммунитетом, когда организму трудно бороться с инфекцией, Диаскинтест также не помощник. Раз нет иммунного ответа, нет и реакции на тест.
Как ставятся?

Принципы постановки проб и в том, и в другом случае, схожи. Препараты вводятся тонкой иглой под кожу с внутренней стороны предплечья.
При этом руку можно выбрать любую, лучше ту, которой меньше пользуетесь, чтобы не подвергать место укола дополнительному физическому воздействию.
Игла как бы немного отодвигает кожу, на месте инъекции образуется припухлость — папула, размером около 5 мм, она имеет цвет кожи. В дальнейшем от ее размера и цвета будет зависеть оценка результата теста.
И в том, и в другом препарате содержатся стабилизаторы, которые не позволяют веществу сразу всосаться в кровь, а удерживают пробу в месте введения.
Как расшифровать результаты?
Результат оценивают через трое суток, в течение которых нужно постараться не повредить место укола: врачи советуют не мочить место введения препарата, не расчесывать, не заклеивать пластырем, не тереть мочалкой.
Расшифровка Манту
Размер свыше 5 мм и до 15 мм означает возможное заражение либо контакт с заболевшими людьми.По истечении 3 суток врач оценивает размер папулы. В норме она не должна превышать 5 мм, однако, у детей в течение первых 2-3 лет жизни размер папулы может достигать 12 мм, это необязательно говорит о заражении.
Размер более 15 мм, наличие сильного покраснения, припухлости, язвочек говорит об активности палочки Коха в организме.

Если в месте укола образовалась только точка, а «пуговка» отсутствует, значит организм не заражен. Тем не менее тот же результат может указывать на отсутствие иммунитета к болезни.
При сомнительном результате решение о дальнейших обследованиях принимает врач-фтизиатр после осмотра пациента.
При положительном результате проводят дополнительную диагностику: снимок грудной клетки и Диаскинтест, иногда анализ крови на выявление возбудителя болезни. И уже после принимается решение о целесообразности лечения.
Также существует такое важное понятие, как «вираж Манту». Оно характеризует изменение размера папулы по сравнению с предыдущим годом. Резкое увеличение величины реакции в большинстве случаев говорит как раз об инфицировании.
Расшифровка Диаскинтеста
Оценить результат диаскинтеста несколько проще. В норме при отрицательном результате на руке не должно быть ничего кроме следа от укола, максимум папула без покраснения до 2 мм, то есть практически незаметная.
Наличие покраснения без припухлостей — сомнительный результат, требуются дополнительные исследования. А уж если есть «пуговка», тогда результат однозначно положительный, пациент с высокой вероятностью болен активной формой туберкулеза.
Что может повлиять на результат тестов?
Положительный результат и в том, и в другом случае может возникнуть у здорового человека, если:
- были противопоказания к проведению проб (например, пациент недавно перенес ОРВИ или был болен в процессе постановки теста);
- само место укола воспалилось из-за попадания туда инфекции (такое бывает у детей, ведь они обычно уделяют не слишком много внимания гигиене);
- присутствуют аллергические заболевания, при которых реакция на антигены может быть специфической;
- иммунные проблемы — при их наличии работу человеческого иммунитета вообще сложно предсказать.

Запрет мочить пробу пришел к нам из давних времен и связан с совершенно другим тестом — пробой Пирке, когда туберкулин наносили на кожу, а не под нее.
Нынешние тесты никак не должны реагировать на простое намокание. А вот купание в открытых водоемах лучше отменить, там запросто можно инфицировать ранку от укола.
Никаких ограничений в пище перед пробами также не существует. Людям, склонным к аллергии, лучше перестраховаться, чтобы не вызвать резкого повышения уровня сахара в крови, которое провоцирует зудящие покраснения, особенно у детей.
Их можно спутать с результатом анализа. Иногда врачи рекомендуют пациентам прием антигистаминных препаратов за несколько дней до и после постановки проб.
Можно ли делать одновременно реакцию и тест?
Эти две пробы по решению врача можно делать даже одновременно на разных руках, у них совершенно непохожий механизм определения, а значит, они не влияют друг на друга. Но врачи обычно выжидают после Манту от 2 недель до 2 месяцев, чтобы не нагружать сразу организм, особенно детский.
Противопоказания к проведению проб
Абсолютных противопоказаний к проведению Манту и Диаскинтеста не существует. Не стоит проводить такие анализы, когда иммунитет человека занят борьбой с острой инфекцией или хроническим заболеванием в острой фазе.
Справка! Состав обоих препаратов безопасен: это буферный раствор, стабилизатор (полисорбат или твин 80), консервант (фенол) и действующее вещество. Претензии по токсичности есть только к фенолу, но его доза мала (0,00025 гр.) даже в сравнении с тем количеством этого вещества, которое вырабатывает сам наш организм (0,1 гр.)
Оба теста обычно ставят детям, но они подходят и взрослым людям в рамках расширенной диагностики туберкулеза.

Фото 1. Упаковка Диаскинтеста: 1 флакон — 3 мл, производитель — Генериум.
Любую прививку (кроме БЦЖ) можно делать сразу же после оценки результата Диаскинтеста, а вот после Манту лучше подождать до 2 месяцев. Если же требуется провести тест после вакцинации, подождите 1 месяц.
Побочные эффекты
Аллергическая реакция теоретически возможна на любой препарат, Манту и Диаскинтест не исключение. Она выражается в покраснении и зуде кожи в месте вокруг инъекции. В таком случае необходимо обратиться к врачу, возможно в дальнейшем вам будет вовсе противопоказано делать тест, вызвавший такую реакцию.
Также врач может назначить прием антигистаминных препаратов. Повышение температуры, головная боль, общее недомогание — может наблюдаться у отдельных людей, но это очень редкие случаи. Убедитесь, что такого рода симптомы не связаны с какими-либо инфекционными заболеваниями. Напомним, что инфицирование туберкулезом от тестов невозможно.
Важно! В случае анафилактической реакции немедленно вызывайте скорую!
Что означает, если реакция Манту положительная, а Диаскинтест отрицательный?
Это как раз нормальный вариант, который говорит о том, что заболевание туберкулезом не подтвердилось. Лечение при этом не назначается, но врач может оставить пациента под наблюдением и повторить Диаскинтест через 2-3 месяца.
Где лучше ставить пробу Манту?

До сих пор не поставлена точка в споре, какой метод диагностирования туберкулеза выбрать, так как ни один из них не дает абсолютного результата. Пробы Манту и Диаскинтест лучше всего использовать комплексно, они хорошо дополняют друг друга.
При этом выбор медицинского учреждения зависит исключительно от ваших вкусов и возможностей, так как техника проведения вышеописанных тестов отработана за годы использования и не вызовет трудностей у квалифицированного медицинского работника.
Полезное видео
Ознакомьтесь с видео, в котором рассказывается отличие Диаскинтеста от пробы Манту, как расшифровываются результаты у ребенка и у взрослого.
Туберкулиновые пробы — диагностический тест
Туберкулиновые пробы являются специфическим диагностическим тестом. Они используются для массовых обследований населения на туберкулез, а также для диагностики и дифференциальной диагностики туберкулеза.
Туберкулин был впервые получен Кохом в 1890 г. Туберкулин, позднее названный старым туберкулином Коха (Alt Tuberculin Koch — AT К, или альттуберкулин Коха), является водно-глицериновой вытяжкой культуры МБТ человеческого и бычьего видов, выращенной в течение 6—8 нед на мясопептонном бульоне с добавлением 4 % раствора глицерина, стерилизованной, освобожденной фильтрацией от бактериальных тел и сгущенной выпариванием при температуре 90 °С до 1/10 первоначального объема. Альттуберкулин Коха содержит продукты жизнедеятельности МБТ, отдельные компоненты микробной клетки и часть питательной среды, на которой росли микобактерии. В настоящее время альттуберкулин (AT) готовится на синтетической среде. Выпускается AT в ампулах в виде 100% раствора.
В 1939 г. в СССР получен туберкулин, очищенный от балластных веществ питательной среды, — сухой очищенный туберкулин (очищенный белковый дериват — Purified Protein Derivative). PPD (в русской транскрипции ППД) изготовлен в Ленинградском НИИ вакцин и сывороток М. А. Линниковой, поэтому этот туберкулин принято называть ППД-Л. ППД-Л дозируется в туберкулиновых единицах (ТЕ). В 1 ТЕ отечественного туберкулина ППД-Л содержится 0,00006 мг сухого препарата.
В стране выпускают 2 вида туберкулина ППД-Л: очищенный туберкулин в стандартном разведении и сухой очищенный туберкулин. Очищенный туберкулин в стандартном разведении — готовый к употреблению препарат — представляет собой раствор туберкулина в 0,85 % растворе хлорида натрия с твином-80 (стабилизатор) и фенолом (консервант). Раствор имеет вид бесцветной прозрачной жидкости. Препарат выпускают в ампулах с раствором по 3 мл, содержащим в 0,1 мл 2 ТЕ. Готовят также стандартные растворы туберкулина, содержащие в 0,1 мл препарата 5 ТЕ, 10 ТЕ и т. д.
Сухой очищенный туберкулин выпускают в виде компактной массы или порошка в ампулах по 50 000 ТЕ. Туберкулин растворяется в карболизированном физиологическом растворе, приложенном к препарату. Используют разведения туберкулина с различным количеством ТЕ.
Очищенный туберкулин в стандартном разведении, предназначенный для пробы Манту с 2 ТЕ, используют при обследовании населения. Очищенный туберкулин в стандартном разведении в дозах 5 ТЕ, 10 ТЕ, сухой очищенный туберкулин и AT применяют только в противотуберкулезных диспансерах и стационарах для клинической диагностики и лечения больных туберкулезом.
Для постановки иммунологических реакций (определение антител к антигенам МБТ) в качестве теста определения активности туберкулеза выпускают специальный туберкулин — диагностикум эритроцитарный туберкулезный антигенный сухой.
Туберкулин вводят накожно, внутрикожно и подкожно. Иммунологические реакции на выявление антигенов МБТ с помощью туберкулезного диагностикума проводят in vitro.
У лиц, инфицированных МБТ или привитых вакциной БЦЖ, в ответ на введение туберкулина возникает аллергическая реакция ГЗТ. В месте введения туберкулин взаимодействует с лимфоцитами, моноцитами, макрофагами, нагруженными антителами к МБТ. В реакции антиген — антитело разрушаются мононуклеары, из которых в ткани поступают биологически активные вещества, ферменты. Возникает различной выраженности воспалительная реакция в месте введения туберкулина (местная реакция). Она может быть в виде гиперемии, инфильтрата или пустулы. У зараженных туберкулезом людей наряду с этим может развиваться системная реакция ГЗТ, сопровождающаяся лихорадкой, артралгией, моноцитопенией и сдвигами других показателей гемограммы, изменением содержания белков и прежде всего глобулинов в сыворотке крови (общая реакция). Экссудативно-продуктивная реакция может возникать и вокруг очага специфического воспаления (очаговая реакция). Выраженность реакции на туберкулин зависит от массивности туберкулезной инфекции, чувствительности к ней организма и его реактивности, дозы туберкулина. Более выраженные реакции возникают на подкожное введение туберкулина.
Выделяют слабые (гипоергические), умеренные (нормергиче-ские) и выраженные (гиперергические) реакции на туберкулин. Отсутствие реакции характеризует анергию. Различают положительную анергию, которая наблюдается у неинфицированных МБТ людей, и отрицательную — у больных с тяжелым прогрессирующим течением туберкулеза, у инфицированных или больных туберкулезом в сочетании с раком, лимфосаркомой, острыми инфекционными и другими тяжелыми заболеваниями.
У больных активным туберкулезом реакция на туберкулин в целом более выраженная, чем у здоровых лиц, инфицированных МБТ. У детей, больных туберкулезом, чувствительность к туберкулину более высокая, чем у больных туберкулезом взрослых. Предложено несколько туберкулиновых проб, среди них основные: подкожная проба Коха (1890 г.), накожная проба Пирке (1907 г.), внутрикожная проба Манту (1909 г.).
Пробу Манту с 2 ТЕ ППД-Л используют при массовых обследованиях населения на туберкулез, а в целях клинической диагностики в противотуберкулезных диспансерах и стационарах — накожную пробу Пирке и подкожную пробу Коха.
Методы исследования функций дыхания и кровообращения
Пробу Манту с 2 ТЕ ППД-Л проводят с целью раннего и своевременного выявления больных туберкулезом и лиц с повышенным риском заболевания туберкулезом среди детей и подростков, для отбора контингентов, подлежащих ревакцинации БЦЖ, и для определения инфицированности населения МБТ.
Детям и подросткам проба Манту проводится ежегодно, начиная с 12 мес, независимо от результатов предыдущей пробы.
Пробу Манту по назначению врача ставит специально обученная медицинская сестра или фельдшер, имеющие документ-допуск к проведению туберкулинодиагностики.
Для постановки пробы Манту необходимо применять однограммовые туберкулиновые шприцы. Для каждого обследуемого используют отдельные стерильные шприц и иглу.
Ампулу с туберкулином обтирают марлей, смоченной 70° этиловым спиртом, шейку ампулы надпиливают и отламывают. В шприц набирают 0,2 мл туберкулина, насаживают тонкую короткую иглу и выпускают из шприца 0,1 мл раствора с тем, чтобы объем вводимого препарата составил 0,1 мл (2 ТЕ).
Пробу Манту ставят следующим образом. На внутренней поверхности средней трети предплечья участок кожи обрабатывают 70° этиловым спиртом и просушивают ватой. Иглу срезом вверх вводят в верхние слои кожи параллельно ее поверхности и впрыскивают 0,1 мл раствора туберкулина, т. е. одну дозу. При правильной технике проведения пробы в коже образуется папула беловатого цвета 7—8 мм в диаметре (рис. 19).
Реакцию на пробу оценивают через 72 ч. Инфильтрат (папула) измеряют прозрачной линейкой, перпендикулярно к оси предплечья. Реакцию считают отрицательной при отсутствии инфильтрата и гиперемии, сомнительной — при инфильтрате диаметром 2—4 мм или только гиперемии любого размера, положительной — при наличии инфильтрата диаметром 5 мм и более. Если инфильтрат диаметром 17 мм и более (у детей и подростков) или 21 мм и более (у взрослых), а также при появлении везикулы, лимфангита или регионарного лимфаденита независимо от размера инфильтрата реакцию считают гиперергической (рис. 20).
При массовой туберкулинодиагностике для внутрикожного введения туберкулина ППД-Л в дозе 2 ТЕ в 0,1 мл можно использовать безыгольные инъекторы БИ-1М и БИ-ЗМ. Они упрощают технику постановки пробы и позволяют увеличить число обследуемых. Оценивают реакцию на пробу также через 72 ч. Реакцию считают отрицательной при наличии только следа от прокола; сомнительной :— при инфильтрате диаметром 2 мм или наличии гиперемии; положительной — при появлении инфильтрата 3 мм и более в диаметре; гиперергической — у детей и подростков при диаметре инфильтрата 15 мм, у взрослых — 19 мм и более или при наличии везикулы, лимфангита или некроза.
Результат туберкулиновой пробы оценивает врач, медицинская сестра или фельдшер, проводившие эту пробу.
Лиц с отрицательными реакциями на пробу Манту с 2 ТЕ ППД-Л следует считать неинфицированными МБТ.
К инфицированным по результатам пробы Манту с 2 ТЕ ППД-Л относятся дети и подростки, у которых в динамике при ежегодном наблюдении установлена впервые положительная реакция (инфильтрат диаметром 5 мм и более), стойко сохраняется реакция в виде инфильтрата диаметром 12 мм и более, отмечается усиление сомнительной или положительной реакции с увеличением диаметра инфильтрата на 6 мм и более или усиление реакции с образованием инфильтрата диаметром 12 мм и более. Гиперергические реакции характерны для лиц, инфицированных МБТ.
Появление в течение года впервые положительной реакции на пробу Манту в результате первичного инфицирования организма МБТ называют виражом туберкулиновой реакции.
У инфицированных МБТ детей и подростков проба Манту проводится ежегодно с целью выявления лиц с гиперергическими реакциями или с резким усилением слабоположительных и положительных реакций.
В условиях обязательной для детей и подростков внутрикож-ной вакцинации и ревакцинации БЦЖ с помощью пробы Манту с 2 ТЕ ППД-Л выявляется как инфекционная, так и поствакцинальная аллергия. При решении вопроса о том, связана ли положительная реакция на пробу с заражением вирулентными МБТ или она свидетельствует о поствакцинальной аллергии, следует учитывать интенсивность туберкулиновой реакции, срок после последней прививки БЦЖ, число проведенных ранее прививок, наличие и размер поствакцинального рубца, а также наличие или отсутствие контакта с больным туберкулезом и клинических симптомов заболевания.
Поствакцинальная аллергия менеё выраженная, чем инфекционная, и при наблюдении в динамике отмечается тенденция к ее ослаблению. Средний размер инфильтрата у лиц с поствакцинальной аллергией 7—9 мм в диаметре, у лиц с инфекционной — 11 — 13 мм. Для поствакцинальной аллергии характерны сомнительные и нерезко выраженные реакции с диаметром инфильтрата 2—11 мм. Туберкулиновые реакции с инфильтратом 12—16 мм в диаметре как проявление поствакцинальной аллергии чаще отмечают у повторно ревакцинированных детей и подростков и у имеющих выраженные (6—9 мм и более в диаметре) поствакцинальные рубцы. Такие реакции при наблюдении в динамике имеют тенденцию к ослаблению через 6 мес и более после прививки БЦЖ.
Здоровые дети, подростки и взрослые с виражом туберкулиновых реакций, с гиперергическими реакциями и усилением туберкулиновых реакций — увеличение на 6 мм и более в диаметре — считаются лицами, имеющими повышенный риск заболевания туберкулезом.
Пробу Манту с 2 ТЕ ППД-Л с целью отбора детей и подростков для ревакцинации БЦЖ ставят в декретированных возрастных группах: в 6—7 лет (1-й класс), 12 лет (5-й класс) и 17 лет (9-10-й классы), а в регионах, где проводится двукратная ревакцинация БЦЖ, — в 6—7 лет (1-й класс) и 15 лет (8-й класс). В этих возрастных группах туберкулинодиагностика является одновременно тестом отбора контингентов для ревакцинации и раннего выявления туберкулеза. С целью отбора контингентов взрослых для ревакцинации БЦЖ пробу Манту с 2 ТЕ ППД-Л ставят в возрасте 22—23 и 27—30 лет.
Для эпидемиологических целей определение инфицированности МБТ детей и подростков проводится путем двукратного обследования по пробе Манту с 2 ТЕ ППД-Л одних и тех же коллективов школьников. Первое сплошное обследование детей и подростков проводят в 1-м, 5-м и 9-м классах, т. е. перед очередной ревакцинацией БЦЖ, когда у привитых отмечается угасание или резкое ослабление поствакцинальной аллергии. Второе обследование тех же детей и подростков проводят во 2-м, 6-м и 10-м классах в то же время года, что и первое. Показатель инфици-рованности определяется на 2-м году обследования по числу детей и подростков со стойким сохранением прежней либо с усилением сомнительной или положительной туберкулиновых реакций с увеличением диаметра на 6 мм и более, а также с виражом туберкулиновых реакций у невакцинированных БЦЖ в предыдущем году.
У взрослых динамику инфицированности МБТ определяют путем периодической (примерно раз в 3 года) постановки пробы Манту.
Во фтизиатрии пробу Манту применяют с различными дозами туберкулина. При наличии отрицательной реакции на пробу Манту с 2 ТЕ ППД-Л в дифференциально-диагностических случаях ставят пробу Манту со 100 ТЕ ППД-Л или с AT в разведении 1:100. При отрицательном результате пробы в большинстве случаев можно считать, что организм не инфицирован МБТ.
Противопоказаниями для постановки туберкулиновой пробы Манту служат кожные заболевания, острые и хронические инфекционные заболевания в период обострения, включая реконвалесценцию (и не менее 2 мес после исчезновения всех клинических симптомов), аллергические состояния (ревматизм в острой и подострой фазах, бронхиальная астма, идиосинкразия с выраженными кожными проявлениями), эпилепсия. Проба Манту не должна проводиться в течение 1 мес после любой профилактической прививки или биологической диагностической пробы. Не допускается проведение пробы Манту в детских коллективах, где имеется карантин по детским инфекциям.
Пробу Коха с подкожным введением туберкулина используют в основном с целью дифференциальной диагностики туберкулеза.
У больных, инфицированных МБТ, с неясным диагнозом заболевания легких, почек, глаз и других органов по пробе Манту с 2 ТЕ ППД-Л или порогу чувствительности к туберкулину определяют выраженность туберкулиновой аллергии. Затем последовательно, увеличивая дозу, туберкулин вводят под кожу плеча или угла лопатки.
Оценку пробы Коха проводят по выраженности и характеру местной, общей и очаговой реакции. У больного туберкулезом после введения туберкулина через 48—72 ч появляется местная реакция в виде инфильтрата диаметром 10—20 мм, общая реакция, характеризующаяся повышением температуры тела, недомоганием, изменением показателей гемограммы, белкового состава и иммуноглобулинов сыворотки крови. Однако большую диагностическую ценность при туберкулезе имеет положительная очаговая реакция. При туберкулезе легких об очаговой реакции свидетельствуют появление или увеличение в легких хрипов, появление перифокального воспаления вокруг очагов на рентгенограмме, обнаружение МБТ в мокроте; при туберкулезе почек — появление лейкоцитурии и МБТ в моче, туберкулезе глаз — увеличение гиперемии вокруг очага.
Проба Коха должна проводиться с осторожностью, так как она может вызвать прогрессирование туберкулезного очага.
Накожную градуированную пробу (модифицированная проба Пирке) применяют в основном у больных туберкулезом детей для определения индивидуальной чувствительности к туберкулину Для проведения пробы используют растворы AT в различных концентрациях: 100, 25, 5 и 1 %. Пробу проводят на коже предплечья. Туберкулин наносят на кожу каплями, после чего оспопрививочным ланцетом через каплю производят скарификацию кожи. Реакцию оценивают через 48 ч и считают положительной при диаметре инфильтрата 3 мм и более на 100 туберкулин Появление положительных реакций на все концентрации туберкулина свидетельствует обычно об активном первичном туберкулезе.
Инструкция Агентства по делам здравоохранения от 18.05.2001 N 471″ИНСТРУКЦИЯ ПО ПРИМЕНЕНИЮ ТУБЕРКУЛИНОВОЙ ПРОБЫ»
Утверждена приказом Агентства Республики Казахстан по делам здравоохранения от 18 мая 2001 года N 471
1. Основные понятия
В настоящей инструкции используются следующие понятия:
туберкулин — это фильтрат автоклавированной культуры, содержит не живые или мертвые микобактерии, а только продукты их жизнедеятельности, элементы микробной клетки и часть среды, на которой росли микобактерии туберкулеза;
проба Манту 2ТЕ — специфический диагностический тест, внутрикожная туберкулиновая проба Манту (по автору — Mantoux) с двумя туберкулиновыми единицами;
ППД-Л — готовая форма очищенного туберкулина в стандартном разведении (PPD — первые три буквы слов «очищенный белковый дериват» по английский, Л — туберкулин Линниковой);
вакцина БЦЖ — с английского BCG, вакцина названа по имени авторов, впервые разработавших эту вакцину Calmette, Guerin, предназначена для активной специфической профилактики туберкулеза;
ревакцинация — повторная плановая вакцинация;
ВИЧ — вирус иммунодефицита человека.
2. Цель применения
1. Туберкулиновая проба (проба Манту 2ТЕ) очищенного туберкулина применяется при обследовании детей, относящихся к группам «риска» заболевания туберкулезом, в клинической практике и перед проведением ревакцинации против туберкулеза 6 — 7 и 11 — 12 лет.
Проба Манту 2ТЕ ставится одноразовыми туберкулиновыми шприцами согласно наставления приложенного к туберкулину.
3. Оценка результатов пробы Манту
2. Результат пробы Манту оценивается через 72 часа путем измерения инфильтрата в миллиметрах (далее — мм). Прозрачной бесцветной миллиметровой линейкой (из пластмассы) измеряют и регистрируют поперечный (по отношению к оси руки) размер инфильтрата. Реакция считается:
1) «отрицательной» — при полном отсутствии инфильтрата (гиперемия) или при наличии уколочной реакции (0 — 1 мм);
2) «сомнительной» — при инфильтрате (папуле) размером 2 — 4 мм или только гиперемии любого размера без инфильтрата;
3) «положительной» — при наличии выраженного инфильтрата (папулы) диаметром 5 мм и более;
4) «гиперергической» — при наличии у детей инфильтрата с диаметром 15 мм и более, у подростков — 17 мм и более, у взрослых — 21 мм и более;
5) «везикуло — некротической» — независимо от размера инфильтрата с лимфангоитом или без него.
При измерении инфильтрата категорически запрещается пользоваться шкалой от термометра, миллиметровой бумагой, самодельными линейками из рентгеновской пленки и так далее.
3. Контингента детей, подлежащих обследованию пробой Манту 2 ТЕ:
1) дети группы «риска»;
2) дети и подростки из очагов туберкулеза;
3) дети старше двух месяцев перед вакцинацией и в возрасте 6 — 7, 11 — 12 лет перед ревакцинацией.
4. К группам «риска» относятся следующие контингенты детей:
1) дети из социально неблагополучных семей, в которых родители страдают хроническим алкоголизмом, наркоманией, ВИЧ — инфицированы, не имеют определенного места жительства;
2) дети, находящиеся на амбулаторном и стационарном лечении, с длительным кашлем (более двух недель) с симптомами нарастающей интоксикации (субфебрилитет, потливость, снижение аппетита и массы тела, раздражительность, вялость и так далее);
3) дети с увеличенными периферическими лимфатическими узлами (в четырех и более группах);
4) перед проведением гормональной терапии;
5) дети с неразвившимся поствакцинальным рубчиком БЦЖ.
5. Противотуберкулезные диспансеры осуществляют подготовку и своевременную переподготовку медицинских сестер с выдачей справок — допусков к проведению туберкулиновых проб. Проверка уровня подготовки медицинских сестер по технике постановки и чтения результатов туберкулиновых проб должна проводиться ежегодно.
6. В случаях, если по тем или иным причинам проба Манту производится не перед и не одновременно с плановыми прививками, а после проведения их, туберкулинодиагностика должна осуществляться не ранее, чем через четыре недели после проведенной прививки и через две недели после введения гаммаглобулина.
Следует учитывать, что перенесенные заболевания и профилактические прививки могут усиливать или ослаблять чувствительность кожи ребенка к туберкулину. Это затрудняет оценку реакции и может привести к неправильной постановке диагноза «виража» или «гиперергии» и является основой при определении перечня противопоказаний.
Запрещается проводить туберкулиновую пробу Манту 2ТЕ на дому!
7. Противопоказания для постановки туберкулиновых проб:
1) кожные заболевания;
2) острые и хронические инфекционные заболевания в период обострения, включая реконвалесценцию (не менее двух месяцев после исчезновения всех клинических симптомов);
3) аллергические состояния (ревматизм в острой и по дострой фазах, бронхиальная астма, идиосинкразии с выраженными кожными проявлениями).
8. Не допускается проведение пробы Манту в тех детских коллективах, где имеется карантин по детским инфекциям, так как начало заболевания может исказить чувствительность кожи к туберкулину.
9. Контингентам детей из очагов туберкулезной инфекции туберкулинодиагностику проводят в противотуберкулезных диспансерах.
10. Здоровым, давно инфицированным микобактериями туберкулеза и с положительной послевакцинной туберкулиновой чувствительностью, детям, другие профилактические прививки (кроме БЦЖ) можно проводить после оценки ее результатов фтизиопедиатром.
11. Результаты пробы Манту фиксируются в учетной форме N 063/у, в медицинской карте ребенка (форма N 026/у), в истории развития ребенка (форма N 112/у). При этом в историях развития ребенка отмечается:
1) учреждение, выпустившее стандартный туберкулин, серия, контрольный номер и срок его годности;
2) дата проведения туберкулиновой пробы;
3) использование правой или левой руки;
4) результат пробы Манту в виде размера инфильтрата в миллиметрах.
4. Учет результата пробы Манту с 2ТЕ ППД-Л
12. В условиях внутрикожной вакцинации (ревакцинации) БЦЖ проба Манту с 2ТЕ выявляет как инфекционную, так и послевакцинную аллергию.
К врачу — фтизиатру для обследования и решения вопроса об этиологии аллергии (послевакцинная или инфекционная) следует направлять детей с документацией, в которой кроме анамнестических, клинических данных, необходимо указать точные даты вакцинации и ревакцинации БЦЖ, даты и результаты всех ранее сделанных туберкулиновых проб.
13. Послевакцинная аллергия имеет меньшую интенсивность и тенденцию к ее ослаблению при наблюдении в динамике по сравнению с инфекционной аллергией. Средний размер инфильтрата при послевакцинной аллергии равен 7 — 9 мм, при инфекционной — 11 — 13 мм.
14. Гиперергические реакции (15 мм и более) не характерны для послевакцинной аллергии.
15. К инфицированным относятся лица, у которых при наблюдении в динамике:
1) отмечается впервые положительная туберкулиновая реакция (папула 5 мм и более);
2) стойко сохраняется в течение ряда лет реакция с инфильтратом 12 мм и более;
3) отмечается усиление предыдущей сомнительной или положительной реакции на 6 мм и более в диаметре.
16. С целью отбора детей для ревакцинации БЦЖ, проба Манту с 2ТЕ ставится в школе детям в возрасте 6 — 7, 11 — 12 лет, в первом месяце учебного года. В этот период другие прививки не должны проводиться. В данной возрастной группе (период угасания поствакцинальной аллергии) туберкулинодиагностика одновременно является тестом отбора контингентов для ревакцинации, раннего выявления туберкулеза и определения инфицированности.
Основные источники публикуемых текстов нормативных правовых актов: газета «Казахстанская правда», база данных справочно-правовой системы Adviser, Интернет-ресурсы online.zakon.kz, adilet.zan.kz, другие средства массовой информации в Сети. Хотя информация получена из источников, которые мы считаем надежными и наши специалисты применили максимум сил для выверки правильности полученных версий текстов приведенных нормативных актов, мы не можем дать каких-либо подтверждений или гарантий (как явных, так и неявных) относительно их точности. Компания «КАМАЛ-Консалтинг» не несет ответственности за любые последствия какого-либо применения формулировок и положений, содержащихся в данных версиях текстов нормативных правовых актов, за использование данных версий текстов нормативных правовых актов в качестве основы или за какие-либо упущения в текстах публикуемых здесь нормативных правовых актов.
Инструкция по профилактике туберкулеза
1. Общие положения.
Настоящая Инструкция по профилактике туберкулеза (далее – Инструкция) детализирует проведение туберкулиновой пробы Манту, применение вакцины Bacielle Calmette-Guerin (далее – БЦЖ) и химиопрофилактику туберкулеза.
2. В настоящей инструкции используются следующие понятия:
1) туберкулин – фильтрат автоклавированной культуры, продукт жизнедеятельности микобактерий туберкулеза;
2) проба Манту – специфический диагностический тест, внутрикожная туберкулиновая проба Манту с двумя международными туберкулиновыми единицами (далее — ТЕ);
3) ППД-Л – готовая форма очищенного туберкулина в стандартном разведении;
4) МБТ – микобактерия туберкулеза.
Туберкулиновая проба Манту 2 ТЕ
3. Цель применения пробы Манту:
1) выявление лиц, впервые инфицированных МБТ и с гиперергическими реакциями на туберкулин;
2) отбор контингента для вакцинации и ревакцинации БЦЖ;
3) для раннего выявления заболевания.
4. Результат пробы Манту оценивается через 72 часа путем измерения размера инфильтрата (папулы) в миллиметрах (далее — мм) линейкой с миллиметровыми делениями и регистрируют поперечный по отношению к оси предплечья размер инфильтрата. При отсутствии инфильтрата измеряется и регистрируется гиперемия.
5. Реакция пробы Манту считается:
1) отрицательной – при полном отсутствии инфильтрата (папулы) или гиперемии, или при наличии уколочной реакции (0-1 мм);
2) сомнительной – при инфильтрате размером 2-4 мм или только гиперемии любого размера без инфильтрата;
3) положительной (нормергия) – при наличии инфильтрата диаметром 5 мм и более;
4) гиперергической – при наличии у детей 0-14 лет инфильтрата диаметром 15 мм и более, у детей 15-17 лет — 17 мм и более, у взрослых — 21 мм и более;
5) везикуло-некротические реакции независимо от размера инфильтрата с лимфангоитом или без него.
6. В условиях плановой внутрикожной вакцинации (ревакцинации) БЦЖ, туберкулиновая проба Манту выявляет как инфекционную, так и поствакцинальную аллергию. При дифференциальной диагностике характера аллергии учитываются в комплексе:
1) интенсивность положительной туберкулиновой реакции;
2) наличие и размер поствакцинных рубчиков;
3) срок, прошедший после прививки БЦЖ (до 5 лет после вакцинации не исключается поствакцинальная аллергия);
4) наличие или отсутствие контакта с больным туберкулезом;
5) наличие клинических признаков заболевания.
7. Поствакцинальную аллергию характеризуют сомнительные или положительные реакции размерами папул 5-11 мм.
8. Гиперергические реакции не относятся к поствакцинальной аллергии.
9. При трудности интерпретации характера чувствительности к туберкулину, дети подлежат обязательному проведению лечебно-профилактических мероприятий специалистами общей практики (гипосенсибилизация, санация очагов инфекции, дегельминтизация – до достижения периода ремиссии при хронических заболеваниях) под контролем врача-фтизиатра детского (0 группа диспансерного учета). При проведении дифференциальной диагностики этиологии туберкулиновой чувствительности, повторно проба Манту 2 ТЕ ставится в ПТО через 1-3 месяца. Детям с частыми клиническими проявлениями неспецифической аллергии, проба Манту ставится после приема десенсибилизирующих средств в течение 7-14 дней.
10. Инфицированными МБТ считают лиц, у которых при наличии достоверных данных о динамике чувствительности к туберкулину по пробе Манту отмечают:
1) впервые положительную реакцию (папула размером 5 мм. и более), не связанную с иммунизацией вакциной БЦЖ (вираж туберкулиновой пробы);
2) стойко (на протяжении 4-5 лет) сохраняющуюся реакцию с инфильтратом размером 12 мм. и более;
3) резкое усиление чувствительности к туберкулину (на 6 мм. и более) в течение 1 года (у туберкулиноположительных детей).
11. К детскому врачу-фтизиатру на дообследование направляются дети с виражом и гиперергией туберкулиновой реакции, а в ряде случаев для решения вопроса об этиологии аллергии (послевакцинальная или инфекционная) с документацией, в которой указываются точные даты ранее сделанных туберкулиновых проб, вакцинации и ревакцинации БЦЖ. Весь период дообследования не превышает 1 месяца.
12. При исключении активного туберкулезного процесса детей с виражом и гиперергической реакцией ставят на учет по III группе ДУ.
13. Лица, с повторными гиперергическими реакциями на туберкулин, углубленно обследуются с целью выявления локального туберкулезного процесса. При отсутствии локальных туберкулезных изменений, такие дети не подлежат диспансерному учету и повторному проведению химиопрофилактики.
14. Обследованию по пробе Манту 2 ТЕ подлежат:
1) дети групп «риска»,
2) дети и подростки из очагов туберкулеза,
3) дети старше 2 месяцев перед вакцинацией и ревакцинацией.
15. К группе «риска» по заболеванию туберкулезом относятся дети:
1) из социально неблагополучных семей (малообеспеченные и многодетные, родители — неработающие, из мест лишения свободы, страдающие алкоголизмом, наркоманией, ВИЧ-инфицированные, не имеющие постоянного места жительства, мигранты);
2) находящиеся на амбулаторном и стационарном лечении с длительным кашлем (более 2 недель) и с симптомами нарастающей интоксикации, (субфебрилитет, потливость, снижение аппетита и массы тела, раздражительность, вялость и т.д.);
3) дети, состоящие на диспансерном учете у педиатра по поводу различных заболеваний;
4) контингент закрытых учебных заведений (школы-интернаты, специализированные школы для детей инвалидов и малолетних преступников);
5) невакцинированные и с неразвившимися поствакцинальными рубчиками БЦЖ;
6) получающие гормональную терапию.
16. С целью отбора детей для ревакцинации БЦЖ, проба Манту 2 ТЕ ставится в школе детям в возрасте 6 лет (1 класс), в первый месяц учебного года (сентябрь). В этот месяц в школах проведение других прививок приостанавливается. В целях соблюдения двухмесячного интервала перед постановкой пробы Манту, ревакцинация АДС и ККП вакцинами проводится за два месяца до начала учебного года.
17. В организованных коллективах туберкулинодиагностика проводится специально обученным медицинским персоналом, график выезда в детские учреждения (организации) и состав утверждается приказом руководителя организации ПМСП.
18. Неорганизованным детям раннего и дошкольного возраста проба Манту с 2 ТЕ ППД-Л проводится в организации ПМСП специально обученным медицинским персоналом.
19. В случае установления виража и гиперергической реакции, другие профилактические прививки проводятся сразу после завершения курса контролируемой химиопрофилактики, максимально – по истечении трех месяцев.
20. Методическое руководство за проведением пробы Манту осуществляет детский врач-фтизиатр ПТО.
21. Результаты пробы Манту фиксируются в карте профилактических прививок (форма № 063/у), в медицинской карте ребенка (форма № 026/у), в истории развития ребенка (форма № 112/у). При этом в историях развития ребенка отмечаются:
1) учреждение, выпустившее стандартный туберкулин, серия, контрольный номер и срок его годности;
2) дата проведения туберкулиновой пробы;
3) результат пробы Манту в виде размера инфильтрата в миллиметрах, при отсутствии инфильтрата указывать отрицательный результат, либо размер гиперемии.
22. Противопоказания к постановке пробы Манту:
1) кожные заболевания, острые и хронические инфекционные и соматические заболевания (в том числе эпилепсия) в период обострения. Допускается проведение пробы Манту не менее чем через два месяца после исчезновения всех клинических симптомов;
2) аллергические состояния, ревматизм в острой и подострой фазах течения заболевания, бронхиальная астма, идиосинкразии с выраженными кожными проявлениями в период обострения. Пробу Манту разрешается проводить через 2 месяца после исчезновения всех клинических симптомов.
23. С целью выявления противопоказаний врач (медицинская сестра) перед постановкой пробы Манту изучает медицинскую документацию, а также провести опрос и осмотр подвергаемых пробе лиц.
24. Не допускается проведение пробы Манту в тех детских коллективах, где имеется карантин по детским инфекциям (проводится после снятия карантина).
25. Туберкулинодиагностика групп «риска» планируется до проведения профилактических прививок против различных инфекций.
26. В случаях, если по тем или иным причинам пробу Манту групп «риска» проводят не до, а после проведения различных профилактических прививок, туберкулинодиагностика осуществляется не ранее чем через два месяца после прививки.
27. Не допускается проведение туберкулиновой пробы Манту на дому.
28. Детям из очагов туберкулеза туберкулинодиагностика проводится в противотуберкулезных организациях.
29. У ВИЧ-инфицированных детей и подростков отрицательная или сомнительная реакция Манту не исключает не только возможного инфицирование МБТ, но и наличия активного туберкулезного процесса. Поэтому проба Манту ВИЧ-инфицированным детям не ставится.
3. Применение БЦЖ вакцины
30. Вакцина БЦЖ представляет собой живые микобактерии вакцинного штамма БЦЖ (с ослабленной вирулентностью, высокими иммуногенными свойствами), лиофильно высушенные, для внутрикожного введения. Препарат предназначен для активной специфической профилактики туберкулеза. К вакцине прилагается стандартный растворитель, прозрачным, бесцветным, без посторонних примесей.
31. Вакцинацияноворожденных в родильном доме проводится в первые 1 — 4 дня рождения, после разъяснения о последствиях не вакцинирования и возможных реакциях и осложнениях в прививочном кабинете, в присутствии и с письменного согласия матери ребенка. К вакцинации допускаются новорожденные после осмотра врачом-педиатром, с оформлением разрешения к прививке в истории новорожденного. Вакцинацию новорожденных проводит медицинская сестра прививочного кабинета, имеющая допуск к проведению прививок. Если мать по состоянию здоровья не может присутствовать в прививочном кабинете, то с её письменного согласия присутствует медицинский работник. Перед выпиской из родильного дома матери выдается Прививочный паспорт с внесенными в него записями о прививках, полученных в родильном доме.
32. Способ применения и дозировка вакцины БЦЖ:
1) ампулы с вакциной перед вскрытием тщательно просматриваются, препарат не подлежит применению в случаях:
отсутствия этикетки на ампуле или неправильном ее заполнении;
истечения срока годности;
наличия трещин и насечек на ампуле;
изменения физических свойств препарата (изменение цвета, формы и другие);
наличия посторонних включений или неразбивающихся хлопьев в разведенном препарате в сроки, указанные в инструкции к вакцине.
2) вакцина БЦЖ вводится строго внутрикожно на границе верхней и средней трети наружной поверхности левого плеча в объеме, предусмотренном инструкцией.
33. Запрещается проведение вакцинации БЦЖ при:
1) генерализованной инфекции БЦЖ, выявленная у лиц первой степени родства (возможность наследственного иммунодефицита);
2) ВИЧ/СПИД;
3) недоношенности – масса тела менее 2000 грамм или гестационный возраст менее 33 недель;
4) поражении ЦНС – родовые травмы с неврологической симптоматикой (среднетяжелой и тяжелой степени);
5) внутриутробной инфекции, сепсисе новорожденных;
6) гемолитической болезни новорожденных (тяжелые и среднетяжелые формы);
7) среднетяжелых и тяжелых заболеваниях, сопровождающихся субфебрильной температурой и нарушением общего состояния.
34. Дети, которым не была проведена вакцинация БЦЖ в родильном доме, вакцинируются в организациях ПМСП, при этом до двух месяцев вакцинация проводится без предварительной туберкулинодиагностики, а после двух месяцев – при отрицательной пробе Манту.
35. Вакцинированные дети, попадающие из родильного дома в условия контакта с больным бактериовыделителем изолируются сроком не менее чем на 2 месяца в отделения выхаживания новорожденных или дома ребенка (в случае невозможности изоляции больного туберкулезом).
36. Если мать больна активной формой туберкулеза, то ребенок изолируется на 3 месяца для получения химиопрофилактики, затем прививается БЦЖ вакциной при отрицательной пробе Манту и изолируется от матери еще на 2 месяца на период выработки иммунитета.
37. Ревакцинация БЦЖ:
1) подлежат здоровые неинфицированные дети с отрицательной пробой Манту в возрасте 6 лет (1 класс);
2) лицам с сомнительной реакцией повторить пробу Манту 2 ТЕ через 3 месяца и при отрицательном ее результате ревакцинировать вакциной БЦЖ.
3) ревакцинация проводится медицинскими работниками организаций ПМСП совместно с детскими врачами-фтизиатрами ПТО, организованно в школах, одновременно по всей республике среди учащихся 6 лет (1 класс) в первый месяц начала учебного года (сентябрь). В этот месяц в школе проведение других прививок запрещается. Остаток неиспользованной БЦЖ вакцины возвращается на областные, городские и районные склады управления здравоохранения. Постоянное хранение БЦЖ вакцины разрешается только в родильных домах (родильных отделениях) в биксе, который закрывается на замок и хранится в холодильнике.
4) интервал между пробой Манту и ревакцинацией БЦЖ не менее трех дней и не более двух недель. При наличии медицинских отводов ревакцинация проводится сразу после снятия противопоказаний.
38. Противопоказания к ревакцинации БЦЖ:
1) инфицирование МБТ или наличие туберкулеза в прошлом;
2) положительная и сомнительная проба Манту;
3) побочные реакции вакцинации БЦЖ;
4) генерализованная инфекция БЦЖ, выявленная у лиц первой степени родства;
5) ВИЧ-инфекция;
6) иммунодефицитные состояния, злокачественные новообразования;
7) острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний, в том числе аллергических. Ревакцинацию проводят через два месяца после выздоровления или наступления ремиссии;
8) лиц, временно освобожденных от прививок, ставят на учет и прививают после полного выздоровления или снятия противопоказаний.
39. Реакция на введение БЦЖ вакцины выражается в следующем:
1) прививка БЦЖ сопровождается развитием ответных реакций в целом со стороны всего организма. Возможно проявление общей реакции организма в виде увеличения регионарных лимфатических узлов до 15-20 мм, что расценивается как нормальная реакция, а при узлах более 20 мм подлежат специфическому лечению. Обратное развитие лимфаденитов наблюдается в течении 6-9 месяцев;
2) в период пребывания ребенка в родильном доме врач (медицинская сестра) информирует мать, что через 4-6 недель после внутрикожной вакцинации у ребенка должна развиться местная прививочная реакция, при появлении которой ребенка необходимо показать участковому врачу-педиатру;
3) наблюдение за вакцинированными (ревакцинированными) детьми проводится врачами-педиатрами общей лечебной сети. При этом периодически, через 1, 3, 6, 12 месяцев, проверяется местная прививочная реакция с регистрацией ее характера и размеров в учетных формах 063у, 026у, 112у. Также ведется наблюдение за реакцией периферических лимфатических узлов, с целью определения общей реакции организма на вакцинацию и своевременного выявления регионарного лимфаденита.
4) сразу после введения вакцины БЦЖ образуется папула, которая рассасывается через 15–20 минут;
5) развитие местной поствакцинальной прививочной реакции начинается у вакцинированных только через 4-6 недель, а у ревакцинированных — возможно уже через неделю. В это время на месте введения вакцины появляется гиперемия и инфильтрат (папула) размером 5-9 мм в диаметре. В последующем инфильтрат трансформируется в везикулу, пустулу, затем появляется корочка, которая самостоятельно отпадает и начинается формирование рубчика. Описанные реакции являются нормой и не требуют обработки никакими лекарственными средствами.
6) окончательный результат вакцинации и ревакцинации БЦЖ оценивается через 1 год после прививки по размеру рубчика. При правильной технике прививок и правильном хранении вакцины на месте введения в 95-97% случаев формируется рубчик. Наиболее оптимальным считается диаметр рубчика 5-8 мм. В ряде случаев на месте введения вакцины БЦЖ образуется апигментное пятно (2-3%);
7) в случае отсутствия местной прививочной реакции (отсутствие рубчика) дети обязательно учитываются и прививаются (довакцинация) повторно (только один раз) через 6 месяцев без предварительной пробы Манту, через 1 год – при отрицательной пробе Манту;
40. В редких случаях на введение вакцины БЦЖ наблюдаются побочные местные реакции в виде нижеследующих форм:
1) регионарный лимфаденит;
2) подкожный холодный абсцесс;
3) поверхностная язва;
4) келоидный рубец;
5) поражение костной системы (оститы).
41. Побочные реакции на вакцинацию устанавливаются фтизиатром на основании комплексного клинико-рентгено-лабораторного обследования. После установления реакции на введение вакцины БЦЖ необходимо информировать руководителя медицинского учреждения о выявленных побочных реакциях и направить извещение в ДГСЭН.
42. Сведения о характере реакций фиксируются в учетных формах 063/у, 026/у, 112/у. На всех детей с реакциями заполняется карта.
43. Ведение детей с побочными реакциями на БЦЖ проводится согласно методическим рекомендациям «Руководство по контролю над туберкулезом в Республике Казахстан», Астана, 2008.
44. Дети с побочной реакцией наблюдаются в III группе диспансерного учета в течение 1 года.
45.При постановке и снятии с учета необходим следующий объем обследования: общий анализ крови и мочи, рентгенография органов грудной клетки, дополнительно (при снятии с учета) — проба Манту.
46. Профилактические прививки против туберкулеза (вакцинация и ревакцинация БЦЖ) и туберкулинодиагностика проводятся согласно прилагаемым к ним инструкциям.
4. Специфическая профилактика ВИЧ-инфицированных детей до 18 лет
47. Новорожденные, родившиеся от ВИЧ-инфицированных матерей при отсутствии у них клинических признаков ВИЧ-инфекции и других противопоказаний, прививаются стандартной дозой вакцины БЦЖ внутрикожно однократно, в календарный срок.
48. Новорожденные, родившиеся от ВИЧ-инфицированных матерей, не привитые в календарные сроки, прививаются в течение 4-х недель жизни (период новорожденности) без предварительной пробы Манту. По истечении четвертой недели жизни введение вакцины БЦЖ детям не допускается из-за возможного развития генерализованной инфекции БЦЖ. Не проводится повторная вакцинация БЦЖ детям с неразвившимися поствакцинальными знаками (рубчик) до достижения ребенком возраста 12 месяцев, а в некоторых случаях 15-18 месяцев (до окончательного выяснения подтверждения инфицированности ВИЧ). При исключении ВИЧ-инфекции к возрасту 12 месяцев, а в некоторых случаях 15-18 месяцев прививка БЦЖ проводится при отрицательном результате пробы Манту.
49. Ревакцинация БЦЖ ВИЧ-инфицированным детям и подросткам не проводится из-за опасности развития генерализованной инфекции БЦЖ на фоне нарастающего иммунодефицита.
50. Если ребенок родился от ВИЧ-инфицированной матери, но сам не является ВИЧ-инфицированным, то ревакцинация БЦЖ проводится в календарные сроки 6 лет (1 класс) после предварительной постановки пробы Манту при отрицательных ее результатах.
5. Химиопрофилактика туберкулеза
51. Химиопрофилактика назначается лицам групп «риска», включая ВИЧ-инфицированных детей до 18 лет и взрослых, у которых после комплексного обследования локальный туберкулезный процесс не выявлен и осуществляется под непосредственным контролем (прием каждой дозы) медицинского персонала в условиях детских учреждений санаторного типа или организованных коллективов.
52. Основным препаратом для проведения химиопрофилактики является изониазид (Н). Суточная доза Н назначается в один прием, ежедневно, из расчета 5 мг/кг массы.
53. При вираже туберкулиновых реакций (нормергия, гиперергия) длительность курса химиопрофилактики составляет 3 месяца. Лицам, ранее инфицированным микобактериями туберкулеза, при выявлении гиперергической реакции химиопрофилактика проводится изониазидом и этамбутолом в течение 2 месяцев. Этамбутол назначается из расчета 15 мг/кг массы тела. Перед назначением этамбутола необходима консультация окулиста. С целью лучшей переносимости препаратов одновременно назначают поливитамины, в составе которых имеются витамины А и В.
54. При появлении побочных реакций на прием Н (эозинофилия, аллергический дерматит, диспепсические расстройства, парестезии и т.д.) необходимо дополнительное обследование (анализ крови, мочи). При появлении побочных реакций Н отменяется на 5-7 дней. При аллергических реакциях назначается десенсибилизирующая терапия антигистаминными препаратами. При появлении непереносимости при повторном назначении Н химиопрофилактика отменяется. После перенесенного вирусного гепатита химиопрофилактика назначается не ранее чем через 6 месяцев после исчезновения всех клинических проявлений, по заключению инфекциониста. Данному контингенту химиопрофилактика проводится на фоне гепатопротекторов.
55. Химиопрофилактика контактным лицам из очагов туберкулезной инфекции (в том числе и из очагов смерти, которые неизвестны ПТО) показана при наличии виража и гиперергических реакций на момент взятия на учет и проводится однократно.
56. Всем детям до 1 года жизни из очагов туберкулезной инфекции с бактериовыделением проводится химиопрофилактика изониазидом в течение 3-х месяцев (3Н) после вакцинации БЦЖ с соблюдением 2-х месячного интервала после прививки.
57. Химиопрофилактика (3Н) показана также детям до 18 лет, инфицированным микобактериями туберкулеза, получающим базовую гормональную (цитостатическую) терапию.
58. Противопоказанием для назначения химиопрофилактики является эпилепсия, органические поражения ЦНС, заболевания печени и почек с нарушением их функции.
59. Химиопрофилактика назначается и контролируется врачами противотуберкулезных диспансеров. Осуществляют химиопрофилактику медицинские работники медицинских пунктов, врачебных амбулаторий, отделения врачей общей практики, в школах, в детских садах, средних учебных заведениях.
60. Данные о химиопрофилактике заносятся в медицинскую карту амбулаторного больного (форма 026/у), в медицинскую карту случая туберкулеза ТБ 01, ежедневно фиксируется в «листе контроля выполненного лечения».
61. Химиопрофилактика туберкулеза ВИЧ-инфицированным детям, подросткам и взрослым проводится однократно при установлении положительного ВИЧ-статуса, независимо от наличия или отсутствия контакта с больным туберкулезом.
62. Химиопрофилактика проводится после получения информированного устного или письменного добровольного согласия пациента.
63. Химиопрофилактика ВИЧ-инфицированным детям, подросткам и взрослым назначается врачами-фтизиатрами территориальных противотуберкулезных организаций, только после исключения активного туберкулеза по данным комплексного клинико-рентгенологического исследования и проводится изониазидом (Н) из расчета 5 мг/кг веса (не более 300 мг) в сочетании с пиридоксином — 25 мг в сутки, в ежедневном режиме в течение 6 месяцев.
64. У ВИЧ-инфицированных лиц, не состоящих на учете в противотуберкулезных организациях, химиопрофилактика контролируется персоналом центров СПИД, кабинетов инфекционных заболеваний (КИЗов) и медицинских организаций, наблюдающих ВИЧ-инфицированных лиц. В редких случаях химиопрофилактика проводится под контролем родителей, родственников, которым выдаются лекарства под расписку, сроком не более 10 дней.
65. Химиопрофилактика детям до 18 лет из группы «риска» проводится однократно.
Что лучше: Диаскинтест или проба Манту
По статистике каждый третий житель нашей планеты болеет туберкулёзом или является переносчиком его возбудителя. Несмотря на профилактические меры и постоянно растущий уровень медицины, четверть от всех случаев заболеваемости заканчивается летальным исходом. Основной путь передачи палочки Коха – воздушно-капельный. Помимо этого, микобактерии туберкулёза можно обнаружить в заражённых воде или еде. Опасность болезни кроется в том, что на первых стадиях она протекает бессимптомно. Выявив инфекционный процесс своевременно, его можно успешно вылечить.
В целях борьбы с туберкулёзом в нашей стране на федеральном уровне закреплена необходимость регулярного проведения диагностических процедур детям дошкольного и школьного возрастов. Ранее диагностика выполнялась при помощи пробы Манту, с 2015 года в качестве альтернативы предлагается Диаскинтест. При этом технологии введения препарата и оценки результата не изменились. На первый взгляд, обе методики имеют много общего: медикаментозное средство инъецируется подкожно тонкой иглой, измерение папулы осуществляется через 72 часа. Принципиальная разница – в формулах действующего вещества. При выборе между методиками Диаскинтест или Манту стоит учитывать их особенности.
Преимущества и недостатки Манту
Действующим веществом в пробе Манту является туберкулин. Это белок, составленный из фрагментов предварительно разрушенной палочки Коха. При подкожном введении в течение 72 часов организм даёт ответную реакцию на введённый препарат. Ответственные клетки организма узнают или не узнают «враждебные» бактерии. По интенсивности ответной реакции медицинский работник делает вывод о присутствии в организме туберкулёзных микобактерий и антител к ним.
До 50-х годов прошлого столетия в медицинской практике применялся стандарт-туберкулин (PPD-S). Кожные пробы с использованием такого препарата часто давали ложноположительные реакции. Это связано с тем, что при создании экстракта из умерщвлённых микобактерий в состав часто попадали частички белка куриного эмбриона – питательной среды, в которой эти микроорганизмы выращивались. Куриный белок – это аллерген. Развитие неспецифической аллергической реакции на него часто «смазывало» диагностическую картину. Позднее был внедрён очищенный туберкулин Ленниковой (ППД-Л), решивший описанную проблему.

Для проведения пробы Манту берётся не чистый туберкулин, а его раствор. В маркировке препарата указывается активность субстанции в ТЕ (туберкулиновых единицах). Стандартная дозировка – 2 ТЕ ППД-Л в 0,1 мл раствора. Существуют, но менее распространены, более концентрированные составы, например, 5 или 10 ТЕ ППД-Л в 0,1 мл.
Из преимуществ Манту стоит отметить:
- возможность использования с 1 года;
- диагностирование заболевания в латентной форме;
- результат позволяет выявить, было ли ранее заражение туберкулёзом у пациента;
- выявление туберкулёза, локализированного в разных органах (не только в лёгких).
Что касается недостатков, то основными принято считать:
- частое получение ложноположительных результатов;
- наличие побочных реакций, связанных с составом препарата;
- большое количество противопоказаний.
При этом, вопреки распространённому мнению, заразиться туберкулёзом при проведении пробы Манту нельзя. Это диагностическая процедура, а не вакцинация, и живые бактерии в организм не поступают.
Преимущества и недостатки Диаскинтеста
Разница между Манту и Диаскинтестом заключается в составе препаратов. В основе современного диагностического средства лежит не туберкулин, а синтезированный рекомбинантный белок, тоже являющийся аллергеном. Он безопаснее и лучше для детей, так как переносится гораздо легче. К тому же кожная реакция на такой состав – более точная из-за отсутствия в нём посторонних примесей. Из преимуществ прививки ДСТ отмечают:
- практически стопроцентная достоверность результата;
- меньшее количество побочных эффектов;
- не реагирует на антитела, выработанные в результате сделанной ранее прививки БЦЖ;
- определяет развитие болезни в других органах – не только в лёгких.

Недостатки:
- препарат не эффективен при недавнем заражении;
- Диаскинтест не выявляет заболевание при наличии других инфекций в организме;
- большая вероятность получения ложноотрицательного результата, по сравнению с туберкулиновым тестом.
Что лучше делать: Манту или Диаскинтест
В большинстве государственных учреждений диагностику туберкулёза до сих пор проводят с использованием пробы Манту. Однако законный представитель ребёнка может настоять на замене препарата. Сделать выбор можно, оценив сравнительные характеристики каждого метода.
Врачи могут советовать выполнение обеих форм инъекционной диагностики туберкулёза. Такое назначение носит исключительно рекомендательный характер. По закону настаивать на прохождении таких обследований медработник не имеет права, если у подопечного отсутствует клиническая туберкулёзная симптоматика. В качестве альтернативы может быть предложен иммунологический тест.
Какая проба более точная
Если делать выбор между Манту и Диаскинтестом на основании точности результата, то второй препарат явно выигрывает. Достоверность туберкулинодиагностики оценивается примерно в 70 %. На её результат влияют антитела, выработанные в рамках иммунизации БЦЖ. А вот положительный результат Диаскина, не являющийся последствием аллергической реакции, указывает на развитие заболевания. Однако здесь стоит помнить об инкубационном периоде, в течение которого Диаскинтест неэффективен.

В случае появления реакции на Манту или Диаскинтест, указывающей на активный туберкулёзный процесс, пациенту назначают дополнительные исследования. Диагностику прекрасно дополняют анализ крови на туберкулез и рентген. И только после того, как туберкулёз будет диагностирован, пациенту назначают лечение. Наличие гиперергической реакции на препарат также является поводом для назначения дополнительного обследования. На точность результата могут повлиять хронические заболевания в период обострения, несоблюдение правил ухода за местом инъекции и возраст пациента.
Если проба Манту показала положительный результат, а Диаскин – отрицательный, принято считать, что пациент здоров. Дополнительные обследования (клинические анализы крови и мочи, флюорография и рентгенография, ПЦР и другие) в этом случае не назначаются.
Можно ли делать одновременно Диаскинтест и Манту
Несмотря на отличие Диаскинеста от Манту, эти методы не следует считать взаимоисключающими. При необходимости пациенту могут одновременно быть введены и туберкулин, и Диаскинтест. Главное правило – выполнение уколов в разные руки, инъекцию препарата для пробы Манту желательно делать в менее активную. Так, например, при одновременном введении ДСТ и туберкулина правше второй препарат следует колоть в левую руку.
Перед назначением противотуберкулёзного теста врач собирает анамнез пациента. Учитывая наличие аллергических реакций, заболеваний и жалоб, он делает выбор в пользу одного из двух средств. Сама процедура абсолютно безболезненна, отказываться от диагностики не рекомендуется. Туберкулёз на ранних стадиях подлежит излечению, тогда как на поздних врачами назначается лишь поддерживающая терапия.
Туберкулиновая проба
У этого термина существуют и другие значения, см. PPD. Запрос «Туберкулин» перенаправляется сюда. На эту тему нужно создать отдельную статью.
Туберкулинодиагностика (реакция Манту, проба Пирке) представляет собой внутрикожную или накожную пробу, направленную на выявление наличия специфического иммунного ответа на введение туберкулина(микобактерии туберкулеза+компоненты). Наличие выраженной кожной реакции свидетельствует о наличии напряжённого иммунитета, то есть, что организм активно взаимодействует с возбудителем. Реакция Манту — это своего рода иммунологический тест, который показывает, есть ли в организме туберкулёзная инфекция.
Туберкулин — общее название экстрактов микобактерий туберкулеза M. tuberculosis, M. bovis или M. avium, используемых для проведения внутрикожных диагностических проб на туберкулёз у человека и животных. Применялось несколько различных типов туберкулина, из которых наиболее важен PPD (англ. purified protein derivative). PPD представляет собой слабо очерченную, сложную смесь антигенов. Основанные на PPD пробы относительно неспецифичны, поскольку многие его протеины можно обнаружить у различных видов микобактерий.
Описание
Туберкулиновая проба, туберкулинодиагностика, tuberculin skin-test, PPD test – метод исследования напряженности иммунитета к возбудителю туберкулеза с помощью оценки реакции на туберкулин (препарат из микобактерий). Есть два варианта туберкулиновой пробы:
- Проба Пирке — накожный тест, в котором раствор туберкулина наносится на повреждённую кожу.
- Проба Манту — внутрикожный тест, при котором раствор туберкулина вводится внутрикожно.
Привлекательность кожных туберкулиновых тестов определяется простотой их выполнения, низкой стоимостью, доступностью их проведения и учета.
Проба Манту является мерой риска туберкулёза в будущем, показывает уровень гиперчувствительности к туберкулину, но не сообщает о напряжённости иммунитета к туберкулёзу. (Нет никакой корреляции между размерами папулы и наличием активного туберкулёза, также нет корреляции размера папулы со степенью защиты от туберкулёза после вакцинации БЦЖ.) В популяции 2% людей нечувствительны к туберкулину.
История
В 1890 г. немецкий учёный Роберт Кох сообщил об открытии им туберкулина.
В 1907 г. австрийский педиатр Клеменс Пирке на прививке против оспы обнаружил, что повторная вакцинация даёт относительно быструю реакцию (вакцинальную аллергию), затем убедился в подобной реакции на туберкулин у больных туберкулёзом и стал применять кожную вакцинацию туберкулином для диагностики заражения туберкулёзом. Инфицированный организм отвечает на проникновение туберкулина в кожу характерным воспалением, тогда как на коже здорового человека такая реакция отсутствует. Для введениея туберкулина в кожу Пирке применял бурчик. В 1908 году Петрушки (Petruschky) использовал для этого оспопрививательный ланцет, проводя по коже поверхностный разрез. Настюков в 1922 году предложил платиновый скарификатор. В 1923 году Всесоюзный туберкулёзный съезда и II Всесоюзный съезд детских врачей выпустили инструкцию, по которой исследуется чувствительность кожи к серии разведений туберкулина (цельный, 30%, 10% и 3% растворы), при этом кроме степени интенсивности реакции на цельный туберкулин определяется также нижний предел чувствительности на слабые растворы туберкулина.
Через год Шарль Манту предложил применять туберкулин внутрикожно с диагностической целью. Этот метод получил в медицине общее признание как наиболее точный.
До недавнего времени применяли различные разведения АТК (нем. Alt Tuberculin Koch, старый туберкулин Коха), содержащего лишь продукты жизнедеятельности туберкулёзных бактерий, элементы из микробных клеток и часть питательной среды. АТК является десятой частью фильтрата из десятидневной убитой нагреванием культуры туберкулёзных бактерий в мясо-пептонном бульоне. Независимость от специфичности, наличие неспецифической аллергичности в отношении чуждеродного белка при АТК привело к его замещению PPD.
Очищенный туберкулин PPD (purified protein derivative) готовят из смеси убитых нагреванием фильтратов микобактерий туберкулёза человечьего (M.tuberculosis) и бычьего видов (M.bovis). Затем состав осаждается трихлоруксусной кислотой, обрабатывается этиловым спиртом и эфиром, растворяется в фосфатно-буферном растворе. Открытый F.Seibert в 1934 г. PPD-S был утверждён в 1952 г. ВОЗ как международный стандарт сухого очищенного туберкулина. В СССР использовали PPD-L (М.Линниковой).
Состав PPD-L: Фосфатнор-буферный раствор — 0,85%, стабилизатор — 0,005% Твин-80 (Е433), консервант — 0,01% хинозол (гидроксихинолин сульфат). В 0,1мл содержится 2ТЕ (туберкулиновые единицы) равные 0,00012 мг сухого препарата.
Преимущество PPD перед АТК заключается не только в его более высокой специфичности и избежании ошибок при приготовлении необходимых разведений, но и в стерильности готовых для употребления растворов.
Применение
 Внутрикожная инъекция туберкулина
Внутрикожная инъекция туберкулина
Внутрикожная туберкулиновая проба применяется для диагностики туберкулёзной инфекции на основании появляющейся местной индурации (уплотнения кожи), а также для определения местоположения аллергии (перед прививкой БЦЖ) и для контроля конверсии (Инверсии) после прививки.
Клиническая диагностика включает как рентгенографию легких, служащую для доказательства заболевания, так и туберкулиновую пробу Манту. При исследовании окружения используется проба Манту, которая, при наличии базисного значения, проводится через 6—8 недель после возможного контакта с возбудителем болезни. Необходимость проведения пробы определяется лечащим врачом. Выполнение туберкулиновой пробы Манту: для внутрикожной пробы используется препарат «TUBERCULIN PPD RT 23 SSI» Государственного института сывороток, Копенгаген, Дания. Проба практически безболезненна. Раствор вливается посредством одноразового впрыскивания исключительно интрадермально (в кожу) с ладонной или дорсальной стороны (изнутри или снаружи) предплечья. Для этого впрыскивается раствор, разбавленный до необходимой концентрации. На месте инъекции на некоторое время появляется волдырь. Позднее на этом месте может образоваться индурация (очерченное или расплывчатое уплотнение тканей).
Убедительность туберкулиновой пробы Манту повышается, если имеется базисное значение поражённого пациента. Это базисное значение устанавливается двумя этапами (двухэтапный метод). Первое выполнение пробы служит для определения исходного значения, вторая проба ограничивает эффект бустера. Вторая проба должна производиться в течение 3—4 недель после проведения первой пробы в случае, если индурация составляет меньше 10 мм.
Оценка туберкулиновой пробы Манту
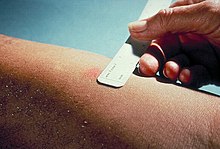 Размер папулы измеряется через 48-72 часа
Размер папулы измеряется через 48-72 часа
Проверка результата пробы производится на повторном визите не ранее чем через 48 часов, лучше всего на третий день, самое позднее — через одну неделю после аппликации, что, несомненно, является неудобством в сравнении с альтернативными квантефероновым тестом и тестом Т-СПОТ.ТБ (Т-SPOT®.ТВ). Индурация отмечается, измеряется, документируется и оценивается.
- Индурация < 5 мм в основном не имеет значения;
- 10 мм указывает на возможное заражение туберкулёзом в группах риска и при контакте с пациентами с открытыми формами туберкулёза
- при индурации 15 мм или язвенной реакции кожи (образование гнойников) очень вероятно заражение туберкулёзом.
Туберкулиновая проба Манту не даёт сведений о распространении, инфекциозности или локализации заболевания, однако показывает реакцию организма — антиген-антитело на возбудителя туберкулёза. Позитивная реакция кожи показывает, что исследуемый пациент имел контакт с возбудителями туберкулёза. Это, однако, не означает, что данный пациент болен туберкулёзом.
Большие размеры реакции на введение туберкулина всегда оказывают большее впечатление как на пациента, так и на медицинского работника. Весьма распространено ошибочное представление о том, что значительные по размерам («пышные») реакции с большей вероятностью указывают на активный туберкулёзный процесс. Это представление ошибочно. Считается установленным, что вариации размеров реакции менее или более 5 мм с определённой достоверностью могут указывать на развитие заболевания или на его отсутствие. Однако даже при реакциях размерами свыше 5 мм нельзя установить четких различий между активным туберкулёзным процессом, неактивными туберкулёзными изменениями (по изменениям на рентгенограммах), недавно развившейся инфекцией (тесный контакт с бактериовыделителем) или инфицированием в отдалённом прошлом. Таким образом, размеры реакции, превышающие определённый порог, не помогают в интерпретации туберкулинового теста.
Критика
Существует мнение, что реакция Манту не имеет диагностического значения, если предварительно была проведена вакцинация БЦЖ. В данном случае положительный результат показывает либо на сенсибилизацию от прививки либо на попадание инфекции в организм. Уменьшение частоты ревакцинации приводит к уменьшению числа положительных проб Манту в 2 раза, а числа гиперергических (выраженных) — в 7 раз. Также у 60% больных туберкулёзом подростков наблюдаются сомнительные пробы.
Большой обзор с мета-анализом указывает, что положительная реакция на туберкулин обладает низкой прогностической значимостью для оценки риска развития туберкулёза.
По состоянию на 2018 год существуют альтернативные тесты по технологиям Анализ выявления гамма-интерферона (англ. IGRA) и ELISPOT, не имеющие зависимости от вакцинации БЦЖ на результаты тестов. В ряде случаев они рекомендуются для диагностики скрытого туберкулёза вместо реакции Манту. Высокая стоимость таких тестов не позволяет ВОЗ рекомендовать их для стран с низкими доходами.
С 2009 года в России в клинической практике доступен отечественный препарат «Аллерген туберкулёзный рекомбинантный „Диаскинтест“», содержащий специфичные для процесса размножения микобактерии туберкулёза (лат. Mycobacterium tuberculosis) белки-антигены ESAT-6 и CFP-10 и предназначенный для внутрикожного введения, техника не отличается от пробы Манту.
Проба «Диаскинтест» и тест IGRA практически не дают ложноположительных реакций (в отличие от пробы Манту).
Мифы
В обществе распространены мифы о пробе Манту:
- В период от введения туберкулина до измерения реакции якобы нельзя есть определённые продукты, в частности, сладкое и цитрусовые.
Это устаревшее мнение. В действительности нельзя употреблять продукты только аллергикам и только те, которые вызывают у конкретного человека аллергическую реакцию. Аллерген в силу сенсибилизации (повышения чувствительности) иммунной системы может вызвать увеличение реакции в том числе на пробу Манту, это сугубо индивидуальная реакция на конкретный продукт. - Якобы нужно принимать антигистаминные препараты до и после Манту.
Всем подряд это делать не нужно. Противоаллергические средства могут смазать результат пробы, которая по сути своей является аллерготестом на чувствительность к туберкулину. - Миф о недопустимости контакта проб Манту с водой.
Это тоже неверно: мочить можно, но нельзя повреждать механически, например, вытирать полотенцем.
Скорее всего, данный миф сохранился со времён повсеместного применения пробы Пирке, которую действительно нельзя было мочить, потому что она была скарификационной — то есть наносилась на кожу, предварительно поцарапанную специальным инструментом. Проба Манту, вводимая внутрикожно, не изменяет свой результат от попадания капель воды, но следует избегать физических и химических воздействий на место введения пробы (тереть мочалкой, мазать кремами, заклеивать пластырем), так как данные процессы могут исказить результаты пробы. - Якобы Манту простуда не помеха.
Необходимо дождаться полного выздоровления, при простудном заболевании проба дает ложную реакцию. - Якобы проба Манту влияет на количество заболеваний лейкозом. Объективных научно обоснованных доводов в пользу этого не предоставлено.
- Проба Манту якобы повышает риск заразиться туберкулёзом, особенно при неправильной дозировке раствора.
На самом деле туберкулиновая проба не может занести в организм туберкулёзную палочку, раствор содержит только органические вещества, полученные из микобактерий. - Якобы проба Манту — это вчерашний день.
Это спорный вопрос. Другие тесты на туберкулёз существуют, например лабораторная диагностика антител. Они не заменяют, но дополняют туберкулиновый тест в сложных случаях. - Название якобы является сокращением, в котором «ту» значит «туберкулёз» или «туберкулин». Из-за этого часто пишется как «проба ман-ту».
У сельскохозяйственных животных
Туберкулиновая проба проводится также и у сельскохозяйственных животных (крупного и мелкого рогатого скота, свиней, птицы). Во многих странах необходимость туберкулиновых проб у сельскохозяйственных животных регулируется государством, в частности, в России всё поголовье крупного рогатого скота проверяется ежегодно, а оценка результата проводится в присутствии государственного ветеринарного инспектора.
У крупного рогатого скота реакция проводится внутрикожно (основной метод) путём введения туберкулина безыгольным инъектором или специальным шприцом в кожу средней трети шеи. Также могут проводиться (при сомнительном результате реакции) глазничные и подкожные пробы. Учёт реакции проводится через 48 часов после проведения туберкулинизации. Положительной реакцией считается образование горячего болезненного воспалительного отека с утолщением кожной складки на 3 и более мм. Результат утолщения кожной складки от 2 до 3 мм следует считать сомнительным, менее 2 мм — отрицательным. При сомнительном результате проводят повторную туберкулинизацию, как правило путём подкожного введения туберкулина. При этом, в случае, если животное больно туберкулёзом, наблюдается общеаллергическая реакция. Дважды сомнительный результат расценивается как положительный.
Также туберкулинизация может проводиться у свиней в неблагополучных хозяйствах. Исследование проводится птичьим туберкулином, путём глазничной пробы. Поскольку туберкулиновая реакция не является строго специфичной, и может давать ложноположительные результаты при нахождении в организме сапрофитных видов Mycobacterium spp., с 2000-х годов ведётся разработка средств, которые выявляют положительные реакции иммунитета на данные микроорганизмы.
> См. также
- БЦЖ
- Т-спот
- Квантеферон
- Туберкулёз
Примечания
- Томский центр медицинской профилактики. Проба Манту..
- Мензиз, 2004, с. 100.
- Белозёрова.
- Модель, Л. Пирке реакция // Большая Медицинская Энциклопедия. — М., 1970.
- Составляющие препарата, используемого при пробе манту
- Мензиз, 2006, Помогают ли размеры реакций отличить инфицирование от заболевания?, с. 101.
- Бородулина Е. А. Вопросы туберкулинодиагностики у детей в современных условиях / Бородулина Е. А., Амосова Е. А., Бородулин Б. Е. … // Вопросы современной педиатрии. — 2010. — Т. 9, № 1 (1 февраля). — С. 70−74. — ISSN 1682-5527.
- 1 2 3 Слогоцская и др., 2017.
- BCG vaccines. WHO position paper (англ.) (pdf). WHO. ВОЗ. — Вакцина БЦЖ. Документ по позиции Всемирной организации здравоохранения. Февраль 2018. Дата обращения 20 декабря 2018.
- Слогоцская, 2013.
- Слогоцская и др., 2017, с. 68.
- АиФ.
- Галицкая.
- Life.
Литература
- Бессарабов Б. Ф., Вашутин А. А., Воронин Е. С. и др. Инфекционные болезни животных / Под ред. А. А. Сидорчука. — М. : Колосс, 2007. — 671 с., 18 л. ил. : ил. — (Учебники и учеб. пособия для студентов высш. учеб. заведений). — ББК 48.73я73. — УДК 619:616.9(075.8)(G). — ISBN 978-5-9532-0301-2.
- Инструкция по профилактике и ликвидации туберкулёза МСХ. М., 2002
- Инструкция о мероприятиях по профилактике и ликвидации туберкулеза животных. Утверждена Главным управлением ветеринарии Министерства сельского хозяйства СССР 4 ноября 1970 года. Правовая Россия. Дата обращения 30 декабря 2018.
- Nayak, Surajit. Mantoux test and its interpretation. : / Surajit Nayak, Basanti Acharjya // Indian Dermatology Online Journal. — 2012. — Vol. 3, no. 1 (January). — P. 2−6. — ISSN 2229-5178. — DOI:10.4103/2229-5178.93479. — PMID 23130251. — PMC 3481914.
- Мензиз, Д. 17. Какова роль определения кожной чувствительности к туберкулину в диагностике туберкулеза? // Туберкулёз : выявление, лечение и мониторинг по К. Томену. Вопросы и ответы = Toman’s tuberculosis: case detection, treatment, and monitoring − questions and answers; Second edition; Edited by T. Frieden; World Health Organization, Geneva, 2004 : : pdf / Под ред. Т. Фридена. — 2 изд. — Всемирная организация здравоохранения, 2006. — Выявление и диагностика. — С. 100−103. — xix+388 с. — ISBN 978-92-4-454603-1. — ISBN 92-4-454603-5.
- Слогоцская, Л. В. Туберкулинодиагностика и новые тесты для выявления инфекции : pdf // Медицинский вестник : журн.. — 2013. — № 16 (629) (7 июня). — С. 14−15.
- Слогоцкая, Л. В. 10 лет кожной пробе с аллергеном туберкулезным рекомбинантным (Диаскинтест®) и 110 лет туберкулиновой пробе Манту : сравнение эффективности : pdf / Л. В. Слогоцкая, Е. М. Богородская, Д. Т. Леви … // БИОпрепараты. Профилактика, диагностика, лечение : журн.. — 2017. — Т. 17, № 2. — С. 67−77. — УДК 616-079.4 (616-002.5)(G).
Ссылки
- Алёна Темирчиева. «Мочить можно, теребить нельзя». В Минздраве развеяли главный миф о пробе Манту. Life (22 марта 2018). Дата обращения 29 декабря 2018.
- Майя Миличь. Что такое проба Манту?. Аргументы и Факты (10 октября 2013). Дата обращения 30 декабря 2018.
- Белозёрова Алёна Сергеевна, фтизиатр, рентгенолог. Туберкулез — просто и понятно на YouTube — Клиника «Рассвет», 2018.
- Марина Галицкая (к. м. н.). Правда и мифы о пробе Манту. Восток−Медиа (7 июля 2011). Дата обращения 1 февраля 2019.
- Мифы о БЦЖ и пробе Манту. ОГБУЗ «Центр медицинской профилактики». Дата обращения 1 февраля 2019.
- Проба манту. ОГБУЗ «Центр медицинской профилактики». Дата обращения 1 февраля 2019.
- Савельева, Алина. Восстание против манту // Собеседник. — 2018. — № 19.
Туберкулин ППД-Л Биолек р-р для в/кожн. введ. 2ТЕ/доза (2ТЕ/0,1 мл) 1мл (10 доз) ампулы, 10 шт.
Применяют для постановки внутрикожной пробы Манту Препарат вводят строго внутрикожно. Пробу Манту ставят пациентам обязательно в положении сидя, т.к. у эмоционально лабильных лиц инъекция может стать причиной обморока. Для проведения внутрикожной пробы применяют однограммовые туберкулиновые шприцы разового использования с короткими тонкими иглами.
Запрещается применять для пробы Манту инсулиновые шприцы и шприцы и иглы с истекшим сроком годности.
Ампулу с препаратом тщательно обтирают марлей, смоченной 70° этиловым спиртом, затем шейку ампулы подпиливают ножом для вскрытия ампул и отламывают. Извлечение туберкулина из ампулы проводят шприцем, которым осуществляют пробу Манту, с иглой № 0845. Набирают 0,2 мл, т. е. 2 дозы туберкулина, насаживают тонкую иглу, выпускают раствор до метки 0,1 мл в стерильный ватный тампон. Ампулу после вскрытия допускается хранить в асептических условиях не более 2 часов.
На внутренней поверхности средней трети предплечья участок кожи обрабатывают 70° этиловым спиртом и просушивают стерильной ватой. Тонкую иглу срезом вверх вводят в верхние слои кожи параллельно ее поверхности — внутрикожно. После введения иглы в кожу из шприца вводят строго по делению шкалы 0,1 мл (2 ТЕ) препарата, т.е. 1 дозу. При правильной технике введения в коже образуется папула беловатого цвета в виде ”лимонной корочки”, размером 7 — 10 мм в диаметре. Пробу Манту ставит по назначению врача специально обученная медсестра, имеющая документ — допуск к проведению туберкулинодиагностики.
Учет результатов
Результаты туберкулиновой пробы оценивает врач или специально обученная медсестра. Результат пробы Манту оценивают через 72 ч путем измерения размера инфильтрата (папулы) в мм. Прозрачной линейкой с миллиметровыми делениями измеряют и регистрируют поперечный (по отношению к оси предплечья) размер инфильтрата. Гиперемию учитывают тольво в случае отсутствия инфильтрата. При постановке проб Манту, реакция считается:
— отрицательной — при полном отсутствии инфильтрата (папулы) и гиперемии или при наличии уколочной реакции (0 -1 мм);
— сомнительной — при инфильтрате размером (2-4 мм) или тольсо гиперемии любого размера без инфильтрата;
— положительной — при наличии инфильтрата диаметром 6 мм и более;
— гиперергической — у детей и подростков считается реакция с диаметром инфильтрата 17мм и более, у взрослых — 21мм и более, а также визикулонекротические реакции независимо от размера инфильтрата с лимфангоитом или без него.
Реакция на введение туберкулина
Находится в зависимости от уровня специфической реактивности организма.
У отдельных лиц с высокой степенью гиперчувствительности замедленного типа к
туберкулину, местные реакции могут сопровождаться лимфангоитами и лимфаденитами. Кроме того, иногда наблюдают общую реакцию: недомогание, головная боль, повышение температуры.
Здоровым лицам, с сомнительной или положительной реакцией на пробу Манту и детям с отрицательной реакцией на туберкулин, но не подлежащим вакцинации БЦЖ, все профилактические прививки можно проводить непосредственно после оценки результатов пробы Манту.